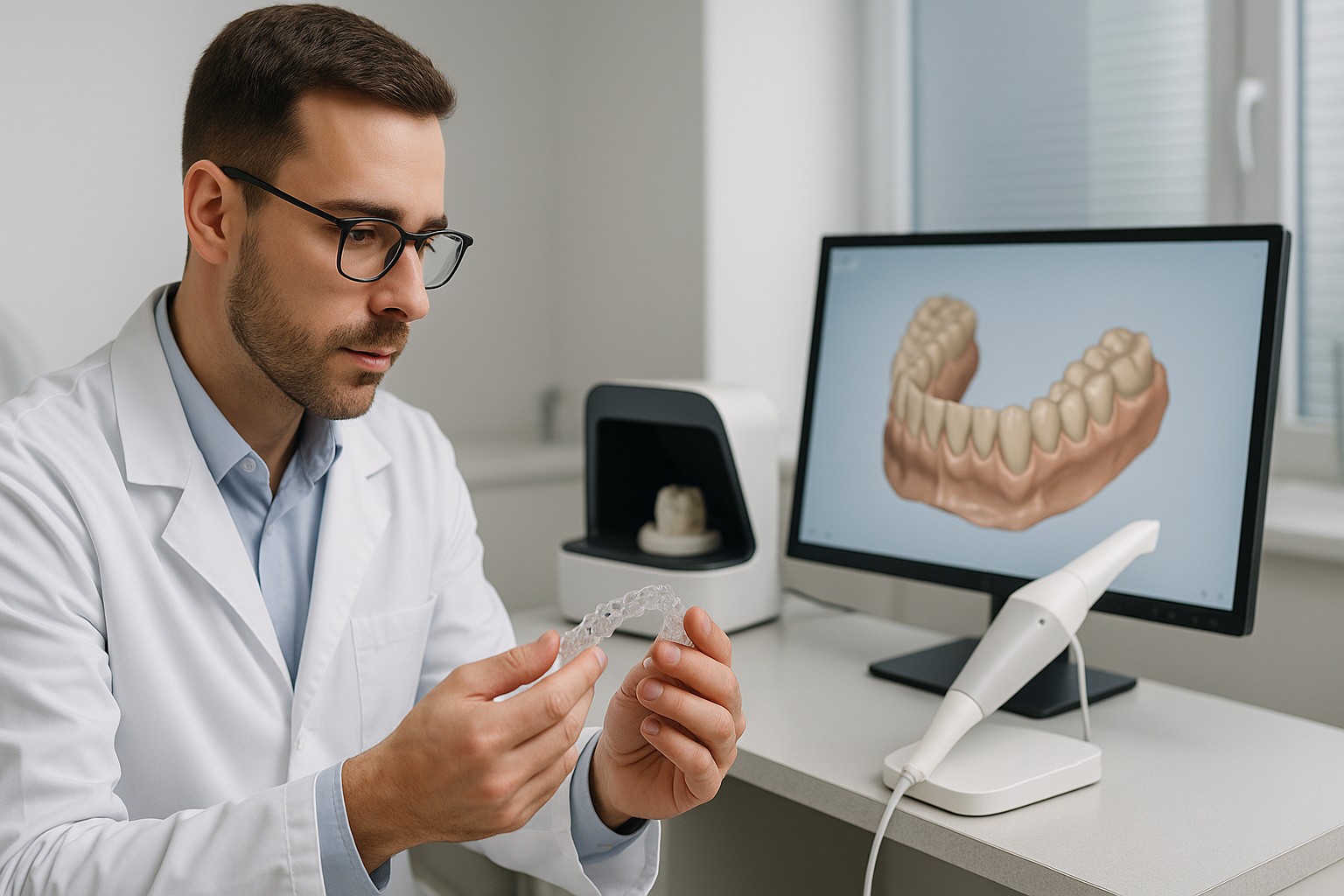
Sim: aplicar tecnologia para escanear a placa oclusal e analisar o ajuste de forma digital pode melhorar a previsibilidade no manejo de bruxismo e disfunções temporomandibulares (DTM), principalmente quando há queixa persistente, desgaste acelerado, fraturas recorrentes da placa ou dificuldade em estabilizar contatos.
Na prática, o ganho não está em “ter um equipamento”, e sim em transformar o ajuste em um processo mensurável: registrar a placa (e a oclusão) com padrão, comparar antes/depois e decidir com base em sinais clínicos e sintomas reportados.
O que é a análise digital da placa oclusal (e o que ela resolve)
“Análise digital” aqui significa usar recursos como escaneamento (intraoral ou de bancada), comparação de malhas 3D, fotos padronizadas e, quando disponível, leitura de contatos com ferramentas que ajudem a visualizar pontos de interferência e estabilidade. O objetivo é reduzir subjetividade do ajuste e documentar por que você desgastou (ou não) determinadas áreas.
Isso costuma ajudar em três frentes:
- Controle de qualidade do ajuste: detectar assimetrias e interferências que passam despercebidas no papel carbono, especialmente em casos com múltiplas restaurações ou guias alteradas.
- Acompanhamento: comparar desgaste da placa ao longo do tempo e correlacionar com sintomas (dor, rigidez, cefaleia, fadiga muscular).
- Comunicação: explicar ao paciente o racional do ajuste e do plano, aumentando adesão e reduzindo expectativa de “cura imediata”.
Quando vale a pena digitalizar a placa (e quando não)
Nem todo caso precisa de digitalização. Em muitos pacientes, um ajuste bem feito, com documentação simples e retorno programado, resolve. A tecnologia tende a agregar mais valor quando há complexidade ou repetição de falhas.
Indicações práticas
- Queixa de dor/pressão ao acordar que persiste após ajustes iniciais.
- Placa com fraturas recorrentes ou deformação precoce.
- Desgaste muito rápido e assimétrico, sugerindo padrão parafuncional intenso.
- Oclusão instável por reabilitação recente, múltiplas restaurações, perdas dentárias ou guias comprometidas.
- Necessidade de comparar versões (placa antiga vs. nova) e justificar troca.
Situações em que pode não ser prioridade
- Casos com sintomas leves, boa resposta a orientações e ajuste convencional.
- Paciente com baixa adesão a retornos (o gargalo não é a medição, é o acompanhamento).
- Quando a principal demanda é educação e manejo comportamental, e não ajuste fino.
Fluxo clínico recomendado: do primeiro atendimento ao acompanhamento
Um fluxo simples ajuda a não “tecnologizar” demais a rotina. O ponto central é padronizar o que você registra e quando decide intervir.
Etapa 1: baseline clínico e de sintomas
- Registrar queixa principal e padrão temporal (manhã/noite, gatilhos, estresse, cafeína, sono).
- Exame: palpação muscular, amplitude, ruídos articulares, limitações e dor à função.
- Oclusão: guias, interferências evidentes, mobilidade, facetas, trincas suspeitas.
- Escala simples de sintomas (0–10) para dor e rigidez, para comparar no retorno.
Etapa 2: confecção e ajuste inicial com documentação
- Fotografar a placa em boca (vista oclusal e lateral) e registrar pontos de contato marcados.
- Se usar escaneamento: salvar o arquivo da arcada e/ou da placa (com identificação e data).
- Definir objetivo do ajuste (ex.: estabilidade bilateral, guia anterior funcional, conforto em repouso).
Etapa 3: escaneamento/inspeção do desgaste e comparação
No retorno (geralmente após adaptação), o escaneamento pode ser usado para comparar a superfície oclusal da placa e observar onde o paciente está “trabalhando” mais. A leitura deve ser interpretada com cautela: desgaste não é, por si só, sinônimo de piora; pode indicar adaptação e descarga na placa.
Etapa 4: decisão de ajuste fino
Use uma lógica de decisão: ajustar quando há desconforto, instabilidade, interferência clara ou piora de sintomas; acompanhar quando sintomas melhoram e a placa está estável; reavaliar o diagnóstico quando há sinais de inflamação articular importante ou sintomas sistêmicos.
Checklist prático para uma análise digital que realmente ajuda
- Padronização: mesma posição de captura (boca/placa), mesma iluminação e ângulos de foto.
- Arquivos nomeados: paciente + data + “baseline/retorno” + lado/arcada.
- Registro do ajuste: onde desgastou, por quê e qual objetivo (estabilidade/guia/conforto).
- Sintomas em escala: 0–10 para dor/rigidez e uma nota de qualidade do sono (simples).
- Plano de retorno: data e critérios de alarme (dor crescente, travamento, piora funcional).
Tabela de decisão: qual nível de tecnologia usar em cada cenário
| Cenário | Abordagem mínima (sem escaneamento) | Abordagem intermediária | Abordagem avançada (com 3D/compare) |
|---|---|---|---|
| Sintomas leves e melhora rápida | Carbono + fotos + escala de sintomas | Fotos padronizadas + registro de ajuste | Geralmente desnecessária |
| Desgaste acelerado da placa | Fotos seriadas + inspeção visual | Escaneamento pontual da placa no retorno | Comparação 3D entre datas para mapear áreas |
| Queixa persistente após ajustes | Revisão de guias e interferências + reanamnese | Documentar contatos e conforto em diferentes posições | Mapeamento 3D + correlação com sintomas e hábitos |
| Reabilitação extensa / oclusão complexa | Protocolo de ajuste mais conservador e retornos curtos | Escaneamento de arcadas para referência | Comparar oclusão/placa ao longo do tempo para estabilidade |
Como documentar no prontuário sem virar burocracia
O segredo é registrar o mínimo que sustenta a decisão clínica. Um modelo enxuto costuma funcionar:
- Queixa + escala (dor/rigidez 0–10) e impacto funcional.
- Achados do exame (músculos/articulação/limitações).
- Objetivo do ajuste e o que foi feito (ex.: alívio de interferência em lateralidade direita).
- Orientações (uso, higiene, sinais de alerta, retorno).
- Anexos: fotos e, se houver, arquivo do escaneamento.
Se você usa um sistema de gestão com prontuário digital, como o Siodonto, pode fazer sentido organizar esse material em anexos por data e padronizar campos (ex.: escala de dor e motivo do ajuste). Isso ajuda a recuperar o histórico rapidamente quando o paciente retorna meses depois, sem depender só da memória clínica.
Erros comuns
- Confundir “mais dados” com “melhor decisão”: escanear sem um objetivo claro tende a gerar arquivos que ninguém revisita.
- Ajustar demais na primeira sessão: em muitos casos, ajustes conservadores com retornos curtos reduzem risco de instabilidade.
- Não correlacionar com sintomas: desgaste mapeado sem escala de dor/rigidez vira curiosidade, não ferramenta clínica.
- Ignorar hábitos e sono: sem orientar e acompanhar fatores comportamentais, a placa vira “muleta” e o quadro pode recidivar.
- Falhar na padronização: fotos sem repetibilidade e arquivos sem nome dificultam comparação e defesa técnica do caso.
Perguntas frequentes sobre análise digital de placa oclusal
O escaneamento substitui o papel carbono no ajuste?
Na rotina, o carbono ainda é útil para o ajuste imediato e para checar contatos de forma rápida. O escaneamento tende a complementar, ajudando na documentação e na comparação seriada, especialmente quando há queixa persistente ou desgaste acelerado.
Como saber se o desgaste na placa indica piora do bruxismo?
Desgaste isolado não define piora. O mais confiável é correlacionar: padrão de desgaste, estabilidade oclusal da placa e evolução dos sintomas (dor, rigidez, fadiga, qualidade do sono). Em alguns pacientes, a placa “recebe” a carga e os sintomas melhoram.
Com que frequência devo reavaliar e reescanear?
Depende do risco e da queixa. Em casos com adaptação boa, uma reavaliação programada pode ser suficiente. Em casos instáveis, retornos mais próximos no início ajudam a ajustar com segurança. Reescanear faz mais sentido quando você precisa comparar mudanças ou justificar intervenções.
Isso ajuda também em DTM, ou só em bruxismo?
Pode ajudar em DTM quando a placa faz parte do plano e você precisa controlar estabilidade e conforto. Ainda assim, DTM é multifatorial: tecnologia de ajuste não substitui diagnóstico diferencial, educação, manejo de hábitos e, quando indicado, encaminhamentos.
Quais sinais sugerem que devo suspender ajustes e reavaliar o caso?
Piora progressiva da dor, travamentos frequentes, limitação importante de abertura, sintomas neurológicos, dor que não segue padrão mecânico ou sinais sistêmicos são alertas para reavaliar diagnóstico e conduta. Nesses casos, insistir apenas em “ajuste fino” tende a atrasar a resolução.
Próximo passo prático: escolha um único protocolo de documentação (fotos + escala 0–10 + registro do objetivo do ajuste) e aplique por 10 casos. Se a comparação seriada começar a orientar decisões com mais segurança, aí sim vale expandir para escaneamento e comparação 3D.