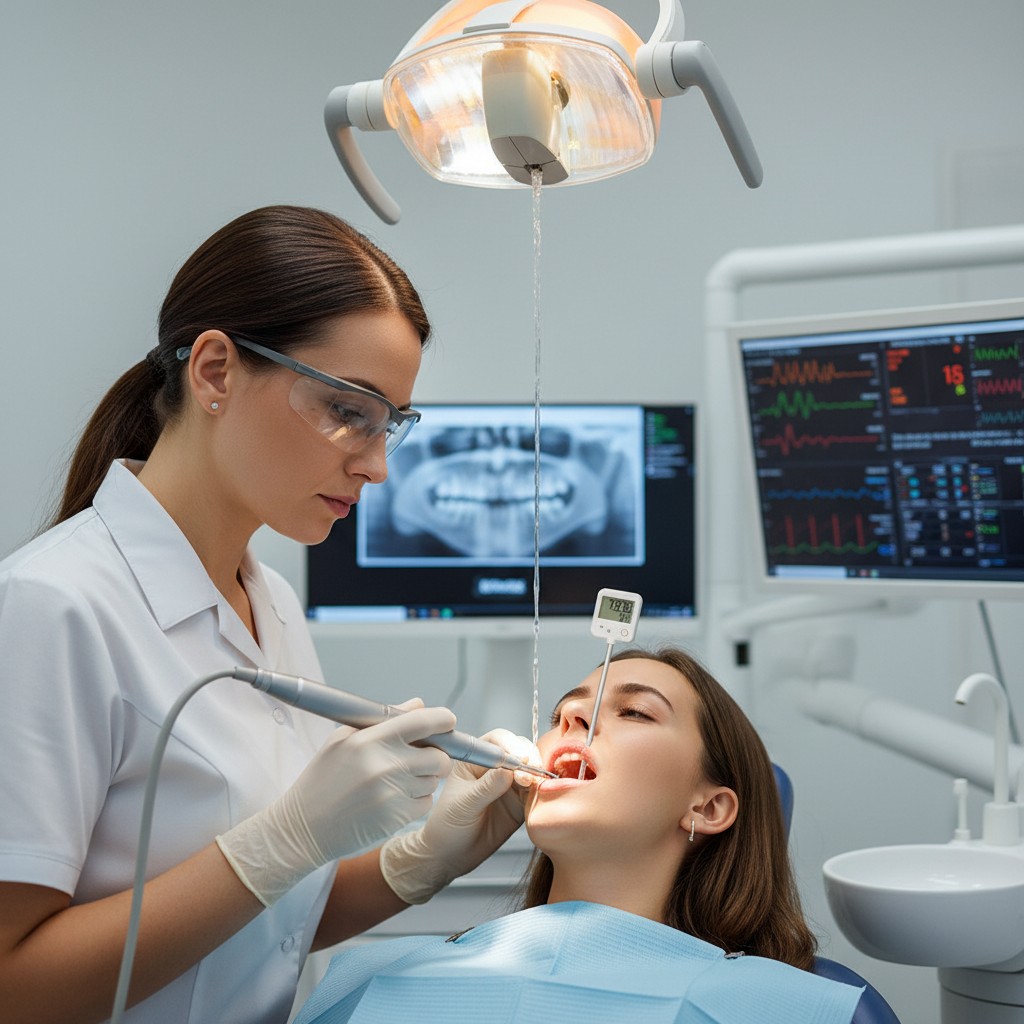
Monitorar a temperatura pulpar durante procedimentos odontológicos pode ajudar a reduzir risco de injúria térmica, especialmente em situações em que há geração de calor (preparo cavitário, acabamento/polimento, remoção de restaurações, profilaxia com taça/escova e alguns protocolos de clareamento). A ideia não é “medir por medir”, e sim usar um dado simples para ajustar técnica, tempo, pressão, irrigação e pausas.
Na prática clínica, o valor do monitoramento está em três pontos: prevenção (evitar excesso de calor), padronização (criar limites operacionais para a equipe) e documentação (registrar que houve controle do risco quando o caso é mais sensível, como dentes com dentina remanescente reduzida).
O que é monitoramento de temperatura pulpar (e o que ele não é)
É o uso de um método indireto para acompanhar a variação de temperatura na coroa/dentina durante etapas do procedimento, como um “alerta” de que o dente está recebendo calor acima do desejável. Pode ser feito com dispositivos de leitura térmica (por exemplo, sensores de contato na superfície, termômetros infravermelhos para leitura pontual ou câmeras térmicas para mapa de calor).
Ele não substitui diagnóstico pulpar, testes de sensibilidade, avaliação radiográfica ou critérios clínicos. Também não garante, sozinho, que não houve agressão: ele apenas ajuda a controlar um fator de risco (calor) dentro de um protocolo.
Quando o monitoramento tende a fazer mais sentido
Nem todo atendimento precisa desse controle. O monitoramento costuma ser mais útil quando há risco aumentado ou quando você quer padronizar a técnica em procedimentos repetitivos.
Cenários clínicos com maior benefício prático
- Preparo cavitário profundo ou com suspeita de dentina remanescente reduzida.
- Substituição de restauração extensa, especialmente com remoção prolongada e desgaste contínuo.
- Acabamento e polimento com pressão elevada, sem pausas ou com pontas inadequadas.
- Profilaxia prolongada em um mesmo dente (principalmente em superfícies cervicais sensíveis).
- Clareamento em consultório quando há uso de fontes de luz/calor (quando aplicável) e pacientes com histórico de sensibilidade.
- Dentes com trincas ou hipersensibilidade, nos quais você quer reduzir variáveis que pioram o pós-operatório.
Quando pode ser desnecessário (ou pouco custo-efetivo)
- Procedimentos rápidos, com boa irrigação e técnica já bem controlada.
- Casos em que a equipe não terá tempo de reagir ao dado (medir sem mudar conduta vira burocracia).
- Quando o método escolhido for impreciso para o objetivo (por exemplo, leitura distante sem controle de emissividade/superfície).
Como escolher o método: o que comparar antes de comprar ou implementar
O ponto central é: o dado precisa ser acionável. Se você não consegue medir no momento certo ou não consegue interpretar, o método vira um “gadget”.
| Opção | Vantagens | Limitações | Melhor uso na clínica |
|---|---|---|---|
| Sensor de contato (superfície) | Leitura mais estável; bom para protocolo repetível | Pode atrapalhar acesso; exige posicionamento consistente | Treinamento interno e padronização de etapas (polimento, remoção) |
| Termômetro infravermelho (pontual) | Rápido; baixo custo relativo; não encosta no dente | Depende de distância/ângulo/superfície; leitura “instantânea” | Checagens rápidas em etapas específicas (antes/depois de uma sequência) |
| Câmera térmica (mapa) | Visual intuitivo; identifica “pontos quentes” | Mais cara; exige rotina de captura; sensível a reflexos | Auditoria de técnica e educação do paciente (sem exageros) |
Protocolo simples em 7 etapas (para não virar mais uma tarefa)
Um protocolo enxuto tende a funcionar melhor do que um “manual perfeito”. Abaixo vai uma sugestão que você pode adaptar ao seu tipo de procedimento.
- Defina o objetivo: reduzir aquecimento em preparo, em polimento, em remoção de resina, etc.
- Escolha o ponto de leitura: mesma face e região sempre que possível (ex.: terço médio vestibular).
- Crie um “momento de medição”: por exemplo, após 10–15 segundos de desgaste contínuo, antes de seguir.
- Padronize as variáveis controláveis: irrigação, pressão, rotação, tipo de ponta/disco e tempo.
- Defina gatilhos de ação: se a leitura subir rapidamente ou se houver sensação de calor/sensibilidade, interromper, irrigar e retomar com menor pressão/tempo.
- Registre o essencial: método, etapa, leituras aproximadas (quando aplicável) e conduta tomada.
- Revise mensalmente: compare casos com mais sensibilidade pós-operatória e ajuste o protocolo.
Checklist de implantação (1 semana)
- Selecionar 1 procedimento-alvo (ex.: substituição de restauração extensa).
- Definir quem mede (CD, ASB/TSB) e em qual etapa.
- Treinar posicionamento e tempo de leitura (5 a 10 simulações).
- Criar um campo padrão no prontuário para registrar: “monitoramento térmico: sim/não; etapa; ação”.
- Fazer 10 casos-piloto e ajustar o fluxo para não gerar atraso.
Como interpretar o dado sem cair em armadilhas
Na clínica, a interpretação deve ser contextual. Temperatura na superfície não é igual à temperatura intrapulpar, e diferentes dentes/superfícies reagem de forma distinta. O que costuma funcionar melhor é olhar para tendência e picos durante uma etapa, e não para um número isolado.
Sinais práticos de alerta durante o procedimento
- Subida rápida de temperatura em poucos segundos de desgaste contínuo.
- Ponto quente localizado (em câmera térmica) repetindo sempre na mesma região.
- Queixa imediata de calor/sensibilidade apesar de anestesia parcial ou em áreas cervicais.
- Tempo de contato prolongado com pressão alta e pouca irrigação (mesmo sem leitura).
Documentação: o que vale registrar (e o que é excesso)
O registro deve apoiar a continuidade do cuidado e a gestão de risco, sem virar um relatório técnico. Em geral, basta documentar: por que monitorou (risco do caso), como (método) e o que fez quando houve aquecimento (pausa, irrigação, troca de ponta, redução de rotação/pressão).
Exemplo de anotação curta: “Controle térmico durante remoção de resina extensa: leitura superficial pontual em vestibular; observado aquecimento durante desgaste contínuo; realizada pausa + irrigação + retomada com menor pressão e intervalos curtos. Paciente orientado sobre sensibilidade transitória e sinais de alerta.”
Se você já usa prontuário digital, pode ajudar criar um modelo de evolução para esses casos. Sistemas como o Siodonto (quando a clínica já utiliza) costumam facilitar ao padronizar campos e templates de anotação, evitando que cada profissional registre de um jeito e dificultando auditoria interna.
Erros comuns
- Medir sem plano de ação: se não há gatilho claro para pausar/irrigar/trocar técnica, a medição vira “enfeite”.
- Trocar o método toda hora: sem consistência, você não aprende o padrão da sua própria clínica.
- Ignorar variáveis óbvias: pressão excessiva, ponta desgastada, falta de irrigação e tempo contínuo costumam explicar a maior parte dos picos.
- Confiar em número absoluto: use a leitura como tendência e comparação intra-caso, não como sentença diagnóstica.
- Não treinar a equipe: posicionamento e timing de leitura são o que mais geram variação no dia a dia.
Perguntas frequentes sobre monitoramento de temperatura pulpar
Isso substitui testes de vitalidade ou avaliação pulpar?
Não. O monitoramento térmico ajuda a controlar um fator de risco do procedimento (aquecimento), mas não determina sozinho o estado pulpar. Ele deve complementar anamnese, exame clínico, testes de sensibilidade e imagem quando indicada.
Qual é o melhor método para começar sem complicar a rotina?
Para início, costuma funcionar melhor um método rápido e repetível, com um “momento de checagem” bem definido. O mais importante é a consistência do protocolo e a capacidade de reagir ao dado (pausar, irrigar, ajustar pressão/tempo).
Em quais procedimentos o risco de aquecimento é mais subestimado?
Acabamento e polimento prolongados, remoção de restaurações extensas e profilaxias demoradas em um mesmo dente tendem a ser subestimados, porque parecem etapas “simples”. Quando há tempo contínuo e pressão, o aquecimento pode aumentar mesmo fora do preparo cavitário clássico.
Como treinar a equipe para usar o monitoramento com segurança?
Treine em bancada e em 5–10 casos-piloto com um roteiro fixo: onde medir, quando medir e o que fazer se aquecer. Depois, revise os registros e alinhe uma conduta padrão para evitar variação entre profissionais.
Como registrar sem aumentar o tempo de cadeira?
Use uma anotação curta baseada em template: “monitorou (sim/não), método, etapa e ação”. Quando o prontuário digital permite criar modelos, o registro tende a levar poucos segundos e ainda melhora a consistência entre atendimentos.
Próximos passos para implementar com critério
- Escolha um procedimento-alvo e defina um protocolo mínimo (etapa + gatilho + ação).
- Faça um piloto curto, meça impacto em tempo de cadeira e ajuste o fluxo.
- Padronize materiais e técnica (pontas, irrigação, intervalos), porque isso costuma reduzir picos mais do que “medir melhor”.
- Crie um campo fixo no prontuário para documentar e aprender com os casos.
Com esse enfoque, o monitoramento de temperatura deixa de ser “tecnologia por tecnologia” e passa a ser uma ferramenta simples de controle de risco e qualidade clínica.