Vitalidade pulpar em foco: medição objetiva que guia a conduta
Por muitos anos, o diagnóstico de vitalidade pulpar circulou entre gelo, calor e testes elétricos. Úteis? Sem dúvida. Suficientes? Nem sempre. Respostas subjetivas, variáveis individuais e restaurações extensas podem confundir o quadro e levar a condutas excessivas ou tardias. A boa notícia é que a tecnologia já permite medir sinais fisiológicos reais da polpa – não apenas sensações – e transformar incerteza em clareza clínica.
Vitalidade x sensibilidade: o que realmente interessa
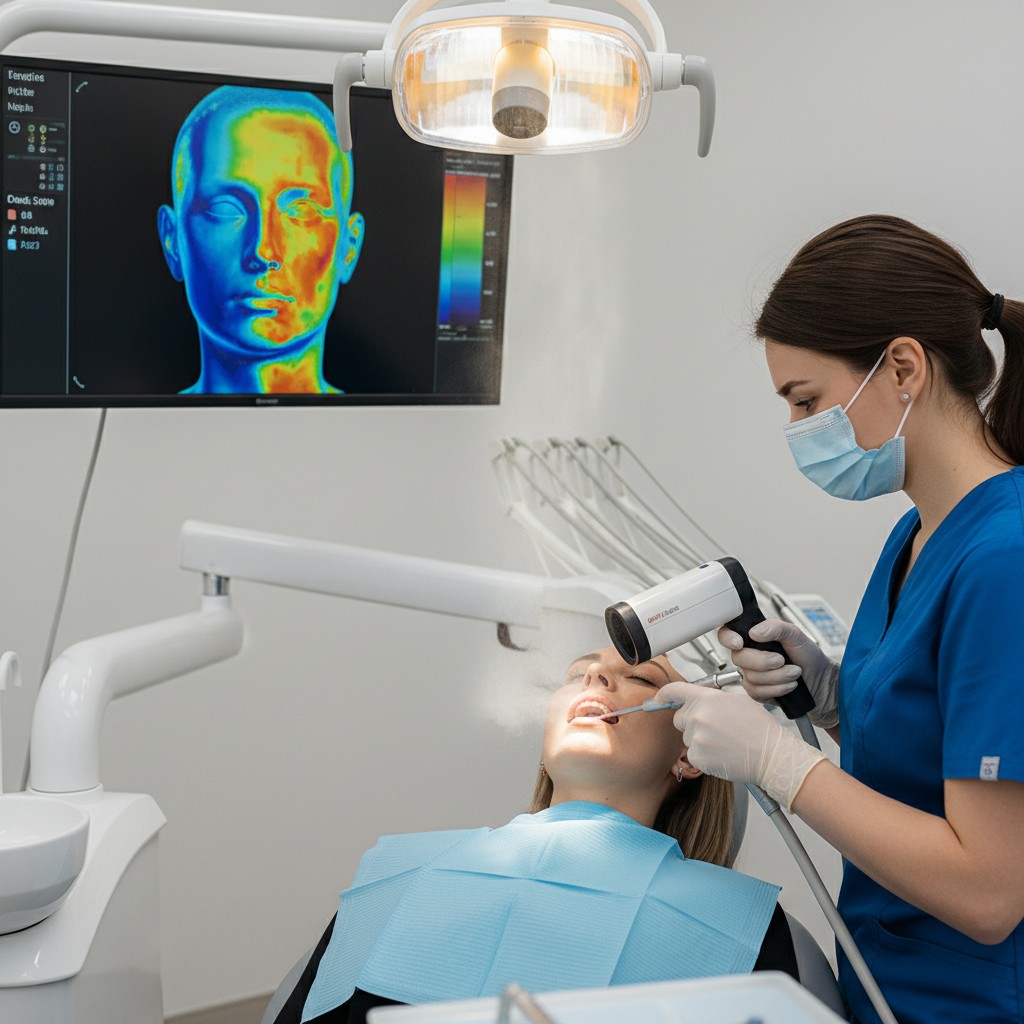
Testes térmicos e elétricos avaliam sensibilidade, isto é, a resposta neural. Já a vitalidade diz respeito à microcirculação e oxigenação da polpa. Em trauma, ápices imaturos ou dentes com câmaras alteradas por restaurações, a sensibilidade pode falhar como indicador. Por isso, tecnologias que captam fluxo sanguíneo e saturação de oxigênio ganham espaço: aproximam o diagnóstico do fenômeno biológico que queremos conhecer.
Tecnologias que saíram do laboratório para a cadeira
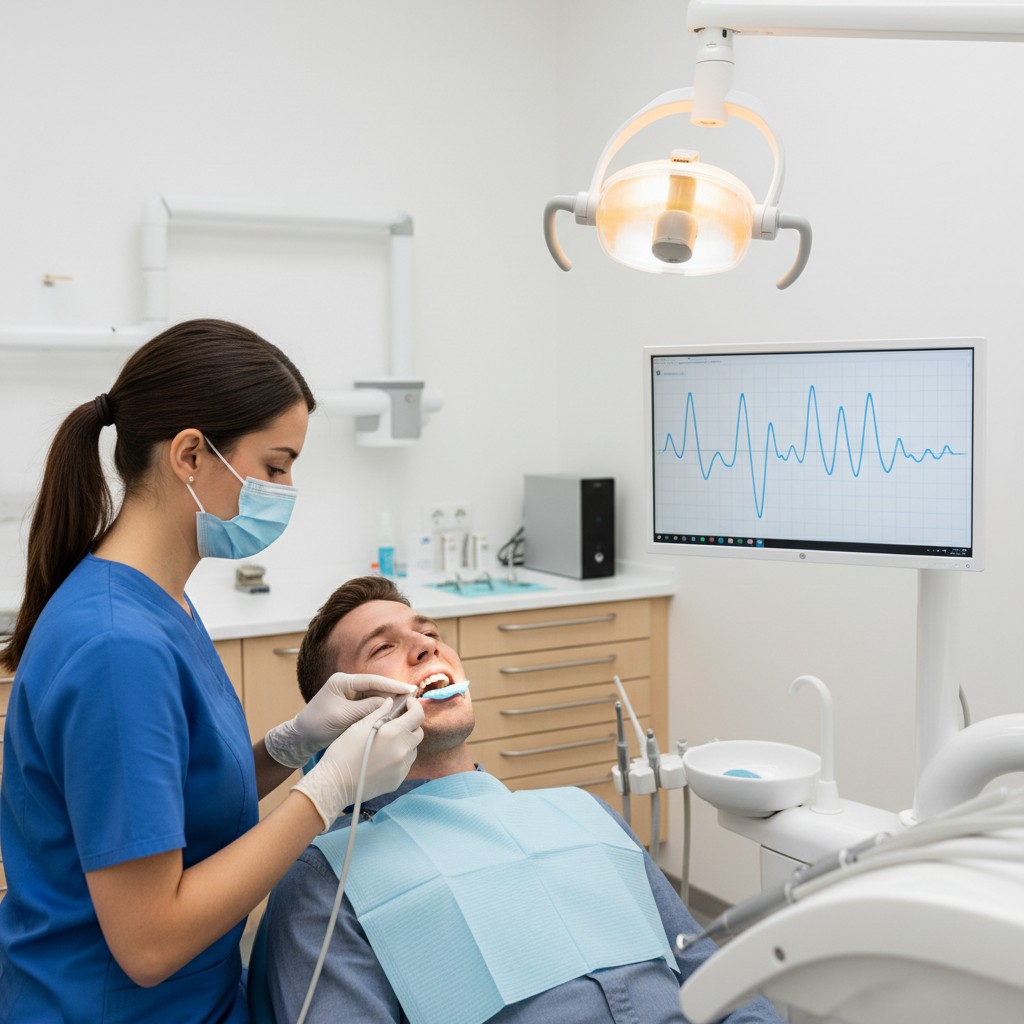
- Fluxometria a laser (Laser Doppler Flowmetry – LDF): emite luz de baixa potência sobre o dente; o sinal refletido varia com o movimento das hemácias, permitindo inferir a perfusão pulpar. Na prática, requer imobilização do sensor, redução de interferências (luz ambiente e gengiva adjacente) e linha de base para comparação. Vantagens: detecta fluxo mesmo quando a resposta neural está comprometida. Desafios: custo e curva de aprendizado para padronizar o posicionamento e interpretação.
- Oximetria adaptada ao dente: variações de pulse oximetry com emissores e detectores que se acoplam ao elemento dentário estimam a saturação de oxigênio da polpa. É intuitivo, rápido e bem aceito pelo paciente. Limitações: espessura de esmalte/dentina, coroas cerâmicas e luz ambiente podem reduzir a qualidade do sinal; a comparação com dente controle contralateral é valiosa.
- Fotopletismografia por contato: sensores ópticos miniaturizados medem oscilações de volume sanguíneo no dente, correlacionadas ao pulso. Embora ainda em evolução comercial, soluções clínicas começam a surgir com interfaces simples e leitura em segundos.
- Testes térmicos digitalmente padronizados: não medem vitalidade diretamente, mas agregam reprodutibilidade ao protocolo. Aplicadores com timers e temperaturas controladas ajudam a comparar respostas ao longo do tempo e entre dentes, reduzindo vieses comuns no gelo improvisado.
Quando faz diferença na prática
- Trauma dentoalveolar: após concussão ou luxação, a sensibilidade pode desaparecer temporariamente. Medir perfusão e oxigenação ajuda a evitar diagnósticos precipitados de necrose e orienta o acompanhamento.
- Dentes imaturos: em ápices abertos, a prioridade é preservar/recuperar vitalidade. Dados objetivos apoiam decisões entre revascularização, apexogênese e observação.
- Reabilitados e restaurados: coroas e extensas restaurações alteram o limiar térmico e elétrico. Avaliar microcirculação reduz incerteza antes de indicar retratamentos endodônticos.
- Quadros de dor atípica: quando a clínica não fecha com o exame, medir fisiologia pulpar adiciona uma camada de evidência para amarrar o raciocínio.
Protocolo enxuto para incorporar amanhã
- Selecione o caso: priorize trauma recente, elementos com resposta térmica duvidosa e dentes com restaurações extensas.
- Padronize o campo: higienize a superfície, controle a umidade e reduza luz ambiente direta sobre o sensor.
- Estabilize o sensor: use posicionadores ou moldagens rápidas para minimizar micro movimentos que “sujam” o sinal.
- Meça e compare: registre 30–60 segundos para obter linha de base; compare com dente contralateral e repita para consistência.
- Documente tendências: foque em trajetos (melhora, estabilidade, queda) mais do que em números absolutos isolados. Sinais que se mantêm estáveis ou sobem ao longo de dias/semanas sugerem manutenção de vitalidade.
Interpretação sem complicação
- Não isole o dado: integre perfusão/oxigenação com sinais clínicos (sensibilidade à percussão, mobilidade, cor) e imagem quando indicado.
- Cuidado com interferências: gengiva próxima, sangramento recente e movimentos do paciente podem elevar artificialmente leituras de fluxo.
- Valorize o contralateral: comparar com o “espelho” do dente testado cria um referencial fisiológico personalizado para cada paciente.
- Reavalie no tempo: em trauma, o filme é mais importante que a foto. Mudança de trajetória pode redefinir condutas conservadoras ou interventivas.
Impacto clínico: do procedimento certo à confiança do paciente
Medir o que importa diminui a chance de tratamentos desnecessários, apoia decisões conservadoras quando cabem e oferece lastro objetivo para indicar endodontia quando ela é realmente necessária. Na comunicação com o paciente, gráficos simples de perfusão ou oxigenação tornam tangível o porquê do acompanhamento ou da intervenção, aumentando adesão e satisfação.
Integração digital que fecha o ciclo
Registrar os resultados em prontuário de forma estruturada, anexar curvas e programar reavaliações transforma o exame em cuidado longitudinal. Agendas automáticas para trauma, lembretes e notas comparativas agilizam o retorno e padronizam condutas na equipe. Se o seu software ainda permitir seguir o paciente entre visitas com mensagens assistivas, melhor ainda: um chatbot pode checar sintomas e orientar sinais de alerta, enquanto um funil de acompanhamentos evita perder reavaliações críticas.
Como começar sem travar a rotina
- Escolha um alvo: inicie em trauma e dentes restaurados com dúvida diagnóstica. Ganhe confiança antes de ampliar.
- Treine a equipe: posicionamento, estabilização e registro consistente fazem mais diferença que o modelo do aparelho.
- Crie modelos de nota: campos para “dente controle”, “tempo de registro” e “interpretação” economizam minutos e elevam a qualidade.
- Defina gatilhos: critérios claros para reavaliar em 7, 14 e 30 dias ajudam a transformar dado em decisão.
- Meça o efeito: acompanhe indicadores simples – número de endodontias evitadas ou confirmadas com segurança, tempo médio até decisão, satisfação do paciente.
No fim, tecnologia para vitalidade pulpar não substitui o clínico; ela tira o ruído da conversa e deixa o profissional decidir com mais serenidade. É a diferença entre agir pela melhor hipótese e agir com evidência ao alcance dos olhos.
Por que usar o Siodonto: transformar sinais em cuidado exige organização. No Siodonto, você registra as leituras de forma estruturada, anexa gráficos, cria lembretes de reavaliação e acompanha a evolução em linha do tempo. Enquanto você cuida, o chatbot do sistema pode verificar sintomas entre consultas, e o funil de vendas converte retornos e tratamentos indicados em agendamentos reais – sem vaivéns no WhatsApp. É clínica ágil, do dado à decisão, com a tecnologia trabalhando a seu favor.