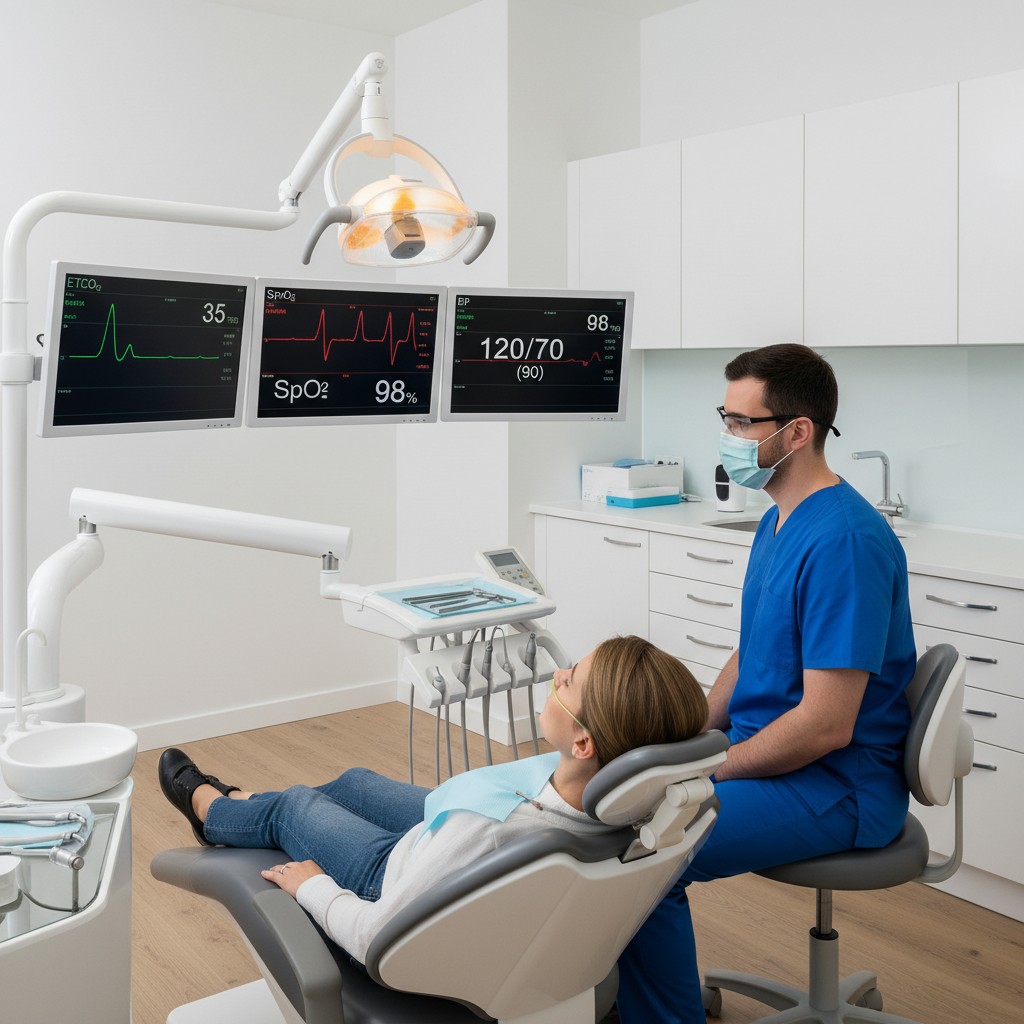
Sinais vitais sem fios na odontologia: rPPG que monitora enquanto você trata
Monitorar o paciente de forma contínua, sem fios nem cabos, já é uma realidade que começa a chegar à odontologia. A fotopletismografia remota (rPPG) usa câmeras comuns para estimar sinais vitais pela variação sutil de cor na pele. Na prática, isso pode significar mais segurança em procedimentos, melhor manejo de ansiedade e decisões mais rápidas, sem tornar a cadeira um emaranhado de sensores.
O que é rPPG e por que ela importa para a clínica
A rPPG (remote Photoplethysmography) mede microvariações ópticas relacionadas ao fluxo sanguíneo usando câmeras RGB. Pequenas mudanças no padrão de luz refletida pelo rosto, lábios ou mãos, invisíveis a olho nu, são analisadas por algoritmos para estimar, principalmente, frequência cardíaca (FC) e frequência respiratória (FR). Em alguns cenários, é possível extrair métricas derivadas, como variabilidade da frequência cardíaca (VFC), útil como proxy de estresse fisiológico.
Por que isso interessa ao dentista? Porque você ganha um canal contínuo de informação sobre o estado do paciente, antes, durante e logo após o atendimento — sem interromper o fluxo clínico. É especialmente valioso em pacientes ansiosos, com multimorbidades, em atendimentos prolongados ou quando anestesia local pode alterar a resposta autonômica.
O que a rPPG pode (e não pode) entregar hoje
- Entregas consistentes: FC, FR e tendências ao longo do tempo. A integração dessas séries temporais em um painel simples já apoia decisões práticas: pausar, orientar respiração, ajustar a comunicação e planejar intervalos.
- Em validação: estimativas de saturação periférica de oxigênio (SpO2) e pressão arterial por métodos sem contato ainda apresentam variabilidade e não substituem equipamentos regulamentados, especialmente em casos críticos.
- Não é monitor de sedação: em procedimentos com sedação, capnografia e oxímetro continuam padrão. A rPPG pode ser complementar, não substitutiva.
Onde a rPPG cabe na rotina odontológica
- Pré-atendimento: registro de 2–3 minutos em repouso cria um baseline objetivo do paciente, útil para comparar durante o procedimento.
- Durante a intervenção: acompanhamento passivo da FC/FR ajuda a identificar picos ligados à injeção anestésica, vibração de instrumentos, desconforto térmico ou ruído.
- Pós-imediato: observar a volta ao baseline antes da alta reduz surpresas após sair da cadeira.
- Pacientes de risco: cardiopatas estáveis, idosos ou polimedicados se beneficiam de vigilância discreta, desde que com consentimento e limites bem definidos.
Requisitos práticos para funcionar de verdade
- Câmera adequada: webcams Full HD com boa sensibilidade em baixa luz já funcionam; câmeras com obturador global e frame rate estável melhoram a qualidade.
- Iluminação: luz difusa e constante, evitando sombras duras e cintilação. Luminárias com temperatura de cor estável reduzem ruído no sinal.
- Posicionamento: enquadrar rosto superior (testa e bochechas) ou região malar. Ângulo frontal, distância de 50–100 cm e paciente relativamente imóvel durante a captura.
- Calibração e verificação: inicie cada sessão com 30–60 segundos de checagem de qualidade do sinal. Se necessário, ajuste luz, distância e orientação.
- Fatores que afetam a leitura: movimentos bruscos, barba densa, maquiagem forte, pele muito seca, suor e variações rápidas de iluminação. Treinar a equipe para corrigir essas variáveis é crucial.
Fluxo de trabalho: do sinal ao cuidado
- Consentimento e transparência: explique o objetivo (segurança e conforto), como os dados serão usados e armazenados, e peça autorização. Registre isso no prontuário.
- Coleta do baseline: 2–3 minutos em repouso, respirando normalmente. Documente valores médios e variações.
- Monitoração passiva: durante o procedimento, use um painel simples com FC/FR e alertas discretos (ex.: vibração no relógio da equipe, indicador visual na tela lateral).
- Intervenções leves: diante de tendência sustentada (e não de um pico isolado), pause, ajuste poltrona ou proponha técnica de respiração guiada. Retome e observe a resposta.
- Encerramento seguro: compare com o baseline. Se permanecer muito acima, oriente mais alguns minutos de repouso e hidratação, quando aplicável, e reavalie.
- Registro e aprendizado: anote eventos-chaves (anestesia, preparo, cimentação) e a resposta fisiológica. Com o tempo, você identifica gatilhos específicos do seu fluxo.
Boas práticas clínicas e de dados
- Redundância sensata: para pacientes com comorbidades, tenha oxímetro tradicional por perto e protocolos claros para escalonamento.
- Privacidade: minimize a retenção de vídeo; salve apenas séries temporais necessárias (ex.: FC e FR), com pseudonimização quando possível. Controle acesso por perfil de usuário.
- Qualidade antes de automatizar: comece com um consultório-piloto, colete métricas de qualidade de sinal e só então configure alertas automáticos.
- Treino da equipe: protocolos simples vencem. Crie um roteiro de três passos (verificar luz, posicionar câmera, checar sinal) e repita até virar hábito.
Como medir valor sem prometer demais
Nem toda tecnologia precisa “salvar vidas” para valer a pena. Na odontologia, onde tempo, conforto e previsibilidade importam, a rPPG pode:
- Reduzir interrupções: menos “tudo bem aí?” e mais decisões objetivas baseadas em tendência.
- Melhorar experiência: o paciente percebe cuidado proativo, o que aumenta confiança e adesão.
- Padronizar condutas: com dados, a equipe alinha quando pausar, quando aplicar técnicas de respiração e quando encerrar.
Defina indicadores práticos: porcentagem de atendimentos com baseline registrado, número de alertas por sessão, tempo adicional no pós-atendimento e satisfação do paciente.
Do primeiro passo ao futuro próximo
Para começar, escolha uma sala, instale câmera e luz estável, valide o fluxo por duas semanas e compare com seus atendimentos habituais. Se fizer sentido, expanda. O horizonte inclui modelos multimodais que combinam rPPG, áudio ambiente e dados do prontuário para contextualizar sinais (por exemplo, diferenciar pico de FC por conversa animada versus dor). O fio condutor continua sendo o mesmo: usar informação objetiva para cuidar melhor, com leveza no fluxo.
Siodonto na prática: tecnologia clínica só brilha quando a casa está organizada. O Siodonto integra o cuidado do agendamento ao pós, com prontuário ágil, automações e recursos que aceleram a jornada de cada paciente. Nosso chatbot nativo e o funil de vendas no WhatsApp trabalham enquanto você está na cadeira: respondem dúvidas, qualificam interessados e alimentam a agenda com quem realmente precisa de você. É como ter um coordenador digital incansável, deixando sua equipe livre para o que importa — atender com excelência.