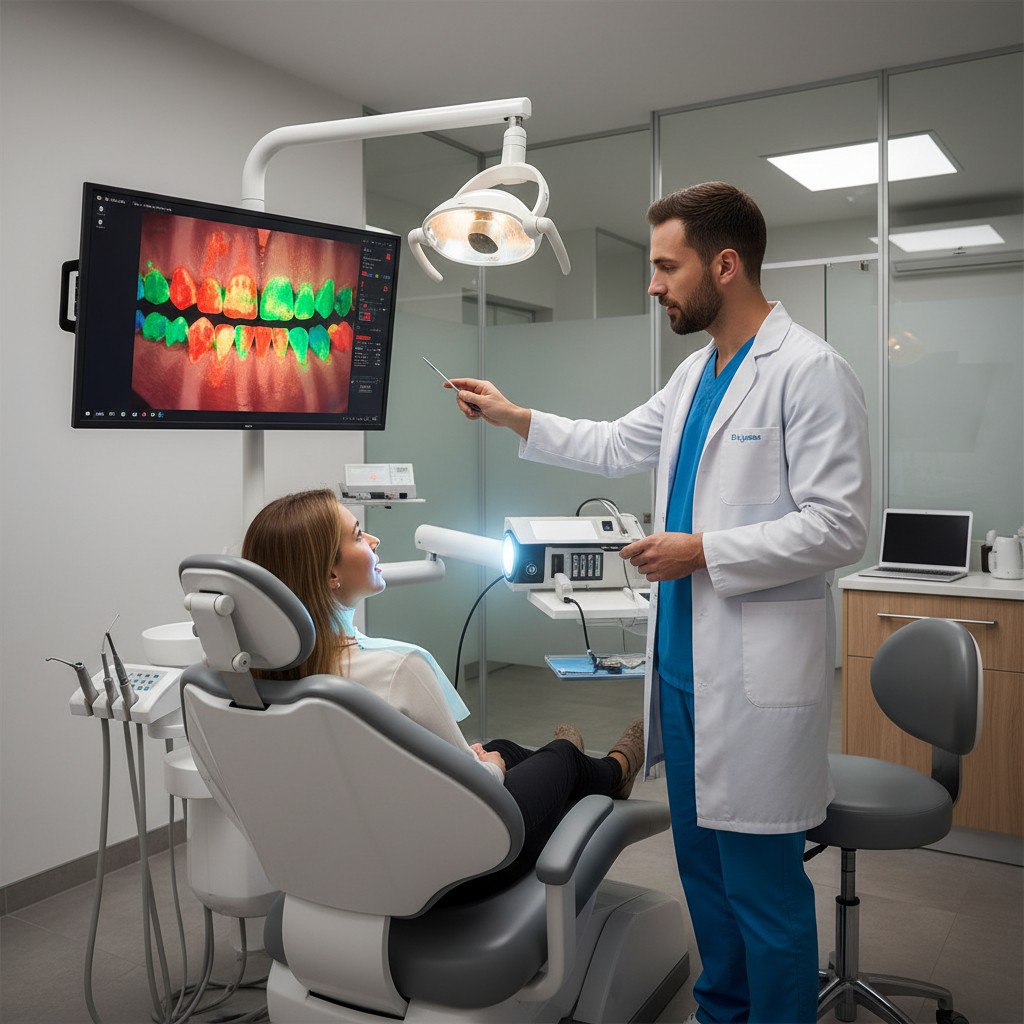
O scanner de placa bacteriana por fluorescência é uma tecnologia que evidencia biofilme e áreas de acúmulo com contraste visual, facilitando o diagnóstico educativo e a condução de higiene supervisionada. Na prática, ele ajuda a tornar “visível” o que o paciente não percebe no espelho, melhorando a conversa clínica e a adesão ao plano de controle de biofilme.
O ganho mais consistente costuma aparecer quando a clínica usa a ferramenta com um protocolo simples: registrar um ponto de partida, orientar com foco (não “broncar”), executar a remoção/treino de higiene e reavaliar com o mesmo padrão de imagem. A seguir, você encontra um passo a passo aplicável, critérios de escolha e cuidados para evitar interpretações erradas.
O que é fluorescência de biofilme (e o que ela não é)
Dispositivos de fluorescência para placa usam uma fonte de luz específica e um filtro/óptica para destacar padrões de brilho/coloração associados ao biofilme e, em alguns sistemas, a depósitos mais maduros. Isso não substitui exame clínico, sondagem periodontal, índices e radiografias quando indicadas; funciona como um recurso complementar para triagem visual e educação.
O ponto-chave: fluorescência mostra sinais ópticos na superfície. Ela não “mede” profundidade de bolsa, nível ósseo, atividade inflamatória por si só nem diagnostica doença periodontal isoladamente. Use para orientar conduta e comunicação, não para “carimbar” diagnósticos.
Quando faz mais sentido usar na clínica
1) Primeira consulta de periodontal preventiva e motivacional
Na avaliação inicial, a fluorescência pode ajudar a alinhar percepção de risco e prioridade de higiene. A imagem tende a reduzir a discussão abstrata (“você precisa escovar melhor”) e aumentar a objetividade (“aqui e aqui acumulou mais”).
2) Reavaliações curtas entre consultas
Em retornos de 7 a 30 dias (conforme seu plano), a ferramenta pode apoiar a comparação visual e reforçar técnica, principalmente em áreas recorrentes (lingual de inferiores, interproximais posteriores, margens de restaurações).
3) Ortodontia, prótese e implantes: controle de biofilme como pré-requisito
Em pacientes com maior retenção de placa (braquetes, barras, próteses, reabilitações extensas), a fluorescência pode ser usada como “check” de qualidade de higiene antes de avançar etapas. Aqui, o valor está em padronizar a conversa e reduzir variação entre profissionais.
4) Treinamento de equipe e padronização de orientação
Um uso pouco lembrado: calibrar a equipe. Quando todos veem o mesmo padrão de imagem e seguem o mesmo roteiro, a orientação ao paciente fica mais consistente, e a clínica reduz mensagens contraditórias.
Fluxo clínico recomendado (do preparo ao registro)
Para não virar “mais um equipamento parado”, o segredo é encaixar em um fluxo de 3 a 6 minutos. Um modelo prático:
- Defina o objetivo da sessão: triagem educativa, checagem pré-procedimento, reavaliação de higiene ou documentação.
- Prepare o campo: controle de saliva e iluminação do consultório de forma consistente (evite mudanças grandes entre antes/depois).
- Capture imagens padrão: escolha 4 a 6 vistas fixas (ex.: frontal, laterais, oclusais, lingual inferior) e repita sempre.
- Interprete por áreas, não por “nota”: aponte 2–3 regiões prioritárias para o paciente atacar em casa.
- Execute intervenção: orientação de técnica, higiene supervisionada, profilaxia/raspagem conforme plano.
- Re-capture (quando fizer sentido): mostre melhora imediata sem transformar em “prova” de cura; é um feedback de processo.
- Registre no prontuário: imagens + observação curta (áreas críticas, orientação dada, metas até o próximo retorno).
Checklist rápido para implementar sem atrito
- Protocolo de fotos: mesmas vistas, mesma distância aproximada, mesma sequência.
- Roteiro de comunicação: 1) mostrar, 2) explicar o porquê, 3) escolher foco, 4) combinar meta.
- Tempo-alvo: definir um limite (ex.: até 6 minutos) para não estourar agenda.
- Critério de reavaliação: quando repetir (ex.: retorno curto, antes de colagem, antes de moldagem, etc.).
- Padrão de registro: anexar imagens e anotar áreas recorrentes + técnica recomendada.
- Consentimento e privacidade: deixar claro que a imagem é parte do prontuário e como será armazenada.
Como interpretar achados sem cair em armadilhas
Trate o achado como um mapa de atenção. Ele aponta onde investigar melhor e onde reforçar higiene, mas não define sozinho o diagnóstico. Para evitar leituras equivocadas:
- Considere interferências: pigmentos, restos alimentares, superfície irregular, materiais restauradores e brilho por umidade podem alterar aparência.
- Compare consigo mesmo: o valor é maior quando você compara o paciente ao próprio baseline, com a mesma padronização.
- Correlacione com exame clínico: sangramento, profundidade de sondagem, mobilidade, recessões e queixa do paciente continuam mandando.
Critérios para escolher o dispositivo e o modelo de uso
Em vez de escolher pelo “mais tecnológico”, escolha pelo encaixe no seu fluxo:
| Critério | Quando é prioridade | O que observar na prática |
|---|---|---|
| Padronização de imagem | Clínicas com vários profissionais | Facilidade de repetir ângulo, foco e iluminação; consistência entre sessões |
| Ergonomia e tempo de captura | Agenda cheia e consultas curtas | Tempo para ligar, posicionar e capturar; curva de aprendizado da equipe |
| Integração com prontuário | Documentação e acompanhamento | Como exporta/arquiva imagens; facilidade de anexar ao prontuário do paciente |
| Higienização e barreiras | Rotina com alto giro de pacientes | Uso de capas/barreiras, limpeza entre pacientes e durabilidade |
| Uso educativo | Foco em adesão e prevenção | Qualidade da visualização para o paciente e facilidade de explicar “o que é o quê” |
Como registrar e acompanhar: do “antes/depois” ao plano
Para transformar imagem em conduta, registre três coisas: áreas críticas, orientação e meta. Exemplo de anotação objetiva: “Biofilme predominante em lingual de 31–41 e interproximais 16–17; orientada técnica de Bass modificada + fio com passa-fio; meta: reduzir acúmulo nessas áreas no retorno em X semanas”.
Se você usa um sistema de gestão/prontuário, como o Siodonto, a conexão prática é anexar as imagens ao atendimento e padronizar um campo de evolução para “controle de biofilme”, facilitando reavaliações e consistência entre profissionais. A tecnologia, nesse caso, serve para organização e continuidade, não para “vender” procedimento.
Erros comuns
- Usar como diagnóstico isolado: fluorescência não substitui exame periodontal, índices e investigação clínica.
- Exagerar no “choque”: expor imagem para constranger o paciente costuma reduzir adesão. Prefira linguagem de parceria e metas pequenas.
- Não padronizar as vistas: sem padrão, a comparação vira subjetiva e a equipe perde confiança no método.
- Capturar com muita variação de umidade/iluminação: diferenças no campo podem parecer “melhora” ou “piora” que é só artefato.
- Não transformar em plano: mostrar a imagem sem definir foco, técnica e retorno vira “curiosidade tecnológica”.
Perguntas frequentes sobre scanner de placa por fluorescência
Isso substitui o uso de evidenciador de placa?
Não necessariamente. O evidenciador continua útil, barato e didático. A fluorescência pode complementar quando você quer documentação visual rápida e repetível, com menos “bagunça” e melhor integração ao prontuário.
Posso usar em toda consulta?
Pode, mas nem sempre vale o tempo. Em geral, faz mais sentido em consultas de orientação/controle de biofilme, reavaliações e situações com maior risco de acúmulo. Se virar rotina automática sem objetivo, tende a perder impacto.
Como explicar o resultado ao paciente sem gerar ansiedade?
Foque em comportamento e próximos passos: “essas áreas estão retendo mais, vamos treinar uma técnica específica e revisar em X semanas”. Evite frases absolutas e não use a imagem como “prova” de doença; use como mapa de melhoria.
Restaurações, manchas e pigmentos podem confundir?
Podem. Materiais, rugosidade, umidade e pigmentações podem alterar a aparência. Por isso, correlacione com inspeção clínica e use a comparação com o próprio paciente (mesmas vistas e condições) para reduzir erro.
O que devo guardar no prontuário?
Guarde as imagens relevantes (baseline e reavaliação quando houver), a descrição das áreas críticas e a orientação dada. Se o paciente autorizou uso educacional interno, mantenha isso documentado e armazene com controle de acesso.
Próximo passo prático: escolha 4 vistas padrão, crie um roteiro de fala em 4 etapas (mostrar → explicar → focar → combinar meta) e teste por 2 semanas em pacientes de profilaxia/periodontal preventiva. Ajuste o tempo e o padrão de registro até ficar “automático”.