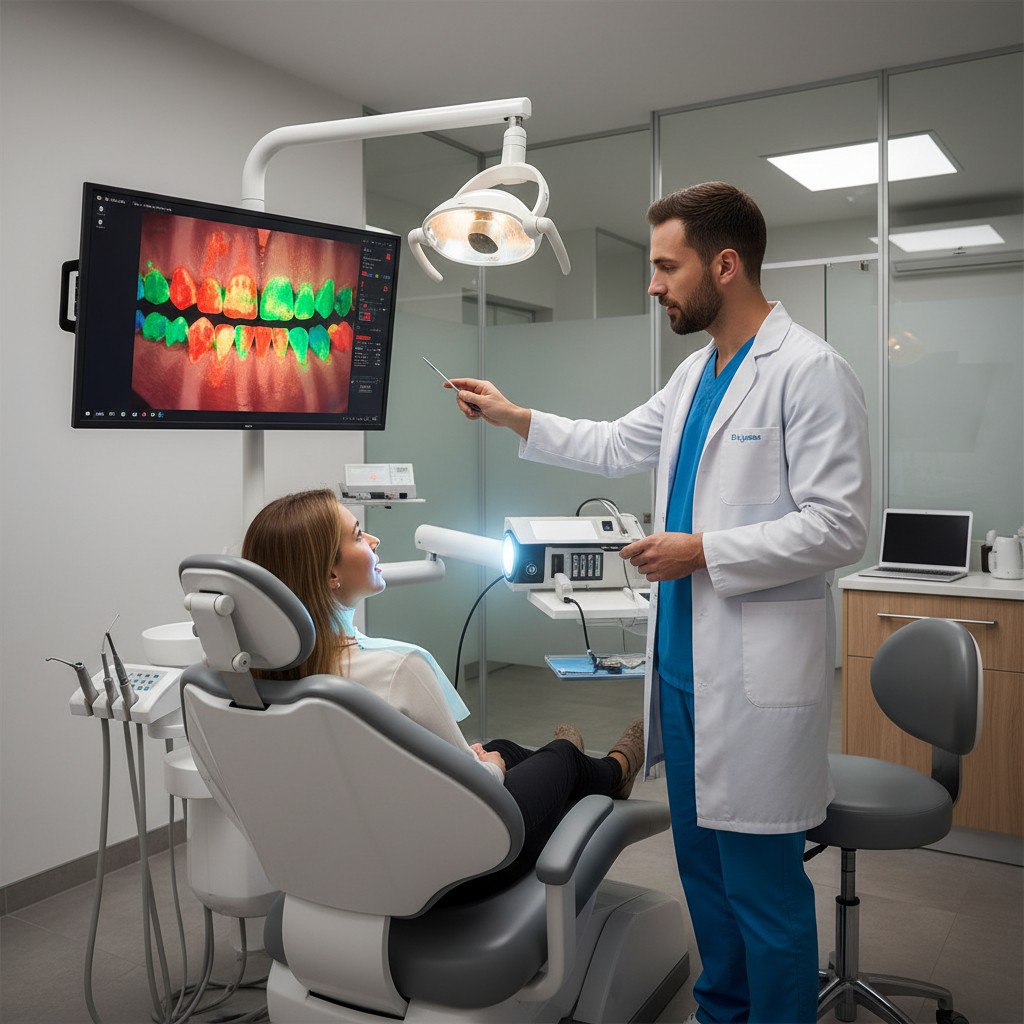
Scanner de fluorescência para placa (ou dispositivos de fluorescência) pode ajudar a visualizar biofilme de forma imediata, orientar a instrução de higiene e documentar evolução sem depender só de “antes e depois” subjetivo. Na prática clínica, ele funciona melhor quando entra em um protocolo simples: triagem, educação, intervenção e reavaliação.
O ponto crítico é não transformar a tecnologia em espetáculo. O objetivo não é “impressionar”, e sim mudar comportamento com evidência visual, com registro consistente e critérios claros para decidir quando repetir, quando reforçar técnica e quando investigar fatores de risco (por exemplo, sangramento recorrente, restaurações retentivas, ortodontia fixa).
O que é a fluorescência para placa e o que ela realmente mostra
Esses dispositivos iluminam a superfície dental com um comprimento de onda específico e captam a luz emitida/refletida. Em termos práticos, áreas com biofilme tendem a aparecer com contraste diferente do esmalte limpo, facilitando a identificação de regiões negligenciadas na escovação e no uso do fio/interdental.
Importante: a fluorescência não é um “teste de doença”. Ela ajuda a localizar e quantificar visualmente presença de biofilme em um momento. Inflamação gengival, cárie e risco periodontal exigem correlação com exame clínico, sangramento à sondagem, profundidade, histórico e hábitos.
Quando a ferramenta tende a agregar mais
- Primeira consulta preventiva: para construir consciência do paciente sobre áreas críticas.
- Manutenção periodontal: para orientar reforço de higiene e checar aderência.
- Ortodontia fixa: para localizar acúmulo ao redor de bráquetes e bandas.
- Paciente com baixa percepção (ou baixa adesão): quando “explicar” não está funcionando.
- Reavaliações curtas: comparar padrões de acúmulo após ajuste de técnica.
Limitações que você precisa considerar
- Falso contraste: pigmentos, manchas extrínsecas e algumas superfícies podem confundir a leitura visual.
- Dependência de padronização: ângulo, secagem e iluminação influenciam o resultado.
- Não substitui índices clínicos: use como complemento, não como critério único.
Protocolo prático na clínica (sem complicar)
Um fluxo enxuto reduz retrabalho e aumenta consistência entre profissionais. Abaixo, um roteiro que costuma funcionar em consultas preventivas e de manutenção.
1) Preparação e padronização
- Explique em 20–30 segundos o objetivo: “vamos localizar onde a escovação não está alcançando”.
- Faça secagem leve quando necessário (sem exagerar), para melhorar visualização.
- Padronize o “padrão de captura”: mesmas regiões, mesma sequência (ex.: vestibular superior, vestibular inferior, palatino/lingual).
2) Captura e leitura orientada por decisão
- Mostre 2 ou 3 áreas prioritárias, não a boca inteira (evita efeito “tudo está ruim”).
- Conecte achado com ação: “aqui é onde o interdental entra”, “aqui precisa inclinar a escova”.
- Se houver sangramento, registre e correlacione: placa + sangramento tende a indicar necessidade de reforço e reavaliação.
3) Intervenção rápida e rechecagem (quando fizer sentido)
- Faça uma micro-instrução (1 técnica por vez).
- Peça para o paciente repetir o movimento na cadeira.
- Reescaneie apenas a área treinada para reforço positivo (“melhorou aqui”).
4) Registro no prontuário e plano
- Registre regiões com maior acúmulo (ex.: “cervical de molares inferiores lingual”).
- Registre conduta: técnica ensinada, tipo de escova/interdental recomendado, frequência.
- Defina prazo de reavaliação compatível com o caso (curto quando adesão é baixa).
Checklist de implementação em 7 passos
- Defina objetivo clínico: educação, manutenção, ortodontia, preparo pré-procedimento.
- Crie um roteiro de captura (sequência e regiões fixas).
- Padronize a fala (2 frases simples para orientar sem julgar).
- Escolha 2–3 “alvos” por consulta para intervenção.
- Documente por padrão: regiões + conduta + prazo.
- Treine a equipe para consistência (auxiliar e dentista com o mesmo critério).
- Crie rotina de reavaliação (mesmo protocolo para comparar).
Tabela: quando usar fluorescência vs. quando preferir outras abordagens
| Cenário | Fluorescência para placa ajuda mais quando… | Prefira complementar com… | Sinal de alerta (não ignorar) |
|---|---|---|---|
| Primeira consulta preventiva | o paciente tem baixa percepção de biofilme e precisa de “mapa” visual | índice de placa simples + orientação de técnica | múltiplas áreas com sangramento recorrente |
| Manutenção periodontal | há recidiva localizada e você precisa identificar padrão de higiene | sondagem, sangramento à sondagem, avaliação de cálculo | aumento de profundidade/instabilidade clínica |
| Ortodontia fixa | o acúmulo é periférico ao bráquete e o paciente não entende onde falha | orientação com escova ortodôntica/interdental + revisão de dieta | lesões de mancha branca em progressão |
| Paciente com muitas manchas extrínsecas | você consegue padronizar e interpretar sem confundir pigmento com placa | profilaxia prévia + reavaliação pós-limpeza | interpretação inconsistente entre consultas |
| Paciente ansioso ou envergonhado | você usa a imagem para educação sem tom de julgamento | comunicação centrada no paciente + metas pequenas | paciente evita retorno por constrangimento |
Como documentar sem aumentar o tempo de consulta
O ganho real aparece quando o registro vira rotina. Em vez de salvar dezenas de imagens, foque em padrão e rastreabilidade: onde estava o problema, o que foi orientado e quando reavaliar.
Se sua clínica já usa prontuário digital, vale criar um modelo de evolução com campos curtos (regiões-alvo, técnica treinada, ferramenta indicada, prazo). Sistemas como o Siodonto podem ajudar nesse ponto por facilitar padronização de anotações e organização do histórico do paciente, sem depender de textos longos ou registros soltos.
Erros comuns
- Escanear “tudo” em toda consulta: aumenta tempo, cansa o paciente e reduz foco em mudança de hábito.
- Usar a imagem para “culpar”: piora adesão. Prefira linguagem de melhoria (“vamos atacar esses dois pontos”).
- Não padronizar captura: sem repetibilidade, a comparação entre consultas fica fraca.
- Confundir placa com mancha: quando houver dúvida, limpe e reavalie ou combine com índice clínico.
- Não fechar com plano: a tecnologia mostra; quem muda o resultado é o protocolo (técnica + metas + retorno).
Perguntas frequentes sobre fluorescência para placa na odontologia
Fluorescência substitui evidenciador de placa?
Não necessariamente. Em muitos casos, ela pode cumprir função semelhante de “mostrar onde está”, mas o evidenciador ainda é útil, barato e didático. A escolha depende do seu fluxo, do tempo de cadeira e da necessidade de documentação.
Preciso repetir em toda consulta?
Costuma ser mais eficiente repetir em reavaliações ou quando há sinais de baixa adesão (placa recorrente, sangramento, ortodontia fixa). Em pacientes estáveis, use de forma pontual para manter engajamento.
Como evitar que o paciente se sinta julgado?
Mostre poucas áreas e conecte com ação prática. Frases como “essa região é difícil para quase todo mundo” e “vamos ajustar a técnica para facilitar” tendem a manter o paciente colaborativo.
O que registrar no prontuário para ficar clinicamente útil?
Registre regiões com maior acúmulo, conduta (técnica orientada e ferramenta indicada) e prazo de reavaliação. Se houver sangramento ou queixa, registre a correlação com o achado.
Funciona bem em crianças?
Pode funcionar, desde que o exame seja rápido e lúdico, sem transformar em “bronca”. Em odontopediatria, o valor costuma estar em metas pequenas e reforço positivo, com reavaliações curtas.
Próximo passo sugerido: escolha um único cenário (ex.: manutenção periodontal) e aplique o protocolo por 30 dias com padronização de captura e registro. Se o tempo de consulta aumentar, reduza o escopo para 2 áreas-alvo por paciente e foque no plano de ação.