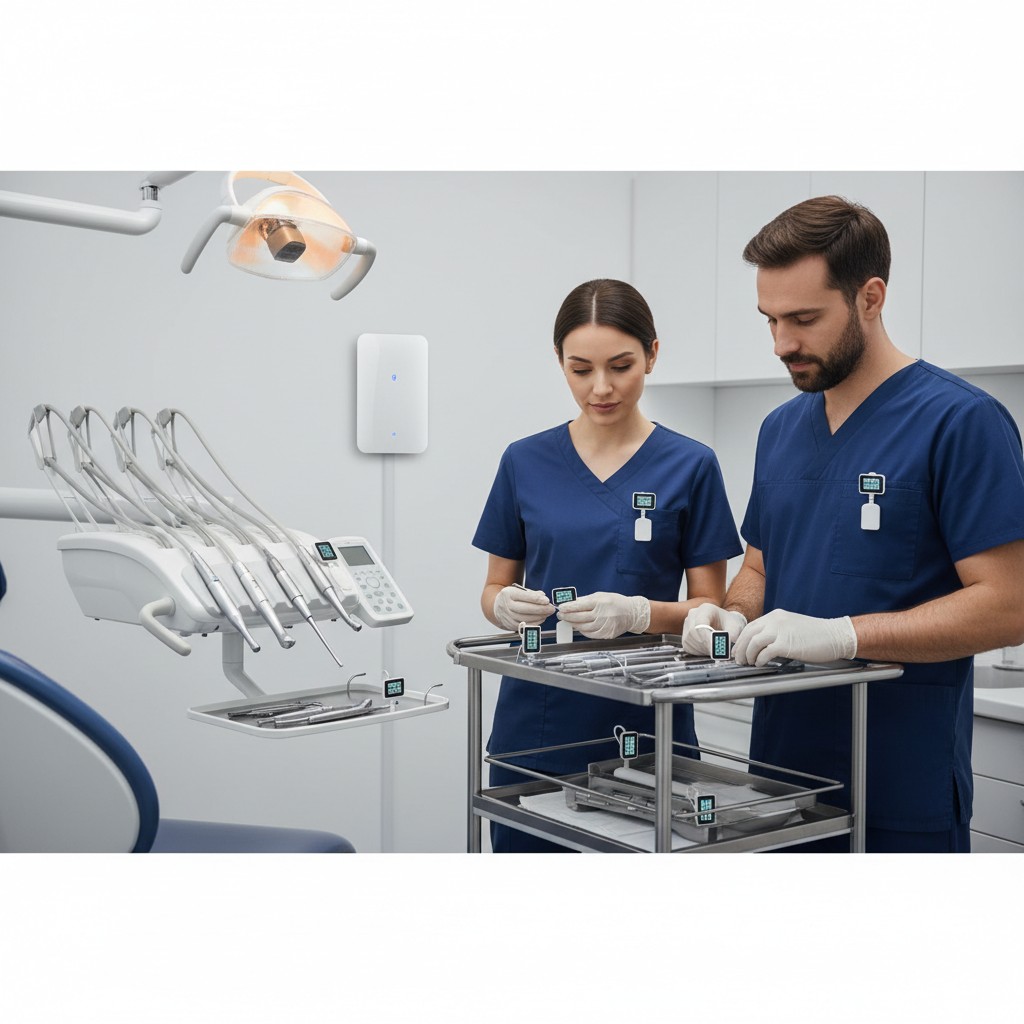
Sensores de localização e presença (BLE e LoRa) podem ajudar a clínica odontológica a reduzir perdas de tempo procurando equipamentos, melhorar a rastreabilidade de rotinas críticas (como higienização e preparo de sala) e aumentar a previsibilidade do atendimento. Na prática, o ganho vem menos de “alta tecnologia” e mais de processos simples com registro automático.
Este guia mostra onde faz sentido aplicar rastreio de ativos e monitoramento de ambientes na odontologia, como escolher entre BLE e LoRa, quais dados realmente importam e como implantar sem gerar mais trabalho para a equipe.
O que são BLE e LoRa e por que isso importa na clínica
BLE (Bluetooth Low Energy) é uma tecnologia de curto alcance, comum em “tags” (etiquetas) e beacons. Ela costuma ser usada para localização em áreas menores (salas, recepção, expurgo) e para detectar proximidade.
LoRa (Long Range) é uma tecnologia de longo alcance e baixo consumo, pensada para enviar pequenos pacotes de dados a distâncias maiores, atravessando paredes com mais facilidade. Costuma ser útil quando você quer monitorar pontos espalhados (várias salas, andares, anexos) sem depender de Wi‑Fi em cada canto.
Na odontologia, o valor aparece quando você conecta essas leituras a rotinas: onde está o ativo, quando foi usado, quando um ambiente ficou pronto e se um parâmetro saiu do padrão (ex.: porta aberta por muito tempo, presença em área restrita, etc.).
Casos de uso que tendem a valer a pena
1) Localização de ativos críticos (o “cadê o…?” do dia a dia)
Alguns itens somem mais do que deveriam: câmera intraoral, fotopolimerizador reserva, localizador apical, kits de profilaxia, maletas de atendimento externo, tablets, leitores, etc. O objetivo não é vigiar pessoas, e sim reduzir interrupções e atrasos.
2) Controle de fluxo entre salas e áreas restritas
Com tags em carrinhos/caixas e receptores em pontos-chave, dá para registrar passagens (ex.: “sala 2 → expurgo”) e criar alertas simples quando um item entra em área indevida. Isso ajuda especialmente em clínicas com mais cadeiras e rodízio de equipe.
3) Registro operacional de preparo de sala (sem depender só de memória)
Em vez de “checklist por papel” ou “depois eu lanço”, sensores podem apoiar evidências indiretas: presença na sala, abertura/fechamento de porta, movimentação do carrinho de limpeza, ou confirmação via botão/QR associado ao horário. O foco é documentar o essencial sem burocratizar.
4) Monitoramento simples de condições do ambiente
Sem entrar em promessas clínicas, monitorar condições como temperatura/umidade em áreas de armazenamento e salas técnicas pode ajudar a identificar desvios e agir cedo. O ponto é escolher poucos indicadores e um plano claro de resposta.
BLE vs LoRa: como decidir com critério
Não existe “melhor tecnologia” universal. A escolha depende do tamanho da clínica, do tipo de dado e do quanto você precisa de precisão de localização.
| Critério | BLE (Bluetooth Low Energy) | LoRa |
|---|---|---|
| Objetivo típico | Proximidade e localização por áreas (salas/setores) | Telemetria simples a longa distância (eventos/leituras) |
| Precisão de localização | Tende a ser melhor em ambientes menores, com mais pontos de leitura | Geralmente mais “macro” (presença/último ponto), não tão fino |
| Infraestrutura | Requer beacons/gateways bem posicionados para boa leitura | Pode cobrir áreas maiores com menos gateways |
| Consumo de bateria | Baixo (varia com a frequência de transmissão) | Muito baixo para leituras esparsas |
| Quando costuma fazer mais sentido | Clínicas com muitas salas e alto giro de equipamentos pequenos | Clínicas maiores/espalhadas ou com pontos sem Wi‑Fi confiável |
| Risco comum | “Localização instável” se houver poucos pontos de leitura | Expectativa de localização precisa demais para o que a tecnologia entrega |
Checklist de implantação (do piloto ao uso real)
- Defina 1 a 3 dores mensuráveis: atrasos por busca de equipamento, sumiço de itens, tempo de giro de sala, etc.
- Escolha ativos “campeões”: itens pequenos, caros ou que travam o atendimento quando faltam.
- Mapeie o fluxo: onde o item deveria ficar, por onde circula, onde costuma “sumir”.
- Decida o nível de localização: “sala/setor” já resolve ou você precisa de algo mais fino?
- Planeje alertas mínimos: poucos e úteis (ex.: “ativo fora do setor após X horas”).
- Crie um padrão de etiqueta: nome do ativo, responsável pelo cadastro, data de troca de bateria.
- Faça piloto de 2 a 4 semanas: com equipe pequena e rotina real, sem “modo demonstração”.
- Revise o processo: o que gerou ruído? o que virou hábito? o que precisa de treinamento?
- Formalize a rotina: quem responde aos alertas e qual é a ação padrão.
Como transformar dados em rotina (sem virar painel bonito e inútil)
O maior erro é coletar dados sem uma decisão associada. Um bom desenho é: evento → regra → ação.
- Evento: tag do fotopolimerizador ficou “fora do setor” por mais de X horas.
- Regra: notificar a pessoa responsável pelo fechamento/abertura.
- Ação: checar último local, recolocar no ponto padrão e registrar ocorrência se necessário.
Quando fizer sentido integrar com o prontuário/agenda, o ideal é que a automação economize cliques. Um exemplo prático é usar o sistema de gestão para centralizar tarefas operacionais: no Siodonto, por exemplo, você pode organizar lembretes internos, rotinas e registros operacionais vinculados ao dia de atendimento, evitando que a equipe se perca entre aplicativos. A tecnologia de sensores entra como apoio ao processo, não como “mais uma tela”.
Erros comuns
- Começar grande demais: etiquetar tudo de uma vez gera manutenção e abandono. Comece com poucos ativos.
- Querer localização “cirúrgica” sem infraestrutura: com poucos pontos de leitura, a posição oscila e a equipe perde confiança.
- Alertas em excesso: notificação demais vira ruído. Prefira 2 ou 3 alertas realmente acionáveis.
- Não definir responsável: sem dono do processo, o sistema vira “de ninguém”.
- Ignorar manutenção: bateria, etiqueta que descola, ativo que troca de nome. Planeje um ritual mensal de revisão.
- Usar para vigiar pessoas: além de impacto cultural, isso tende a reduzir adesão e aumentar conflito. Foque em ativos e fluxo.
Perguntas frequentes sobre rastreio de ativos com BLE e LoRa na odontologia
Preciso de internet perfeita para isso funcionar?
Depende do desenho. Em geral, você precisa de conectividade para consolidar dados e gerar alertas, mas é possível estruturar leituras locais com sincronização posterior. O importante é testar nos “pontos cegos” da clínica antes de escalar.
Isso substitui inventário e controle de estoque?
Não substitui. Rastreio ajuda a localizar e entender circulação/uso de itens, enquanto inventário/estoque tratam de quantidade, validade, reposição e custo. Eles se complementam quando você define o que é “ativo” (equipamento) e o que é “consumo” (material).
Qual é o melhor primeiro ativo para etiquetar?
Comece pelo que mais interrompe atendimento quando some: equipamentos pequenos e compartilhados entre salas. A escolha ideal é um item com alto impacto operacional e fácil padronização de “local de guarda”.
Como evitar que a equipe veja isso como fiscalização?
Combinando transparência e foco em processo: explique o problema (atrasos, perda de tempo, retrabalho), limite o escopo a ativos e rotinas, e mostre ganhos práticos para quem está na operação. Menos “controle”, mais “clareza do fluxo”.
O que eu devo registrar além da localização?
Registre apenas o que muda decisão: horário de última leitura, setor atual, tempo fora do padrão e status do ativo (em uso, disponível, manutenção). Dados demais sem ação definida tendem a virar custo e complexidade.
Isso ajuda na documentação de biossegurança?
Pode ajudar como evidência operacional (horários, passagem por áreas, confirmação de etapas), mas não elimina a necessidade de protocolos claros e registros essenciais. Pense como uma camada de suporte para consistência e auditoria interna.