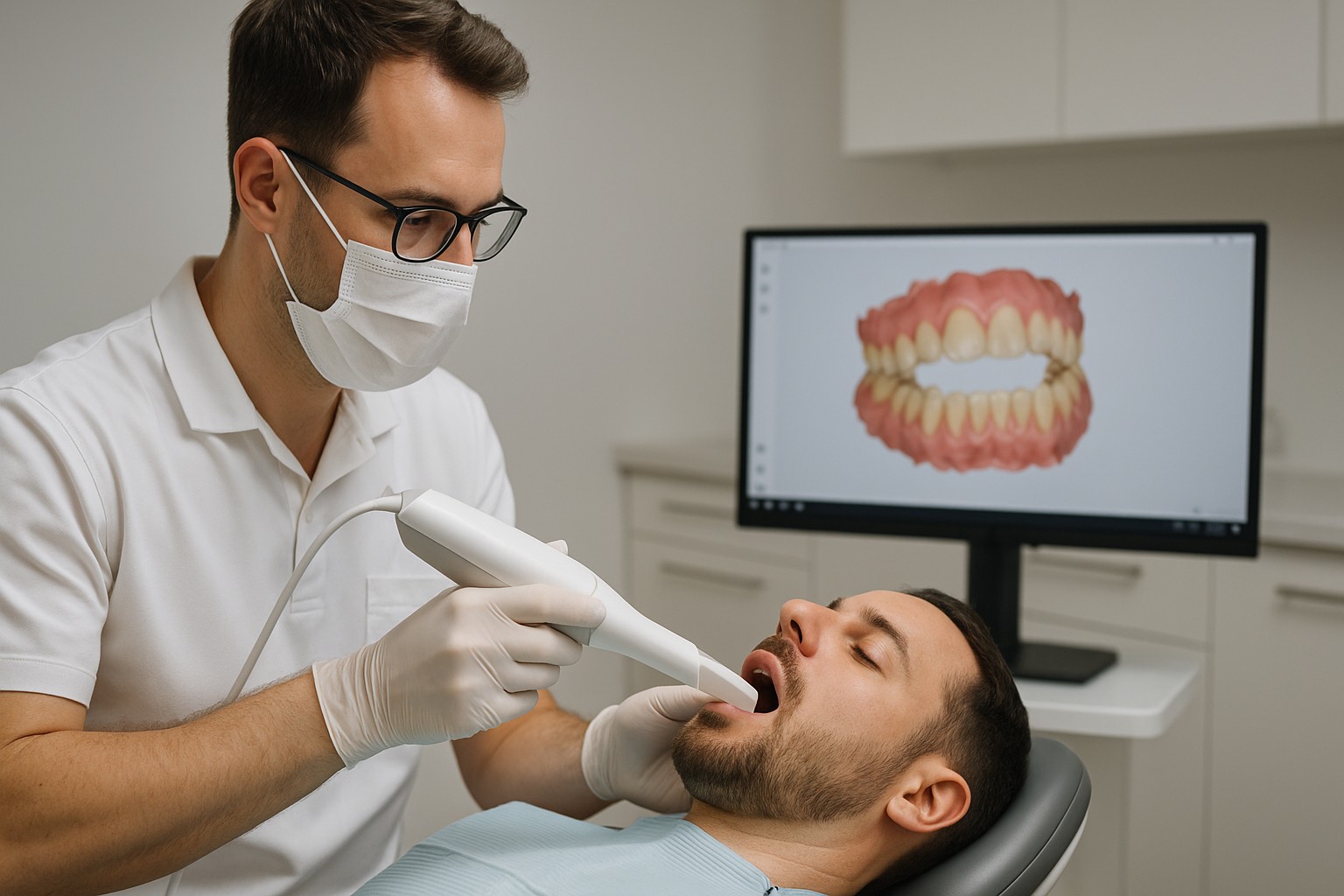
Escaneamentos intraorais seriados (feitos em consultas diferentes e comparados entre si) ajudam a transformar “impressões clínicas” em evidências visuais e mensuráveis de mudança. Na prática, isso melhora a tomada de decisão em desgaste dental, recessão gengival aparente, fraturas, perda de estrutura e adaptação de restaurações.
O ganho não é apenas tecnológico: é clínico e documental. Quando você padroniza captura, intervalos e critérios de comparação, o scanner vira um instrumento de monitoramento longitudinal que apoia condutas conservadoras, timing de intervenção e comunicação com o paciente.
O que é escaneamento seriado e quando ele faz diferença
Escaneamento seriado é a repetição do escaneamento intraoral em momentos distintos, com objetivo de comparar modelos digitais e identificar alterações. Ele costuma ser especialmente útil quando a evolução é lenta, multifatorial e difícil de quantificar apenas com fotos e anotações.
Cenários em que vale considerar
- Desgaste (erosão/abrasão/atrição): acompanhamento de progressão e resposta a mudanças de hábitos e proteção.
- Trincas e fraturas recorrentes: avaliação de padrões e áreas de maior risco.
- Reabilitações extensas: controle de contatos, estabilidade e sinais indiretos de sobrecarga.
- Ortodontia e contenções: checagem de pequenas recidivas e estabilidade de alinhamento (sem substituir o exame clínico).
- Restaurações e próteses: acompanhamento de margens, fraturas de cerâmica/resina e perda de anatomia.
O que o escaneamento seriado mede (e o que ele não mede)
O scanner captura superfícies. Isso é excelente para observar perda de volume/forma, mudanças no contorno e na oclusão aparente. Porém, ele não “enxerga” tudo: tecido mole pode variar, a posição mandibular pode mudar, e pequenas diferenças de técnica podem gerar artefatos.
Onde ele tende a ser forte
- Comparar anatomia oclusal/incisal ao longo do tempo.
- Visualizar áreas de perda de estrutura com sobreposição de modelos.
- Documentar antes/depois de ajustes, placas, reabilitações e mudanças de protocolo.
Limitações que você precisa antecipar
- Variação de tecido gengival (inflamação, retração aparente, edema) pode alterar contorno.
- Saliva, brilho e sangramento prejudicam leitura e aumentam ruído.
- Referências instáveis: se a mordida muda entre exames, a comparação pode “parecer” pior ou melhor.
- Comparação sem padronização pode gerar conclusões frágeis e difíceis de defender.
Checklist prático: como padronizar para comparar com confiança
O valor do seriado está na consistência. Abaixo, um checklist simples para reduzir variação entre sessões.
Antes do escaneamento
- Defina o objetivo (desgaste? fratura? acompanhamento pós-reabilitação?).
- Escolha um protocolo de higiene e isolamento compatível com sua rotina (secar, afastar, controlar saliva).
- Registre condições do dia que alteram tecido mole (inflamação, sangramento, uso recente de fio/escova interdental).
Durante o escaneamento
- Repita o mesmo trajeto de captura sempre que possível (sequência por arco e quadrantes).
- Evite “costurar” áreas demais se a imagem estiver instável; prefira recapturar trechos críticos.
- Faça o registro de oclusão com cuidado e com o paciente em posição reproduzível.
Depois do escaneamento
- Salve com padrão de nomenclatura (data, arco, finalidade, observações).
- Defina o intervalo do próximo scan conforme risco (curto para alto risco, mais longo para estabilidade).
- Documente a interpretação com linguagem objetiva: “área X com perda de anatomia”, “contato prematuro suspeito”, “sem mudança relevante”.
Como decidir o intervalo do escaneamento seriado
Não existe um intervalo único “correto”. Em geral, o intervalo deve refletir o risco e a velocidade esperada de mudança. O erro comum é escanear cedo demais (sem chance de mudança real) ou tarde demais (perdendo o momento de intervenção conservadora).
| Perfil clínico | Objetivo do seriado | Intervalo típico (ajuste ao caso) | O que observar na comparação |
|---|---|---|---|
| Desgaste ativo suspeito | Confirmar progressão e mapear áreas | Curto a médio | Perda de cúspides, bordas incisais, facetas novas |
| Pós-ajuste oclusal / placa | Checar estabilidade e necessidade de refinamento | Curto | Mudança de contatos, áreas de polimento/desgaste |
| Reabilitação extensa concluída | Monitorar integridade e manutenção | Médio a longo | Chipping, perda de anatomia, alteração de guias |
| Paciente com baixa queixa e estabilidade | Baseline e documentação | Longo | Ausência de mudanças clinicamente relevantes |
Como interpretar a comparação sem “forçar” conclusões
Comparar modelos pode ser muito persuasivo visualmente, mas a interpretação precisa de critérios. Uma boa prática é separar achado (o que mudou) de hipótese (por que mudou) e de conduta (o que fazer agora).
Roteiro de interpretação em 4 passos
- Confirme qualidade: houve falhas de captura? tecido mole muito diferente? oclusão registrada de forma comparável?
- Localize: identifique dentes/regiões e descreva a alteração (ex.: “perda de borda incisal em 11 e 21”).
- Contextualize: associe com sinais clínicos (sensibilidade, fraturas, hábitos, dieta ácida, apertamento).
- Decida: acompanhar, intervir conservadoramente, reabilitar, encaminhar ou investigar fatores sistêmicos/comportamentais.
Documentação e comunicação com o paciente (sem exageros)
Uma vantagem prática do seriado é a comunicação: o paciente entende melhor “mudanças pequenas” quando vê sobreposições e diferenças de forma. Ainda assim, evite linguagem alarmista. Prefira explicar tendência e risco, e vincular a decisão a próximos passos claros.
Dica clínica: ao apresentar a comparação, mostre primeiro o “baseline” e depois a mudança, e finalize com uma decisão objetiva: “vamos acompanhar em X meses” ou “vamos proteger essa área com Y medida”.
Onde o prontuário digital ajuda
Para o seriado funcionar, você precisa recuperar arquivos, datas e observações rapidamente. Um sistema de prontuário e agenda (como o Siodonto, por exemplo) pode ajudar a organizar anexos, padronizar registros e garantir que o retorno programado aconteça, sem depender de controles paralelos.
Erros comuns
- Comparar scans feitos com objetivos diferentes (ex.: um focado em arco superior e outro incompleto), gerando “diferenças” artificiais.
- Não registrar condições clínicas do dia (inflamação gengival, sangramento, uso de contenção/placa), confundindo interpretação.
- Trocar o padrão de captura a cada consulta, aumentando ruído e reduzindo confiança.
- Usar o seriado para substituir exame: o scan complementa, não substitui avaliação clínica, funcional e radiográfica quando indicada.
- Prometer precisão absoluta: trate o resultado como apoio à decisão, não como “verdade matemática” isolada.
Perguntas frequentes sobre escaneamento intraoral seriado
Escaneamento seriado serve para diagnosticar bruxismo?
Ele pode ajudar a documentar sinais compatíveis com desgaste e acompanhar progressão, mas não fecha diagnóstico sozinho. Bruxismo envolve contexto, sintomas, exame e, quando necessário, avaliação do sono e de fatores associados.
Posso usar o seriado para acompanhar recessão gengival?
Pode ajudar a visualizar mudança de contorno, mas tecido mole varia com inflamação, técnica de escaneamento e condição periodontal. Para decisões periodontais, use o seriado como complemento de sondagem, fotos e controle de biofilme.
Como explicar ao paciente sem parecer que estou “vendendo tecnologia”?
Apresente como um método de acompanhamento: “vamos criar um marco inicial e comparar no retorno para decidir com mais segurança”. Foque na utilidade clínica (monitorar, evitar retrabalho, intervir no momento certo), não no equipamento.
O que devo guardar no prontuário junto com os arquivos do scan?
Além do arquivo, registre data, objetivo do seriado, condições clínicas relevantes (sangramento, placa, sensibilidade), hipótese clínica e plano (intervalo do próximo controle e orientações). Isso torna a comparação defendível e reproduzível.
Se eu mudar de scanner, perco o histórico?
Depende do formato de exportação e do seu fluxo de armazenamento. Na prática, vale priorizar a organização dos arquivos e metadados (datas, versões, observações) e manter um padrão de arquivamento que facilite recuperar e comparar ao longo do tempo.