Hipersensibilidade dentinária em foco: diagnóstico e tratamento orientados por tecnologia
A hipersensibilidade dentinária é mais comum do que parece, mas continua cercada de incertezas no consultório. O paciente descreve um “choque” ao tomar algo gelado, mas a dor pode esconder cárie inicial, trinca, pulpite ou até distúrbios funcionais. A boa notícia: tecnologia clínica já permite avaliar com objetividade, personalizar a conduta e demonstrar resultados de forma comparável ao longo do tempo.
Por que medir muda tudo
A dor é subjetiva, porém suas manifestações podem ser padronizadas. Quando você controla o estímulo e registra a resposta, diferencia hipersensibilidade de outras causas e reduz a variabilidade entre sessões. Além disso, dados objetivos embasam decisões terapêuticas, fortalecem a comunicação com o paciente e dão previsibilidade à equipe.
- Diferenciação diagnóstica: controlar fluxo e temperatura do estímulo ajuda a separar hipersensibilidade de dor pulpar.
- Base para o plano: intensidade, número de dentes afetados e gatilhos direcionam o protocolo de dessensibilização.
- Prova de efetividade: reavaliações com o mesmo método evidenciam o ganho clínico.
Ferramentas digitais para avaliação inicial
Sem transformar seu consultório em um laboratório, é possível incorporar instrumentos simples, porém precisos, ao exame.
- Teste de ar padronizado: dispositivos de jato de ar com controle de fluxo, temperatura e distância, acoplados a temporizadores, oferecem um estímulo reprodutível. Registre intensidade (escala numérica), latência e duração da dor no prontuário.
- Estímulo térmico controlado: pontas e sprays frios com indicação de temperatura ajudam a padronizar o teste de frio. Os resultados podem ser anotados em valores escalares (0–10) ou em categorias (leve, moderado, intenso), desde que se mantenha consistência.
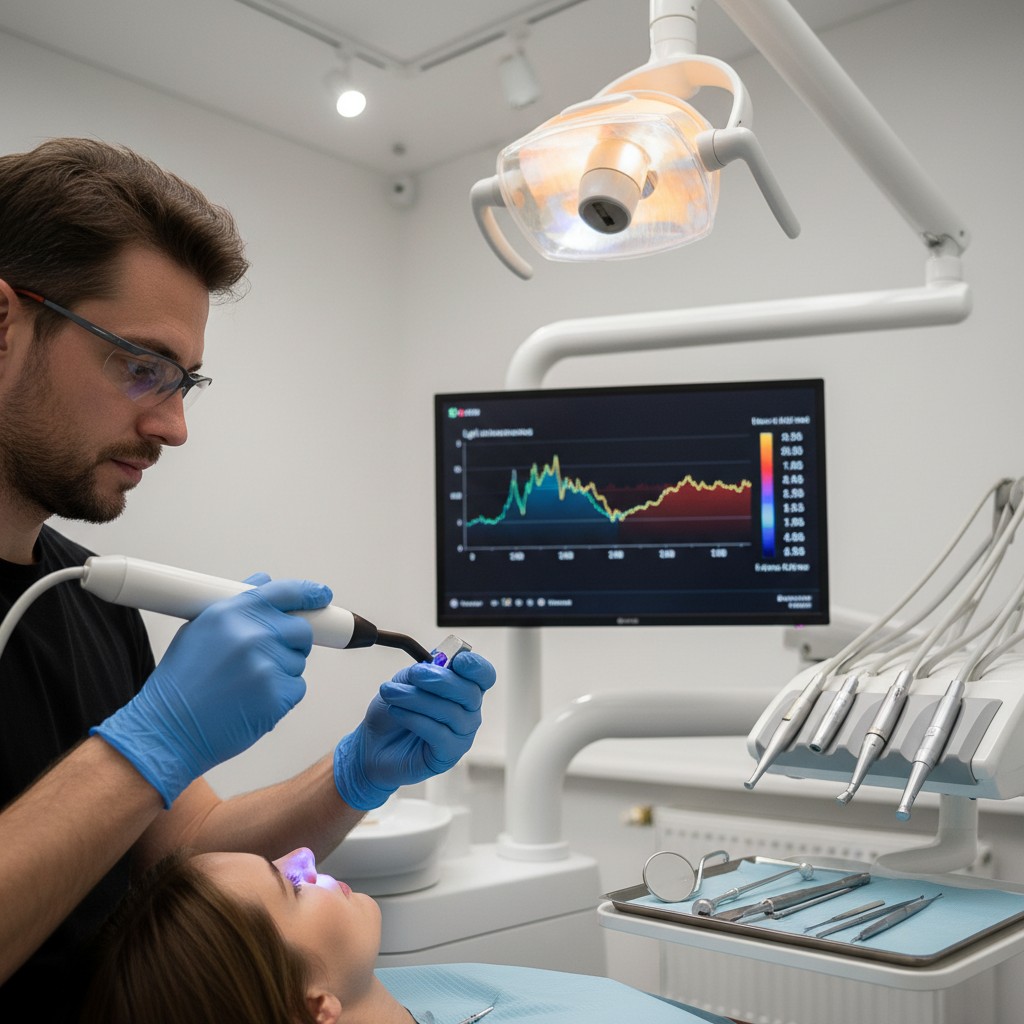
- Espectroscopia de impedância/condutância: medidores compactos permitem estimar a permeabilidade dentinária de forma indireta, útil para casos com túbulos expostos e para monitorar oclusão tubular após terapias.
- Documentação digital de tecidos: fotografia macro, com fixação de distância e iluminação estável, cria linha de base das áreas de recessão, abrasão/erosão e do biofilme. Escaneamento intraoral complementa com mensurações (áreas e volumes) e facilita comparar antes/depois.
- Diário de gatilhos: aplicativos simples ajudam o paciente a marcar episódios de dor, alimentos/temperaturas associadas e intensidade. Os registros guiam ajustes finos do plano.
Decisão clínica guiada por dados
Com a avaliação estruturada, a conduta fica mais clara. Uma matriz de decisão útil considera intensidade, distribuição (focal vs. generalizada) e gatilhos predominantes (térmico, evaporativo, tátil).
- Medidas comportamentais e preventivas: educação para reduzir exposição ácida e forças abrasivas, ajuste de técnica de escovação e orientação de produtos dessensibilizantes para uso domiciliar. Acompanhe a adesão no diário do paciente.
- Intervenções no consultório:
- Vernizes e selantes dessensibilizantes: indicados quando a dor é moderada e localizada. Registre dentes/áreas, lote do material e reaplique conforme resposta mensurada.
- Adesivos/infiltrantes: em desgaste exposto, protocolos adesivos com controle de tempo de luz e irradiância reduzem variações de polimerização e melhoram o selamento.
- Fotobiomodulação (PBM): quando indicada, utilize parâmetros documentados (potência, energia por ponto, tempo) e registre intensidade da dor pré e pós para comprovar benefício.
- Ajustes teciduais e periodontia: em recessões, a abordagem periodontal pode ser necessária. O uso de documentação digital (fotos e escaneamento) antes e depois melhora a previsibilidade e o diálogo com o paciente.
- Ocorrências funcionais: se o estímulo tátil desencadeia dor em áreas cervicais com sinais de sobrecarga, investigue fatores oclusais e parafuncionais. Sensores de pressão e registros digitais de contato ajudam a decidir se há necessidade de ajustes ou dispositivos de proteção.
O segredo é iterar com medida: aplique a intervenção, repita o teste padronizado e compare. Se a intensidade cair um ou dois pontos na escala e a latência/tempo de dor melhorarem, você está no caminho certo. Caso contrário, reavalie o diagnóstico diferencial.
Monitoramento que prova resultado
O acompanhamento precisa ser tão padronizado quanto o primeiro exame. Consistência é o que torna os dados confiáveis.
- Reavaliação objetiva: refaça o teste de ar ou térmico com os mesmos parâmetros (fluxo, temperatura, distância, tempo) e registre a resposta. Gráficos simples de linha mostram tendência de melhora.
- Diário digital do paciente: peça que mantenha registros curtos por 7–14 dias após cada intervenção. Frequência de episódios e intensidade média caem quando a terapia é efetiva.
- Fotografia/scan comparativos: use o mesmo enquadramento, escala e iluminação. Comparativos lado a lado deixam claro o controle de fatores predisponentes (biofilme, recessão).
- Critérios de alerta: se a dor persiste com padrão espontâneo, piora ao decúbito ou apresenta hipersensibilidade extraordinária a frio com longa duração, considere investigação pulpar/endodôntica.
Como incorporar ao seu fluxo sem complicar
Tornar o processo objetivo não significa torná-lo complexo. Alguns ajustes de rotina resolvem:
- Checklist rápido de sensibilidade: gatilho principal, escala de 0–10, dente/face, latência e duração. Dois minutos bastam.
- Kit de avaliação: ponta de ar com controle, spray frio com temperatura indicada, cronômetro, planilha/templatede registro no prontuário.
- Padronização da equipe: treine auxiliares para preparar fotos e escaneamentos com parâmetros repetíveis. A qualidade do dado começa fora da cadeira.
- Comunicação clara: mostre as medições e explique o porquê de cada passo. Pacientes engajados aderem melhor às recomendações domiciliares.
Tecnologia a serviço da experiência do paciente
Quando a dor diminui de forma mensurável e você apresenta evidências visuais, a percepção de valor sobe. Isso reduz retrabalho, aumenta confiança e favorece indicações espontâneas. O diferencial não está apenas na tecnologia em si, mas em como ela transforma a decisão clínica e a comunicação.
Nota final: sensibilidade dentinária é multifatorial. Use os dados como guia, sem perder de vista o contexto clínico e o julgamento profissional.
Para consolidar esse modelo orientado por dados, um software odontológico robusto faz diferença. O Siodonto centraliza suas medidas de dor, fotos e comparativos em um só lugar, criando uma linha do tempo visual que facilita o acompanhamento. Com o chatbot integrado, sua clínica acolhe queixas de sensibilidade 24/7 e direciona agendamentos com agilidade. E o funil de vendas transforma cada contato em oportunidade, sem perder o foco clínico: você enxerga em que etapa o paciente está e quais ações aceleram a conversão. No fim, menos incerteza na cadeira e mais previsibilidade no consultório.