É possível usar escaneamento 3D seriado para detectar e acompanhar desgaste dental (atrição, abrasão e erosão) de forma mais objetiva do que apenas fotos e anotações. Na prática, a tecnologia ajuda quando você precisa responder a três perguntas: está progredindo? em que área? com qual impacto funcional/estético?
Este artigo traz um protocolo aplicável na clínica para capturar, comparar e interpretar modelos 3D ao longo do tempo, com critérios de decisão e documentação que tende a reduzir dúvidas, retrabalho e discussões com o paciente.
Quando o 3D faz diferença no desgaste dental
O desgaste costuma ser multifatorial e lento. Por isso, a maior utilidade do 3D é transformar “impressão clínica” em tendência documentada, especialmente quando o paciente alterna fases de estabilidade e aceleração (mudança de dieta ácida, estresse, refluxo, hábitos, troca de escova/pasta, etc.).
O escaneamento 3D tende a ser mais útil em três cenários:
- Monitoramento conservador: quando você quer observar com segurança antes de reabilitar.
- Planejamento de aumento de dimensão vertical/estética: para entender onde está perdendo estrutura e onde precisa ganhar.
- Comunicação e adesão: mostrar ao paciente a mudança ao longo do tempo costuma facilitar entendimento e compromisso com controle de risco.
Pré-requisitos: o que precisa estar “redondo” antes de comparar scans
Comparação 3D só é confiável se a aquisição for repetível. Antes de pensar em “medir”, garanta consistência de captura e condições clínicas.
Condições clínicas que melhoram a repetibilidade
- Controle de umidade e campo o mais seco possível.
- Remoção de biofilme e manchas superficiais quando interferirem na leitura.
- Evitar escanear imediatamente após profilaxia abrasiva se ela alterar textura e brilho de forma relevante; se fizer, registre a condição para repetir igual nas próximas.
- Padronizar posição do paciente e sequência de varredura.
Padronização de arquivo e nomenclatura
Sem organização, o benefício do 3D se perde. Use um padrão simples e constante:
- Data + arco + condição (ex.: 2026-04-30_sup_baseline).
- Registro de contexto: queixa, fatores de risco ativos, mudanças desde a última visita.
- Guardar também fotos intraorais de apoio (mesmo que o foco seja 3D).
Protocolo clínico em 7 etapas para escaneamento 3D seriado do desgaste
- Defina o objetivo: triagem de progressão, planejamento reabilitador ou comunicação/adesão. Isso determina o nível de detalhe necessário.
- Escolha um “baseline”: o primeiro scan deve ser feito em uma consulta com boa visibilidade, sem pressa, e com registro completo de risco (dieta ácida, refluxo, hábitos, parafunção, medicações, etc.).
- Capture arco superior e inferior com atenção às áreas críticas: bordas incisais, cúspides funcionais, faces palatinas/linguais e cervical vestibular (abrasão/erosão).
- Registre a oclusão (mordida) de forma consistente. Mudanças de relação oclusal podem confundir leitura de “perda” quando na verdade é discrepância de alinhamento.
- Faça checagem imediata de qualidade: buracos, distorções, áreas “esticadas”, artefatos em regiões brilhantes. Se houver, repita antes de liberar o paciente.
- Agende o intervalo de re-scan por risco: mais curto quando há fatores ativos e sinais clínicos; mais longo quando está estável.
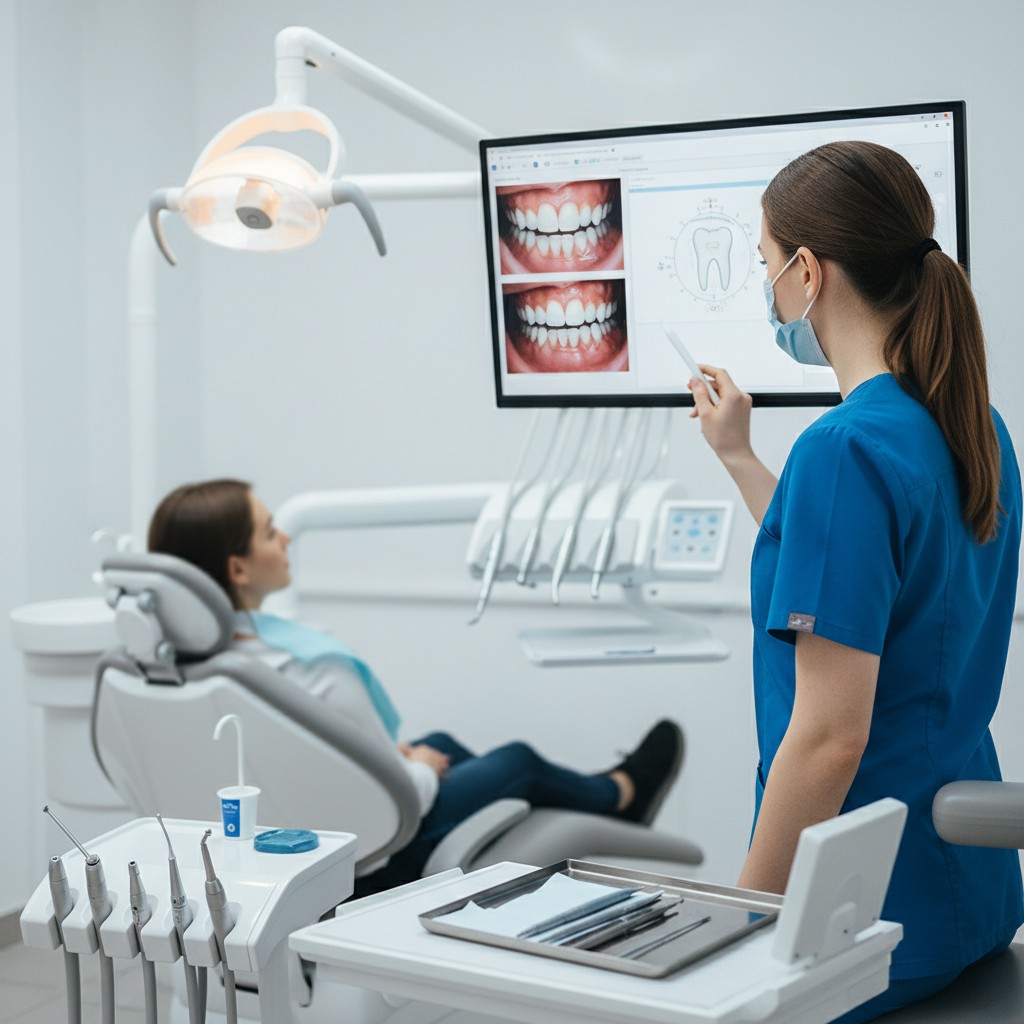
- Compare sempre com o baseline e com o scan anterior: isso ajuda a diferenciar progressão contínua de um evento pontual (ex.: mudança de hábito).
Como interpretar a comparação 3D sem cair em armadilhas
A comparação 3D geralmente se baseia em sobreposição de malhas e mapas de cor. O ponto crítico é entender que diferença visual não é automaticamente desgaste real. Pode ser ruído de captura, variação de umidade, reflexo, pequenas falhas de alinhamento ou áreas reconstruídas pelo software.
Critérios práticos para considerar “progressão provável”
- Padrão anatômico coerente: perda em cúspides funcionais, bordas incisais ou faces palatinas compatível com o quadro clínico.
- Repetição no tempo: a mesma área aparece alterada em pelo menos duas comparações consecutivas.
- Corroboração clínica: facetas visíveis, exposição dentinária, sensibilidade, queixa funcional/estética, alteração de guia.
- Simetria/assimetria explicável: lado dominante mastigatório, interferências, hábito localizado.
Quando desconfiar do resultado (e repetir)
- “Perdas” em áreas de difícil leitura (região cervical muito úmida, proximais com contato apertado).
- Diferenças grandes em regiões onde o scan mostra artefatos (malha irregular, textura inconsistente).
- Comparação feita após mudança importante de condição (ex.: restauração recente, desgaste seletivo, ajuste oclusal) sem registro claro.
Tabela de decisão: observar, intervir ou reabilitar?
| Cenário | Sinais no 3D e na clínica | Conduta que costuma fazer sentido | Próximo controle |
|---|---|---|---|
| Estável | Sem mudança consistente entre scans; sem sintomas; risco controlado | Observação + prevenção (hábitos, dieta, orientação de higiene) | Re-scan em intervalo maior, junto da revisão |
| Progressão leve | Pequenas perdas coerentes em áreas típicas; início de sensibilidade ou queixa estética | Controle de risco + medidas conservadoras (proteção, dessensibilização, ajustes pontuais quando indicados) | Re-scan mais curto para confirmar tendência |
| Progressão moderada | Perda repetida em múltiplos dentes/áreas; alteração de guia; impacto funcional | Plano faseado: estabilizar risco, proteger estrutura, planejar reabilitação incremental | Re-scan programado por etapa do plano |
| Progressão acelerada / alto risco | Perda rápida entre consultas; dentina exposta; dor; sinais compatíveis com erosão ativa ou parafunção intensa | Intervenção mais rápida + investigação de causa (ex.: refluxo, dieta, hábitos); possíveis encaminhamentos médicos quando necessário | Reavaliação próxima e documentação reforçada |
Checklist de documentação que protege a decisão clínica
- Queixa e objetivo do acompanhamento (ex.: “monitorar desgaste incisal e sensibilidade”).
- Fatores de risco ativos relatados e observados (dieta ácida, refluxo, hábitos, parafunção, medicações, saliva/queixa de xerostomia).
- Baseline identificado como referência.
- Condição do campo (umidade, presença de biofilme, se houve profilaxia antes).
- Eventos entre visitas (restaurações, ajustes, trauma, mudança de rotina).
- Conclusão clínica: estável vs progressivo, áreas envolvidas, impacto.
- Plano: prevenção, controle de risco, proteção, reabilitação por fases, e prazo do próximo scan.
Erros comuns
1) Tratar o mapa de cor como “verdade absoluta”
O mapa é uma visualização de diferença entre malhas. Sem checagem de qualidade e correlação clínica, ele pode induzir a decisões precipitadas.
2) Mudar o protocolo de captura a cada consulta
Variação de sequência de varredura, umidade e oclusão registrada tende a aumentar ruído e reduzir comparabilidade.
3) Não registrar intervenções que alteram a anatomia
Restaurações, desgastes seletivos e ajustes mudam o “ponto de partida”. Se isso não estiver claro no prontuário, a comparação futura perde valor.
4) Usar o 3D sem um plano de ação
O paciente entende melhor quando você amarra o achado a um próximo passo: controlar risco, proteger, reavaliar, ou planejar reabilitação.
Como encaixar o fluxo no dia a dia (sem travar a agenda)
Uma forma prática é criar dois níveis de consulta:
- Scan de baseline: mais completo e bem documentado.
- Re-scan de controle: focado em áreas críticas, com checagem rápida de qualidade e comparação com a referência.
Na operação, ajuda ter lembretes de quando re-escanear e onde guardar os arquivos. Um sistema de gestão com prontuário e agenda pode apoiar isso com tarefas e padronização de registro. O Siodonto, por exemplo, pode ser usado para organizar o acompanhamento por eventos (baseline, controle, intervenção), anexar arquivos e manter a linha do tempo clínica sem depender de anotações soltas.
Perguntas frequentes sobre escaneamento 3D no desgaste dental
O escaneamento 3D substitui fotos e exame clínico?
Não. Ele complementa. Fotos e exame clínico continuam essenciais para textura, brilho, cor, exposição dentinária, sensibilidade e contexto periodontal/oclusão. O 3D entra forte para comparar forma e volume ao longo do tempo.
Com que frequência devo repetir o scan?
Depende do risco e do impacto. Em pacientes estáveis, costuma fazer sentido em revisões mais espaçadas. Em pacientes com risco ativo ou sinais de progressão, intervalos menores ajudam a confirmar tendência e ajustar o plano.
O que mais atrapalha a comparação entre scans?
Inconsistência de captura (umidade, falhas de malha, mudança de oclusão registrada) e intervenções não documentadas (restaurações e ajustes). Padronização e registro do contexto resolvem grande parte do problema.
Como explicar o resultado para o paciente sem alarmismo?
Mostre a comparação como um “filme” e não como um julgamento. Explique que o objetivo é identificar tendência e agir cedo: controlar fatores de risco, proteger estrutura e evitar tratamentos maiores no futuro.
Se o 3D sugerir progressão, eu devo reabilitar imediatamente?
Nem sempre. A decisão costuma depender do ritmo de progressão, da causa provável, de sintomas, de função e estética. Em muitos casos, faz sentido estabilizar risco e proteger antes de reabilitar de forma extensa.