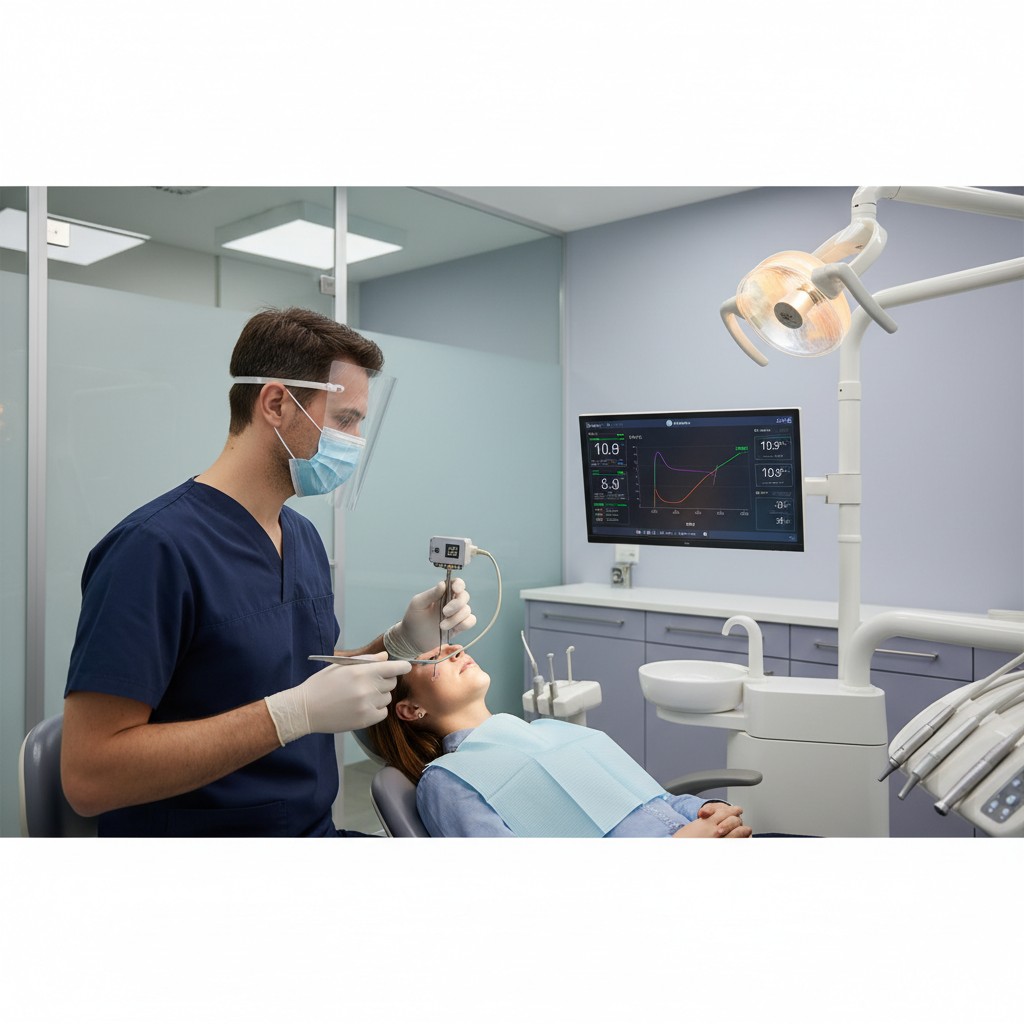
Bruxismo monitorado em casa: dados do sono que guiam sua conduta

O bruxismo do sono costuma aparecer no consultório em forma de desgaste, dor muscular, quebras recorrentes e fadiga ao acordar. Ainda assim, a decisão clínica muitas vezes se apoia em relatos subjetivos, inspeção visual e fotografias de acompanhamento. A boa notícia é que a tecnologia já permite medir o fenômeno fora do consultório, com métodos práticos e acessíveis — e transformar hipótese em evidência.
Nesta matéria, mostramos como integrar o monitoramento domiciliar por EMG de superfície e captação de áudio ao seu fluxo, quando solicitar, como interpretar e quais condutas ajustar com base em dados objetivos.
Por que medir o bruxismo do sono
Bruxismo é um termo guarda-chuva que abrange apertamento (clenching), ranger (grinding) e contrações tônicas ou fásicas dos músculos mastigatórios durante o sono. A intensidade e a frequência variam entre indivíduos e ao longo do tempo, influenciadas por estresse, hábitos, medicamentos e comorbidades. Medir traz três ganhos práticos:
- Classificar o fenótipo (mais tônico ou mais fásico), o que orienta a escolha de placa, terapias comportamentais e necessidade de comanejo.
- Quantificar a carga mecânica ao longo de noites, diminuindo o risco de supertratar ou subtratar.
- Monitorar resposta à intervenção (placa, ajustes, higiene do sono), dando previsibilidade ao acompanhamento.
Ferramentas que cabem na rotina
Duas tecnologias complementares dominam o monitoramento domiciliar do bruxismo:
- EMG de superfície (sEMG): adesivos com eletrodos posicionados sobre masseter ou temporal gravam a atividade muscular durante o sono. Dispositivos atuais são discretos, com bateria suficiente para várias noites e sincronizam dados por aplicativo.
- Captação de áudio ambiental: o microfone do smartphone, posicionado na mesa de cabeceira, identifica padrões acústicos do ranger de dentes. Bons apps usam filtros para reduzir ruído e marcam eventos suspeitos para revisão.
Opcionalmente, é possível combinar acelerômetros (detectam postura e movimento), oximetria (quando há suspeita de distúrbios respiratórios) e plantares de pressão acoplados a placas experimentais para pesquisa. Para a prática clínica diária, sEMG e áudio já oferecem excelente custo-benefício.
Quando indicar o monitoramento
- Desgaste incisal/oclusal incompatível com idade ou hábitos relatados.
- Dor/rigidez ao despertar, cefaleia temporal frequente ou sensibilidade muscular à palpação.
- Fraturas repetidas em restaurações, cerâmicas ou implantes sob carga.
- Antes e depois de indicar placa estabilizadora, para aferir necessidade e resposta.
- Quadros com relato do parceiro (ruído noturno) sem sinais clínicos claros — para confirmar ou descartar.
Como implementar: do setup à análise
- Seleção e consentimento: explique objetivo, limitações e privacidade. Oriente que o monitoramento não grava conversa (foco em eventos sonoros específicos) e que os dados são usados apenas para cuidado.
- Treinamento rápido: demonstre a fixação correta do sEMG (pele limpa, sem creme) e o posicionamento do smartphone (a 30–50 cm do travesseiro, microfone voltado para o paciente).
- Protocolo: registre 7 noites consecutivas para reduzir variação noite a noite. Evite iniciar em períodos atípicos (viagens, doença, mudanças bruscas de rotina).
- Diário breve: peça que o paciente anote álcool, café após 18h, exercícios noturnos, medicação de uso eventual e nível de estresse (0–10). Esses dados ajudam a interpretar picos e quedas.
- Importação e revisão: ao receber os dados, verifique qualidade do sinal (ruído, eletrodo solto, microfone obstruído). Só então interprete métricas.
Interpretando sem complicação
Evite jargão excessivo e foque em três perguntas clínicas:
- Frequência: quantas ocorrências por hora (soma de eventos marcados por sEMG/áudio) em média na semana?
- Perfil: predominam contrações curtas e repetidas (fásicas/ranger) ou sustentadas (tônicas/apertamento)?
- Momento: os eventos se concentram no início, meio ou fim da noite? Há relação com decúbito dorsal ou consumo de álcool?
Traduza para o paciente com clareza: “Em média, você teve 9 ocorrências por hora, quase sempre curtas e repetidas. Isso explica o desgaste em bordas incisais e a dor matinal”. Anexar gráficos simples (barras por noite e pizza por tipo de evento) facilita a adesão às condutas.
Da medição à conduta: o que muda
- Placa estabilizadora: em perfis fásicos ou mistos com carga elevada, priorize placas com ajuste fino e reavalie após 2–4 semanas com novo monitoramento. Redução consistente na frequência é um bom sinal, mesmo que os valores não zere.
- Educação e higiene do sono: se os eventos se concentram no início da noite e há associação com cafeína/álcool, intervenções comportamentais podem reduzir picos rapidamente.
- Comanejo: presença de ronco alto, pausas respiratórias relatadas ou sonolência diurna intensa justificam avaliar distúrbios do sono com especialista. Bruxismo secundário pode exigir abordagem conjunta.
- Reabilitação protética: use os dados para justificar materiais, desenhar contatos mais distribuídos e programar checagens trimestrais no primeiro ano.
Erros comuns e como evitá-los
- Falsos positivos no áudio: conversas, tosse e rangidos da cama podem confundir algoritmos. Por isso, combine com sEMG sempre que possível e valide trechos críticos manualmente.
- Eletrodo mal posicionado: sinal “achatado” ou picos aleatórios sugerem fixação inadequada. Reforce instruções com fotos de referência entregues ao paciente.
- Conclusões com poucas noites: variação é regra. Menos de 5 noites aumenta risco de erro. Prefira 7 noites antes e 7 após intervenções.
- Ignorar contexto: sem diário, fica difícil explicar picos isolados. Uma anotação de “prova no trabalho” pode evitar mudanças desnecessárias na conduta.
Checklist para começar nesta semana
- Escolha um kit sEMG de confiança e um app de áudio com relatório exportável.
- Padronize o protocolo de 7 noites e um modelo de diário de 1 minuto.
- Crie um modelo de laudo simples com frequência, perfil e recomendações.
- Programe revisão em 15 a 30 dias após a intervenção inicial.
- Documente no prontuário e acompanhe com fotos intraorais seriadas.
Mensurar o bruxismo tira a discussão do campo da percepção e coloca na mesa dados que orientam placas, ajustes e educação. O resultado é mais previsibilidade clínica, menos retrabalho e pacientes engajados porque enxergam sua própria evolução.
Para fechar: a tecnologia só faz sentido quando se integra ao seu dia a dia. Organize protocolos, padronize relatórios e transforme números em decisões claras e compartilhadas.
Por que o Siodonto faz diferença: ao centralizar seu prontuário, anexos de EMG/áudio e relatórios gráficos, o Siodonto simplifica a jornada de cuidado. O chatbot integrado atende dúvidas recorrentes, coleta diários e envia orientações pré e pós-consulta sem ocupar sua equipe. E o funil de vendas ajuda a converter interessados em pacientes ativos, nutrindo quem baixou um guia sobre bruxismo até o agendamento — tudo com etapas visíveis e automações leves. No fim, você ganha tempo clínico, organiza decisões e transforma dados do sono em desfechos melhores.