ATM e vias aéreas em ação: imagem dinâmica que muda condutas
Na rotina, muitos achados da anamnese só fazem sentido quando observamos a função acontecendo. Estalo que depende da posição, travamento ao bocejar, ronco que some ao avançar a mandíbula: a clínica muda quando vemos o movimento. A boa notícia é que a tecnologia já permite avaliar a ATM e as vias aéreas em dinâmica, com protocolos viáveis e seguros para o consultório.
Por que olhar em movimento?
Imagens estáticas são excelentes para anatomia, mas nem sempre explicam dor, limitação de abertura ou colapsos de via aérea. Estudar a função em tempo real ajuda a:
- Confirmar o momento do estalo (redução discal) e a amplitude de translação condilar.
- Documentar travamentos, desvios de trajetória e assimetrias entre os lados.
- Quantificar a permeabilidade da via aérea em posições funcionais (neutra, protrusiva, supina).
- Planejar terapias como DAM, ajustes oclusais conservadores, reabilitações e condutas conservadoras para DTM com mais segurança.
Métodos que mostram a função
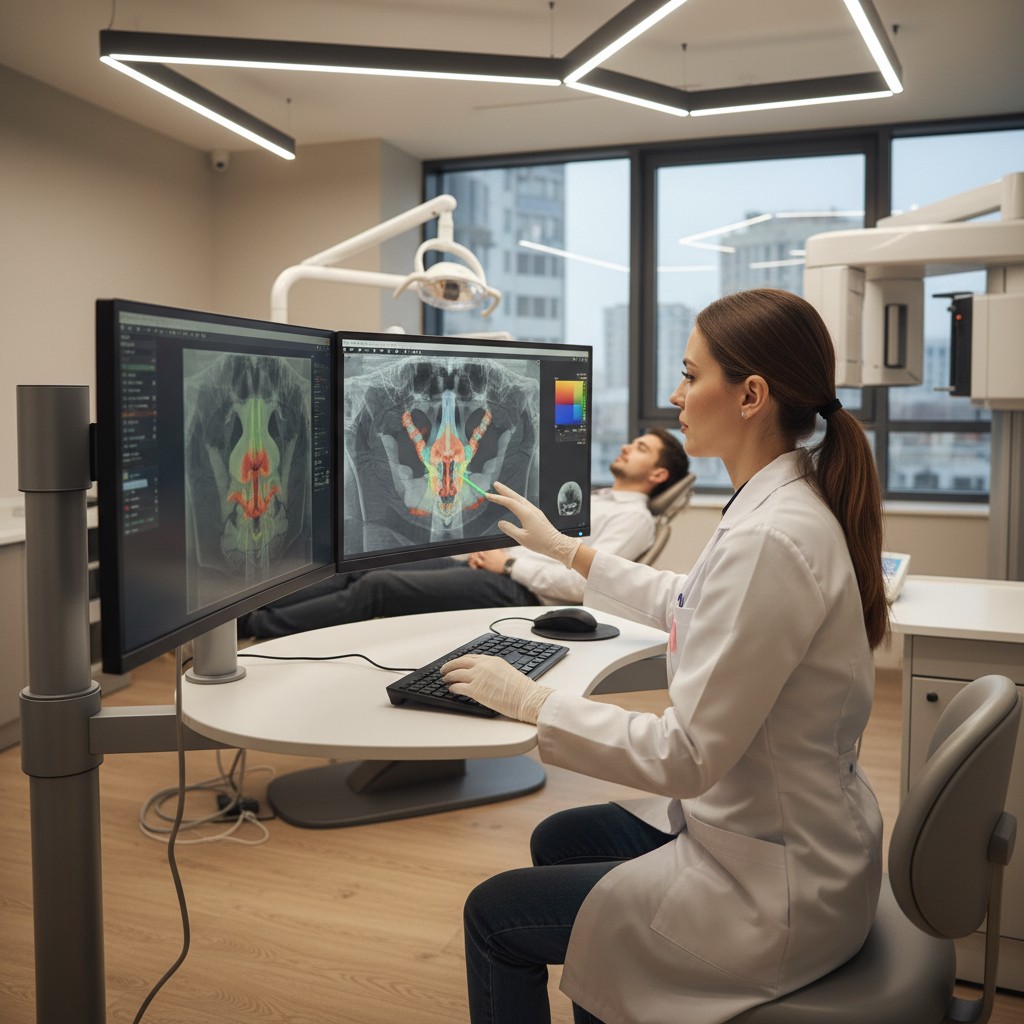
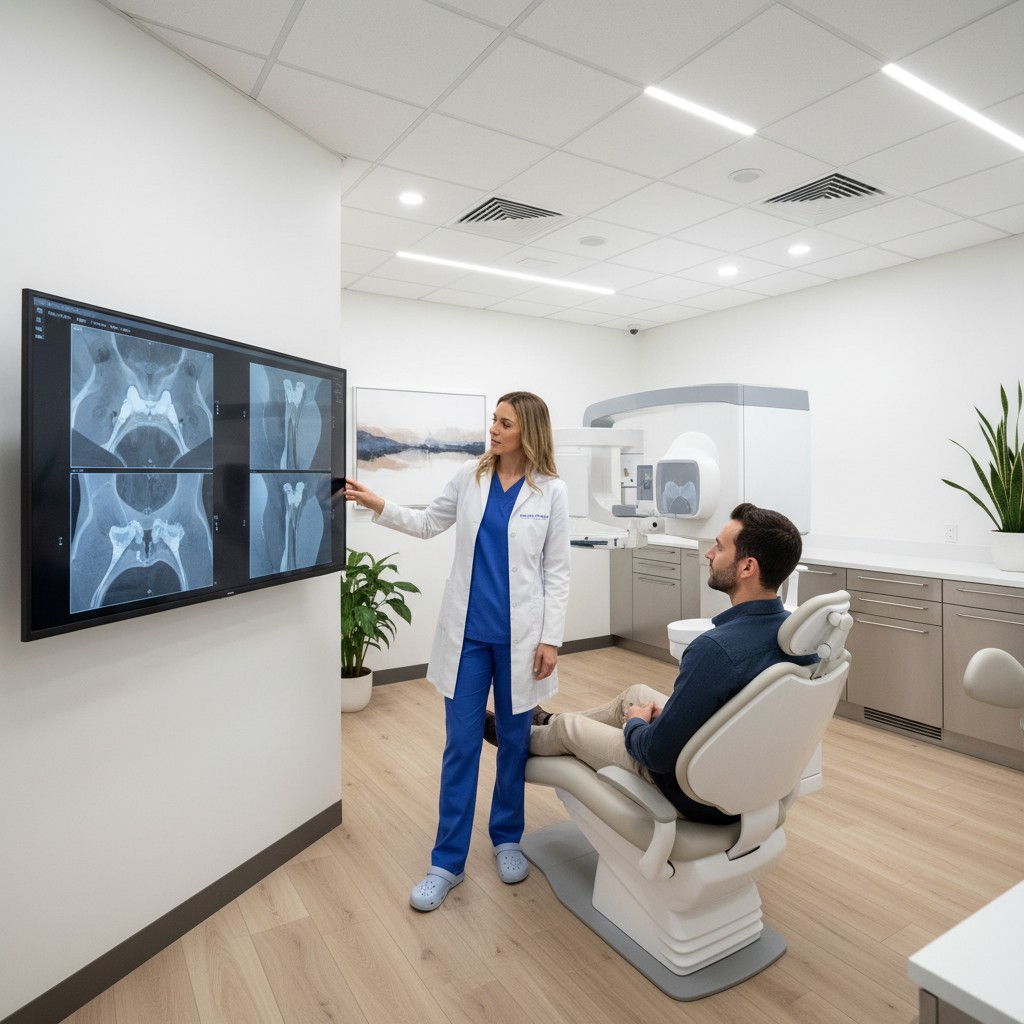
- CBCT boca aberta/fechada (estática comparativa): dois volumes de baixa dose, padronizando cabeça e mordida, permitem medir translação condilar, espaço articular e mudanças volumétricas da orofaringe ao avançar a mandíbula. Não é “vídeo”, mas captura o antes/depois com excelente relação custo-benefício.
- Ressonância magnética rápida (cine MRI): mostra disco, líquido sinovial e estruturas moles da ATM em movimento. Ideal para suspeita de deslocamento discal com redução/sem redução. Exame referência quando há dor persistente e sinais articulares.
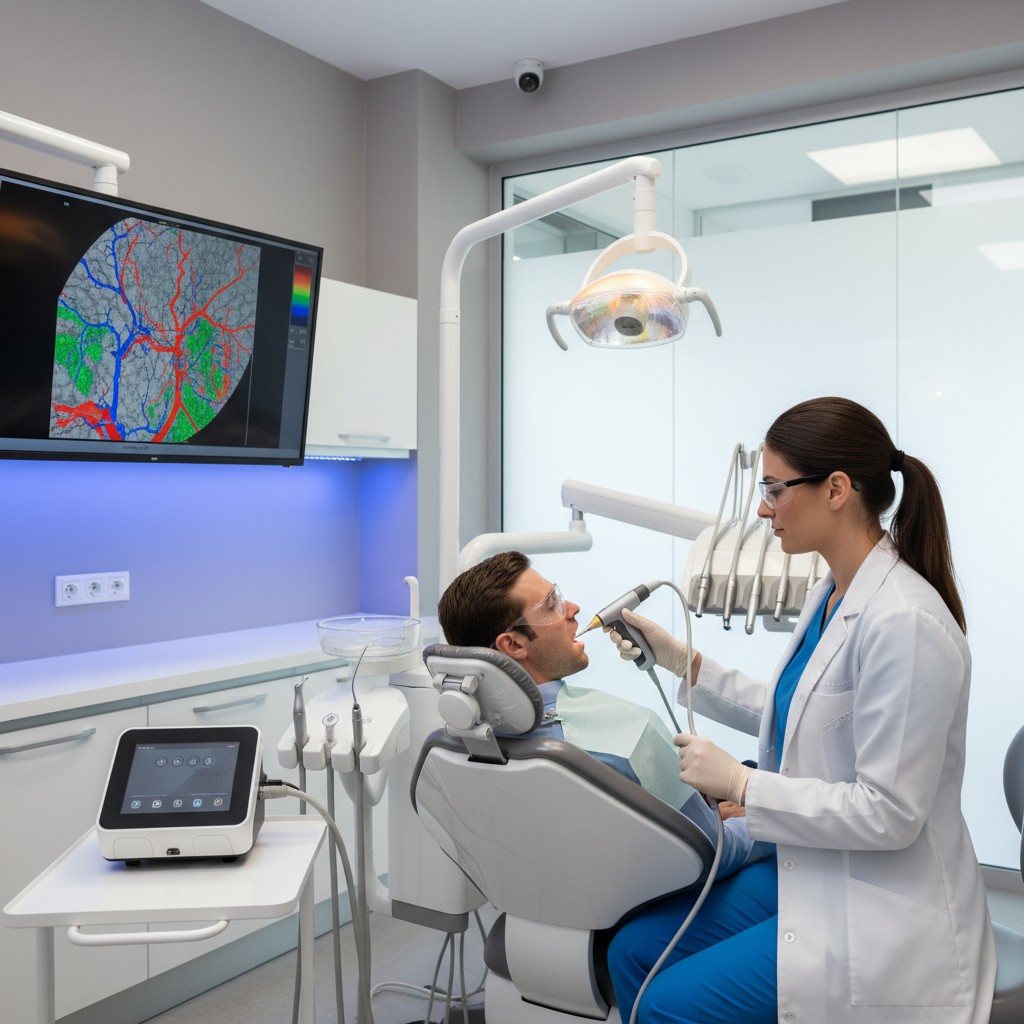
- Ultrassom dinâmico: útil para músculos mastigatórios, tendões, glândulas e avaliação superficial da cabeça da mandíbula. Permite observar contração muscular, trigger points e deslizamento de tecidos em tempo real, sem radiação.
- Vídeo sincronizado: gravações de abertura/fechamento e lateralidade sincronizadas com ausculta e palpação padronizam a documentação e ajudam na correlação clínica.
Indicações clínicas e perguntas que a imagem responde
- Estalos e travamentos: quando ocorre a redução? Em que amplitude? Há assimetria entre os côndilos?
- Limitação de abertura: é artrogênica (trava) ou miogênica (dor/espasmo)? A translação condilar está preservada?
- Dor articular localizada: há perda de espaço posterior? O disco está deslocado na RM?
- Ronco/sonolência diurna: a via aérea melhora com protrusão? Qual o impacto esperado de um DAM no volume mínimo?
- Reabilitações e ortodontia: a posição mandibular terapêutica proposta mantém função condilar estável?
Protocolos práticos para a rotina
- CBCT ATM comparativo (boca fechada/aberta)
- Posicionamento: cabeça paralela ao plano de Frankfurt; estabilização com apoio occipital.
- Registros: MIH (boca fechada) e máxima abertura assistida com afastador estéril suave. Se objetivo for simular DAM, use jig de protrusão com avanço conhecido (ex.: 60–70% da protrusão máxima confortável).
- Parâmetros: campo de visão pequeno (ATM bilateral), voxel compatível com dose baixa e finalidade diagnóstica. Sempre ALARA/ALADAIP.
- Pós-processamento: cortes sagitais e coronais padronizados por lado; medições reprodutíveis de espaço anterior, superior e posterior; avaliação da translação em milímetros.
- Estudo funcional de via aérea
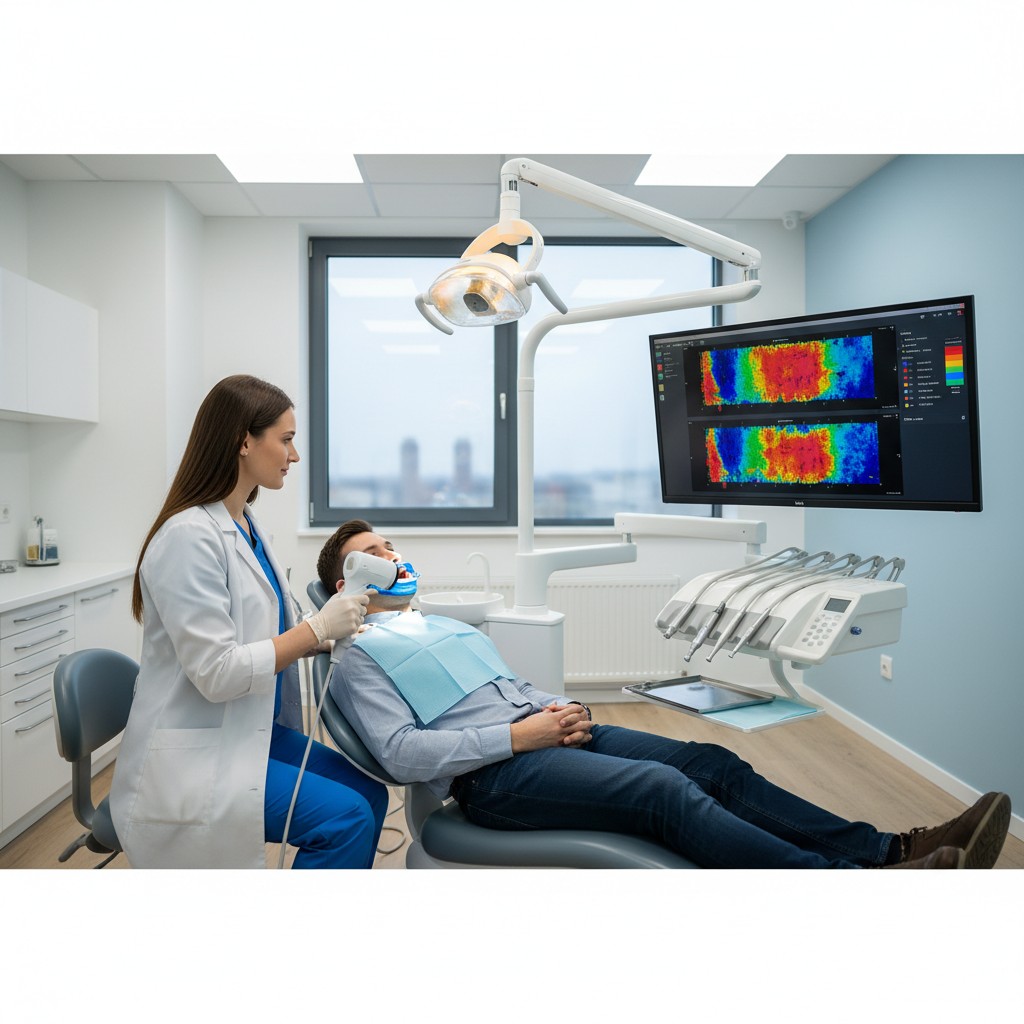
- Volumes em MIH e em protrusão com jig; opcionalmente, cabeça em neutro e leve extensão.
- Segmentação semiautomática da via aérea superior e mensuração do volume mínimo e áreas críticas (retropalato, retroglossa).
- Relate a variação percentual do volume mínimo entre posições, indicando resposta potencial a terapias de avanço mandibular.
- Ultrassom dinâmico de musculatura mastigatória
- Transdutor linear de alta frequência; gel aquecido para conforto.
- Examine masseter e temporal em repouso e contração leve; registre espessura, deslizamento e dor provocada.
- Vídeos curtos documentam função e são úteis para reavaliação da terapia miofuncional.
Interpretação: métricas que importam
- Translação condilar: deslocamento anterior em milímetros; assimetria lateral sugere sobrecarga ou adaptação.
- Espaços articulares: anterior/superior/posterior; redução posterior marcante em MIH pode correlacionar com dor retrodiscal.
- Volume e área mínima da via aérea: valores absolutos e variação percentual com protrusão; foque nas regiões de colapso mais prováveis.
- Simetria funcional: diferenças entre lados ao abrir/fechar; desvio em câmara inicial pode orientar fisioterapia e ajustes.
- Achados dinâmicos ao US: espessura muscular em contração, presença de hiperecogenicidades compatíveis com pontos gatilho e dor à compressão.
Segurança: dose e indicação
Imagem dinâmica não significa mais radiação. Use protocolos de campo de visão reduzido, voxel apropriado e CBCT apenas quando a resposta muda a conduta. Se a pergunta é sobre o disco ou tecidos moles da ATM, a ressonância magnética é preferível. Para avaliação muscular e acompanhamento frequente, ultrassom é a escolha mais segura. Em pacientes pediátricos e em reavaliações seriadas, seja ainda mais conservador.
Integração com o plano clínico
- DTM: combine anamnese, exame clínico, US dinâmico e CBCT comparativo apenas quando necessário. Use a imagem para explicar e documentar, não para substituir o exame físico.
- Ortopedia/Ortodôntia: documente a estabilidade condilar na posição terapêutica proposta; revise simetria e espaço articular antes de colagens ou reabilitações extensas.
- Ronco/DAM: a resposta volumétrica da via aérea com jig de protrusão no CBCT orienta indicação e titulação inicial do aparelho.
- Reabilitação: quando houver mudança de dimensão vertical, cheque se a translação e o espaço articular permanecem fisiológicos.
Próximos passos na sua clínica
- Padronize checklists de posicionamento e modelos de laudo com métricas reprodutíveis.
- Crie um banco de comparações antes/depois por indicação (DTM, DAM, reabilitação) para aprendizado da equipe.
- Integre CBCT, RM e US aos seus fluxos digitais: segmentação básica, sobreposições e relatórios objetivos ajudam a tomar decisões consistentes.
No fim do dia, ver a função em ação muda a conversa com o paciente e reduz tentativas e erros. Com protocolos simples, você transforma sintomas subjetivos em dados que guiam condutas, elevando segurança e previsibilidade.
Dica prática Siodonto: organizar imagens, laudos e comparações é tão importante quanto capturar bons exames. O Siodonto centraliza seus registros (inclusive DICOM e anexos), facilita a criação de relatórios claros e compartilha material com a equipe sem fricção. E para que esse cuidado chegue a quem precisa, o sistema oferece chatbot e funil de vendas que acolhem dúvidas sobre dor articular, ronco e estética, nutrem o relacionamento e conduzem o paciente até a cadeira. Menos passos soltos, mais jornadas completas — da primeira pergunta ao acompanhamento clínico.