Wearables na odontologia: do cotidiano ao plano de tratamento
Tecnologia aplicada à prática clínica não é só scanner e CAD/CAM. Uma fronteira silenciosa vem ganhando espaço: o uso de dados do cotidiano, medidos por wearables e dispositivos clínicos conectados, para qualificar diagnóstico, orientar condutas e acompanhar resultados. Quando bem estruturada, essa abordagem traz previsibilidade, engaja o paciente e acelera ajustes finos do tratamento.
Por que olhar para dados do cotidiano?
A boca não vive isolada. Sono, estresse, glicemia, padrões respiratórios e hábitos alimentares modulam inflamação, dor e adesão às orientações. Wearables e sensores clínicos permitem enxergar esses fatores de forma objetiva e longitudinal, em vez de depender apenas de recordação do paciente. O ganho está em três eixos:
- Contexto clínico real: variáveis mensuradas no dia a dia ajudam a explicar quadros flutuantes, como dor orofacial, hipersensibilidade e sangramento gengival.
- Intervenções oportunas: alertas e tendências orientam ajustes de terapia, frequência de manutenção e necessidade de encaminhamentos.
- Engajamento: pacientes entendem melhor a relação entre rotina e saúde bucal, aumentando a adesão a orientações preventivas.
O que é possível monitorar hoje
Sem promessas futuristas, há usos práticos já disponíveis:
- Sono e estresse: relógios e pulseiras estimam estágios de sono, variabilidade da frequência cardíaca (HRV) e episódios de microdespertares. Esses sinais podem sugerir risco de bruxismo do sono ou apneia e orientar triagem estruturada.
- Ronco e respiração: aplicativos de gravação noturna e monitores de oximetria de dedo, quando bem orientados, ajudam a identificar padrões sugestivos de distúrbios respiratórios do sono, justificando exames formais.
- Glicemia: em pacientes diabéticos, sistemas de monitorização contínua (CGM) oferecem curvas de controle glicêmico que se correlacionam com inflamação periodontal e cicatrização.
- Dispositivos intraorais instrumentados: placas de bruxismo com sensores de atividade muscular ou pressão (disponíveis por fornecedores específicos) registram intensidade, duração e cronologia de apertamento.
- Diários digitais de hábito: registros simples, via aplicativo, sobre consumo de ácidos, refluxo percebido e higiene complementam a visão objetiva dos sensores.
Transformando dados em conduta prática
- Defina a pergunta clínica: dor matinal recorrente? Sangramento gengival irregular? Desadaptação de reabilitações?
- Escolha o dado mínimo viável: 14 noites de sono/ronco, 2 a 4 semanas de CGM, 7 dias de placa com sensor. Evite coletar “de tudo”.
- Padronize a coleta: oriente horários, carregamento dos dispositivos e preenchimento de diários. Quanto mais simples, melhor a adesão.
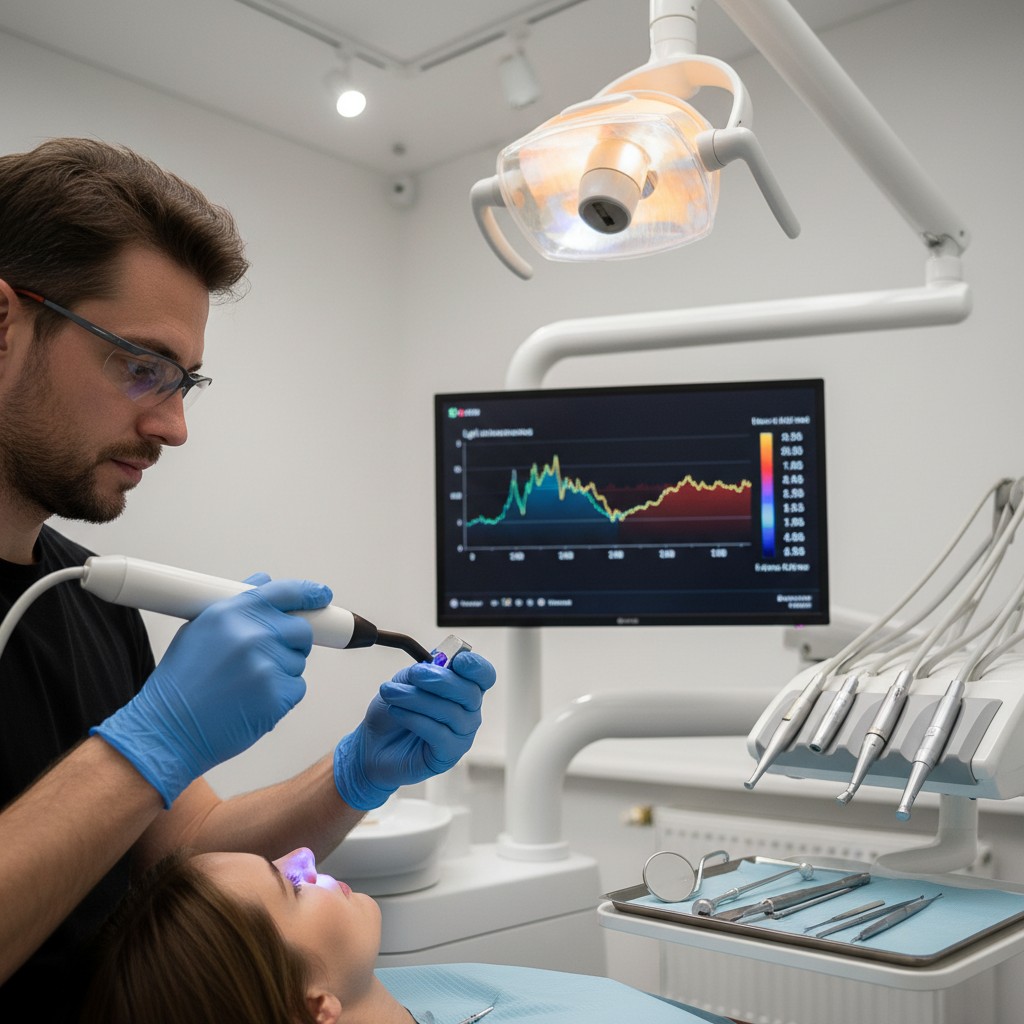
- Consolide e visualize: traga os indicadores para um painel clínico objetivo: média, picos, tendências e correlações com sintomas.
- Traduza em ações: ajuste de placa, reforço de higiene, encaminhamento para sono, intervalos de manutenção periodontal ou medicação de apoio.
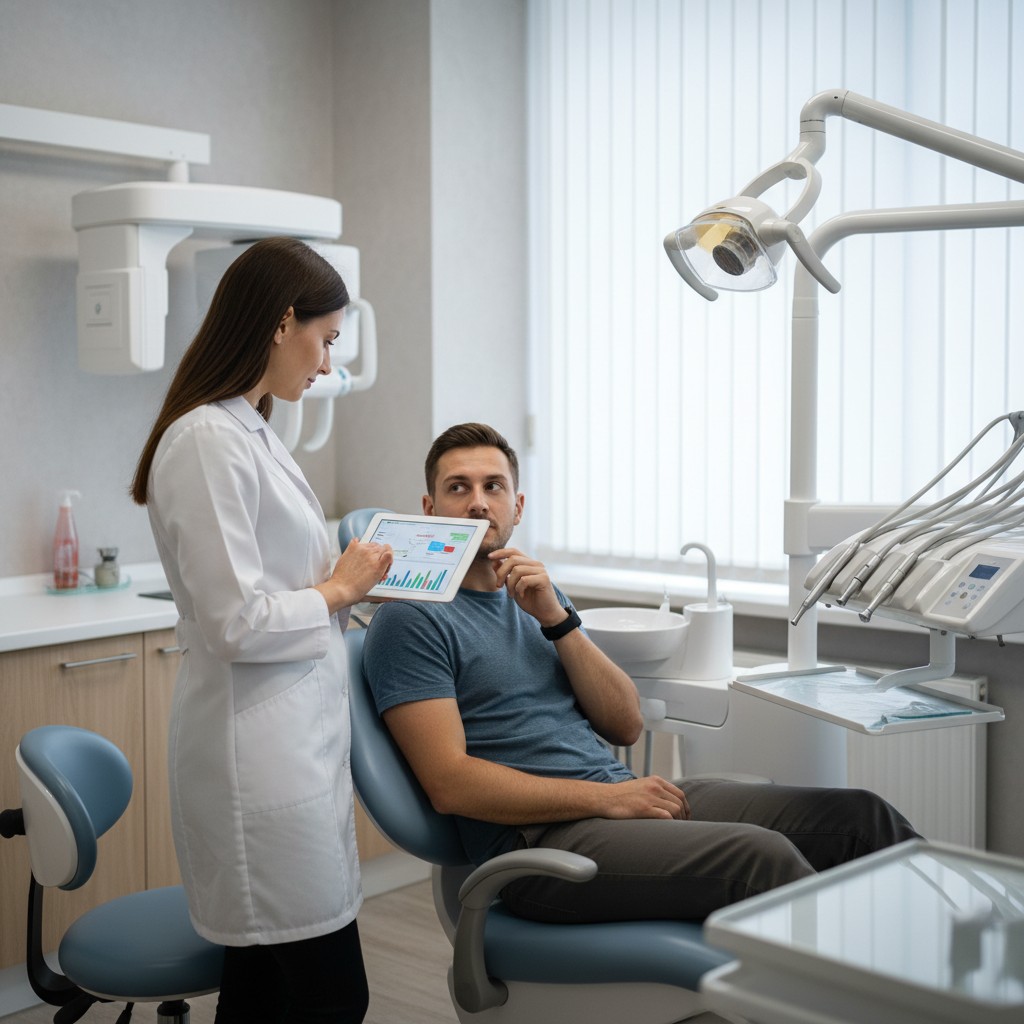
- Revise com o paciente: mostre o antes e depois. Visualização clara sustenta decisões compartilhadas.
Casos de uso na clínica
- DTM e bruxismo: combine placa instrumentada por 7 a 14 noites, diário de dor (escala simples) e dados de sono/HRV. Se a atividade noturna concentrar-se nas primeiras horas de sono e coexistirem sinais de sono fragmentado, colabore com equipe do sono e avalie terapias de relaxamento. Use o retorno dos sensores para validar ajustes oclusais e das placas.
- Periodontia em pacientes com diabetes: ao observar maior variabilidade glicêmica em dias de maior sangramento gengival, intensifique profilaxias, foque em controle de biofilme e coordene com o médico para otimizar a janela de cicatrização em procedimentos cirúrgicos. Compare índices periodontais com faixas-alvo de glicemia.
- Erosão ácida e hipersensibilidade: diários de ingestão de bebidas ácidas e episódios de refluxo, associados a períodos de dor relatada, orientam mudanças dietéticas e proteção com agentes dessensibilizantes. Reavalie com fotos e sensibilidade controlada a frio após 4 a 6 semanas.
- Triagem de distúrbios do sono: wearable com sono fragmentado, ronco registrado em app e queixa de fadiga diurna? Use questionários validados (p.ex., STOP-Bang), justifique polissonografia e, quando indicado, conduza terapias com dispositivos intraorais com acompanhamento objetivo da evolução.
- Reabilitação e parafunção: em pacientes com fraturas recorrentes em cerâmicas, correlacione picos de atividade noturna com períodos de estresse (HRV baixa). Conteúdo educativo e técnicas de relaxamento podem reduzir a intensidade do apertamento e ampliar a longevidade das restaurações.
Como começar sem complicação
- Selecione 1 a 2 indicadores-chave alinhados ao seu volume de casos (ex.: dor orofacial e periodontia).
- Crie um protocolo curto de 2 semanas para coleta e uma consulta de revisão com decisão clínica definida.
- Padronize a explicação ao paciente: objetivo, duração, como usar, como verá o benefício.
- Monte um check-in assíncrono por mensagem para tirar dúvidas durante a coleta, elevando a adesão.
- Documente antes/depois com indicadores simples e imagens clínicas para demonstrar evolução.
Cuidados com qualidade e ética
- Consistência antes de abundância: priorize séries curtas bem coletadas a longas mal preenchidas.
- Interpretação clínica: wearable não fecha diagnóstico de bruxismo ou apneia. Ele sinaliza riscos. Diagnóstico é clínico e, quando necessário, polissonográfico.
- Transparência e consentimento: explique que dados serão coletados, por quanto tempo e para qual finalidade. Revise preferências do paciente periodicamente.
- Evite medicalizar o normal: nem todo pico isolado exige intervenção. Procure tendências e correlações com sinais/sintomas.
O que muda na experiência do paciente
Quando o plano nasce de dados vividos pelo próprio paciente, o diálogo fica menos abstrato. Em vez de “acho que apertou”, ele vê quando apertou, quanto e em quais condições. Isso reduz dúvida, acelera adesão e dá visibilidade ao valor do seu cuidado.
No fim, não se trata de colecionar números, mas de conectá-los a decisões que importam: quando intervir, quando observar e como medir resultado. Com protocolos simples, a tecnologia se torna uma lupa clínica, não um fim em si mesma.
Para dar fluidez a tudo isso, vale contar com um software que organize o prontuário, centralize dados e mantenha o paciente próximo. O Siodonto foi feito para essa rotina: registra indicadores, facilita contatos e integra etapas do cuidado. O chatbot embarcado atende rápido e encaminha dúvidas durante a fase de coleta, enquanto o funil de vendas transforma interesse em agendamentos efetivos e reduz desistências. Resultado? Menos atrito, mais conversões e uma jornada clínica clara, do primeiro toque ao acompanhamento.