Sedação consciente no adulto: capnografia, índices e automação clínica
A sedação consciente em adultos tem ganhado espaço na odontologia por melhorar conforto, reduzir ansiedade e permitir procedimentos mais longos com colaboração do paciente. O ponto crítico é transformar conforto em segurança objetiva. É aqui que a tecnologia clínica faz diferença: capnografia nasal, monitorização integrada e automação de rotinas reduzem risco, padronizam condutas e geram documentação sólida.
O que monitorar na sedação no consultório
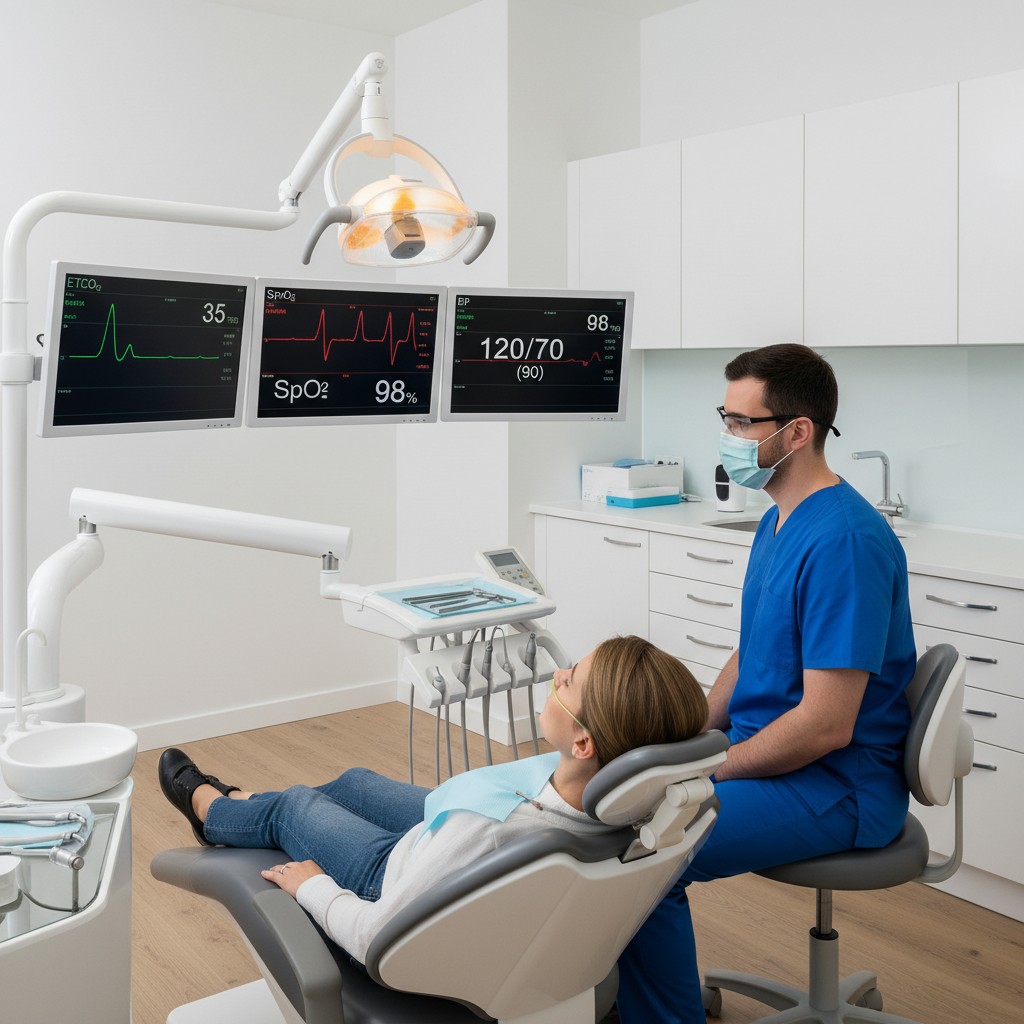
- SpO2 e frequência cardíaca (oximetria de pulso): indicam oxigenação e pulso, mas reagem tardiamente à hipoventilação. Tenha alarmes ajustados e verifique o índice de perfusão (PI) para qualidade de leitura.
- Pressão arterial não invasiva (NIBP): programada em intervalos (por exemplo, a cada 5–10 minutos) para acompanhar estabilidade hemodinâmica.
- Capnografia (ETCO2) por cânula nasal: detecta apneia/hipoventilação antes da queda de SpO2. Em sedação consciente, é a peça que antecipa problemas.
- ECG (quando indicado): útil em pacientes com comorbidades cardiovasculares.
- Escalas de sedação (ex.: OAA/S ou RASS adaptado): ajudam a documentar nível de alerta e resposta, evitando transição inadvertida para sedação mais profunda.
Importante: respeite a legislação, habilitações e protocolos locais. Treinamento em suporte básico de vida (e avançado, quando aplicável), equipamentos de oxigenação e via aérea, além de fármacos de reversão, devem estar imediatamente disponíveis.
Capnografia prática na odontologia
O oxímetro mostra as consequências da ventilação; a capnografia mostra a ventilação em si. Em adultos sedados, a via aérea superior é mais propensa a colapsar com relaxamento muscular, principalmente em decúbito e com sedativos. O ETCO2 nasal capta o CO2 expirado a cada ciclo respiratório, oferecendo alerta precoce de hipoventilação, apneia ou obstrução parcial.
- Cânula nasal com amostragem de CO2: prefira modelos que permitem suplementação de O2 e amostragem simultânea. Verifique ajuste e posicionamento para garantir traçado confiável.
- Forma de onda (capnograma): observe presença de fases nítidas e retorno à linha de base. Traçado irregular pode indicar boca aberta, fuga de ar ou posicionamento inadequado.
- Alarmes e tendências: configure limites de ETCO2 e frequência respiratória. Valor isolado importa menos do que a tendência (queda progressiva, alongamento do tempo expiratório).
- Checklist rápido pré-início: fonte e fluxo de O2 testados; cânula posicionada; traçado de ETCO2 presente; alarmes audíveis; plano de ação para hipoventilação alinhado com a equipe.
Automação que ajuda sem atrapalhar
- Timers automáticos: programe o NIBP para leituras periódicas e use lembretes para reavaliações de sedação (ex.: OAA/S a cada 10 minutos).
- Índices integrados: alguns monitores combinam SpO2, ETCO2, frequência e padrão respiratório em um escore de ventilação/segurança (ex.: índices integrados de respiração). Eles reduzem alarm fatigue ao priorizar alertas relevantes.
- Marcação de eventos: registre com um toque momentos-chave (início da sedação, picos de ansiedade, ajustes de posição, intervenções de via aérea). Isso cria uma linha do tempo útil para auditoria e aprendizado.
- Integração com prontuário: exporte gráficos e tabelas da monitorização para anexar ao atendimento. Além de respaldo clínico-jurídico, ajuda em revisões de caso e melhora contínua.
Fluxo seguro do começo ao fim
- Pré-sedação: avaliação dirigida (histórico, medicações, alergias), classificação de risco (ex.: ASA), triagem de via aérea (ex.: visualização orofaríngea), jejum conforme diretriz, consentimento informado claro e plano alternativo/dessedação. Revise o carrinho de emergência (oxigênio, aspiração, via aérea básica, antagonistas, equipamentos de ventilação) e faça o time-out da equipe.
- Durante o procedimento: defina papéis. Quem olha a boca não olha o monitor o tempo todo — designe um responsável por vigiar SpO2/ETCO2, verbalizar leituras chave e disparar intervenções simples (reposicionar cabeça, elevação do queixo, reduzir estímulo, solicitar pausa).
- Pós-sedação: recupere em ambiente calmo, com monitorização até critérios de alta (sinais estáveis, marcha/alerta compatíveis, náuseas controladas). Garanta acompanhante informado e instruções escritas. Considere contato ativo de seguimento em 24 h para checar intercorrências.
Planejamento orientado por dados
Segurança melhora quando você mede. Defina indicadores simples e acompanhe mensalmente:
- Incidência de dessaturação (<90%) e alertas de ETCO2 por 100 sedções.
- Tempo médio de recuperação até critérios de alta.
- Intervenções de via aérea realizadas (reposicionamento, cânula orofaríngea, ventilação com bolsa-válvula-máscara).
- Adesão a checklists e completude de registros.
Com esses dados, refine protocolos (posicionamento, titulação de sedativos conforme perfil de risco, seleção de equipamentos) e promova simulações com a equipe para treinar respostas a alarmes e eventos críticos.
Comece pequeno: o kit tecnológico essencial
- Oximetria de pulso confiável com PI e alarmes customizáveis.
- NIBP automático com ciclos programáveis e manguitos adequados.
- Capnógrafo nasal (microstream ou equivalente) com forma de onda e registro de dados.
- Oxigênio suplementar com fluxômetro e cânulas/máscaras compatíveis.
- Carrinho de emergência organizado, checado e lacrado; aspiração funcional.
- Temporizadores inteligentes ou aplicativos de lembrete para reavaliações.
- No-break para monitores críticos e iluminação auxiliar.
Ao adquirir, avalie certificações, facilidade de higienização, custo de insumos (cânulas e sensores), suporte técnico, calibração e opções de exportação de dados (PDF, CSV, API). Um fornecedor que responda rápido vale tanto quanto um bom hardware.
Mais conforto, mais segurança — sem improviso
A combinação de capnografia nasal, monitorização estruturada e automação de rotinas transforma a sedação consciente de uma arte solitária em um processo controlado, audível e documentado. O resultado aparece na prática: menos interrupções, respostas mais rápidas a eventos respiratórios e prontuários que contam a história do cuidado. Tecnologia não substitui julgamento clínico, mas amplia o seu alcance e minimiza o imprevisível.
Dica final: padronize o fluxo, treine a equipe e deixe a tecnologia fazer o que ela faz de melhor — medir, avisar e registrar. Você concentra energia no que importa: tratar com tranquilidade e segurança.
Por que o Siodonto potencializa essa evolução? Porque gestão clínica boa é a que some do seu caminho. O Siodonto organiza agenda, prontuário e comunicação em um só lugar, registra cada etapa do atendimento e ainda trabalha por você fora do horário: o chatbot integrado acolhe dúvidas e agiliza confirmações, enquanto o funil de vendas acompanha leads até virarem pacientes, sem planilhas paralelas. É como ter um copiloto discreto que mantém a clínica fluindo e suas conversões crescendo — você foca no cuidado, o Siodonto cuida do resto.