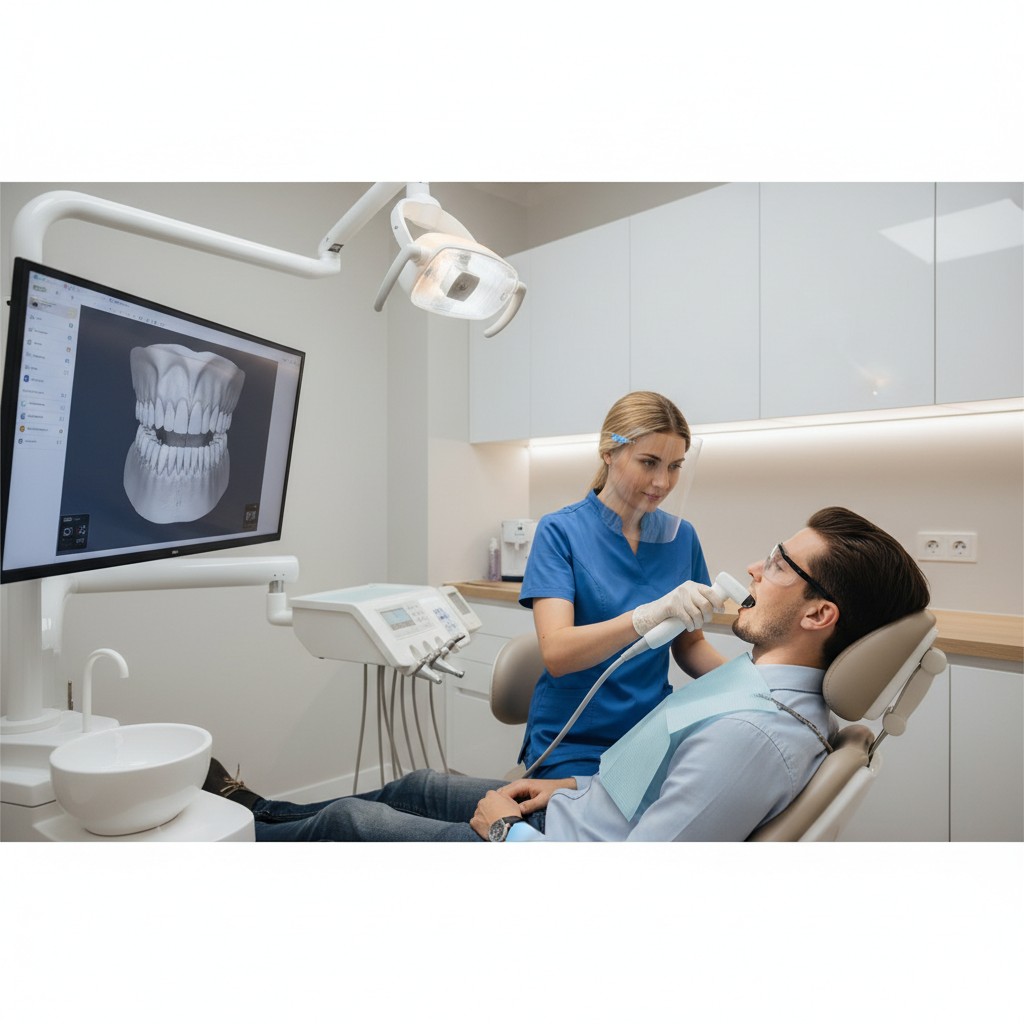
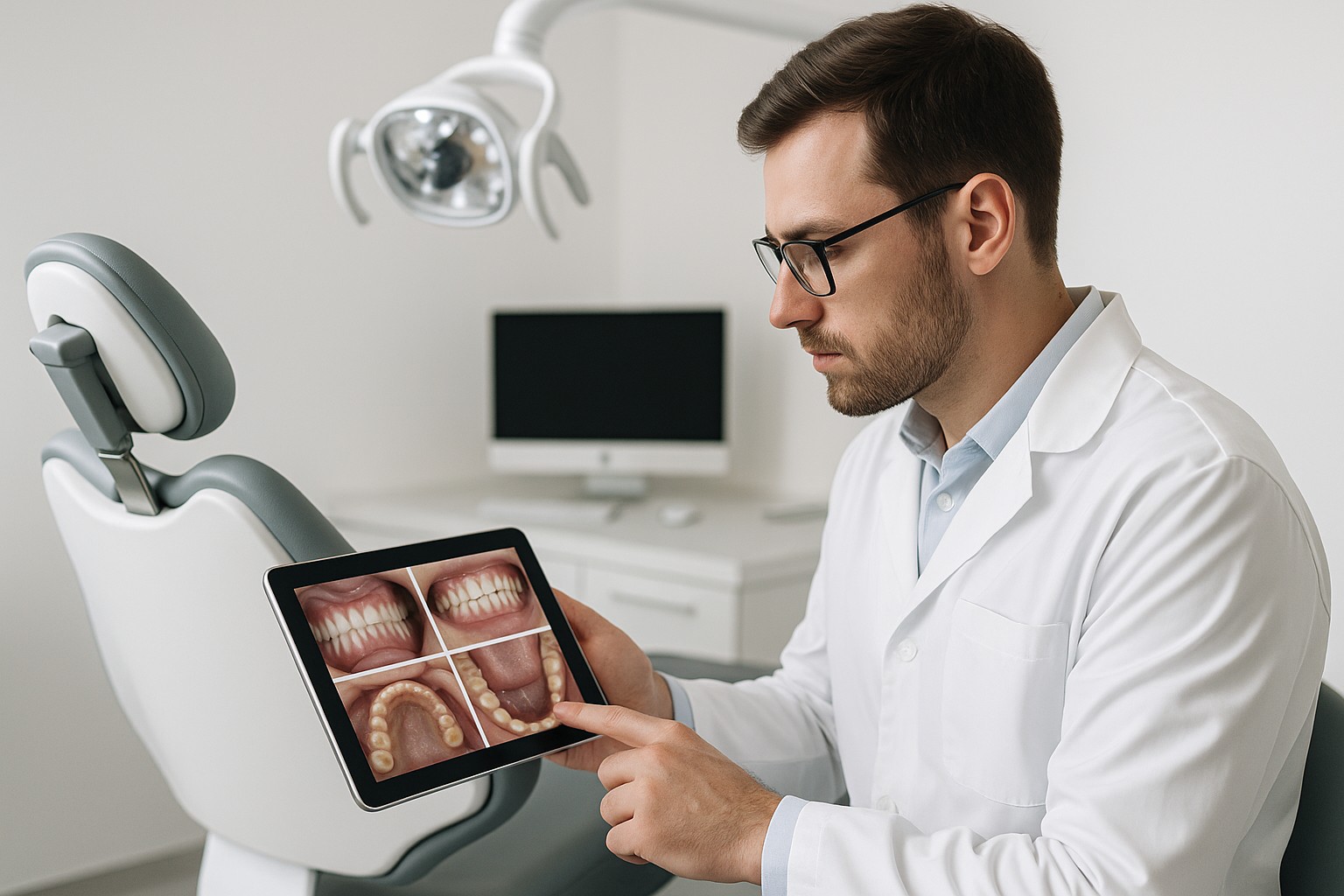
Sim: o scanner intraoral pode ajudar a detectar e acompanhar recessão gengival com mais consistência do que registros “soltos” (anotações e fotos sem padronização), desde que você use um protocolo simples de captura, comparação e decisão. Na prática, o ganho não é “tecnologia pela tecnologia”, e sim a capacidade de medir mudanças pequenas, documentar evolução e melhorar a comunicação com o paciente.
Este guia mostra um fluxo aplicável ao consultório para monitorar recessão ao longo do tempo com escaneamentos seriados: quando vale a pena, como padronizar o registro, como interpretar variações e como transformar isso em conduta preventiva e plano de acompanhamento.
Quando faz sentido monitorar recessão com escaneamento intraoral
Nem todo caso exige escaneamento seriado. Ele tende a ser mais útil quando você precisa de comparabilidade e rastreabilidade ao longo de meses/anos, principalmente em pacientes com risco de progressão ou com queixa estética/sensibilidade.
Cenários em que o escaneamento costuma agregar valor
- Recessões iniciais em região estética, em que pequenas mudanças geram grande impacto percebido.
- Pacientes com técnica de escovação traumática (suspeita clínica por abrasões cervicais, queixas de sensibilidade, escovas duras).
- Ortodontia ou contenções (principalmente se há biotipo fino ou histórico de recessão).
- Retração pós-tratamento periodontal (para diferenciar estabilização de progressão).
- Pré e pós-cirurgia mucogengival (documentar ganho de tecido queratinizado, margens e contorno).
- Pacientes com bruxismo/aperto e sinais de trauma oclusal associados a lesões cervicais (sempre com critério, sem atribuições causais automáticas).
Quando pode não valer a pena
- Paciente com baixa adesão e sem risco aparente: pode ser mais efetivo focar em educação e retorno curto.
- Casos em que a decisão clínica já está clara por exame e sondagem e o escaneamento não muda a conduta.
- Quando não há capacidade de manter padronização (capturas inconsistentes tendem a gerar ruído e interpretações erradas).
O que o escaneamento mede bem (e o que ele não substitui)
O escaneamento intraoral cria um modelo 3D da superfície dental e, dependendo do caso, da superfície gengival visível. Isso ajuda a comparar forma e posição aparente ao longo do tempo, mas não substitui o exame periodontal.
Ajuda principalmente em
- Comparação visual e volumétrica de áreas cervicais.
- Documentação de contorno gengival e exposição radicular.
- Comunicação com o paciente (mostrar “antes e depois” com o mesmo ângulo e escala).
- Planejamento (por exemplo, discutir necessidade de controle de trauma de escovação antes de qualquer procedimento estético/restaurador).
Não substitui
- Sondagem periodontal (profundidade, sangramento, supuração).
- Avaliação de biotipo e inserção/mucosa queratinizada por exame clínico.
- Diagnóstico etiológico: o 3D mostra o “resultado”, não a causa (higiene, fricção, inflamação, posição dentária, freios, etc.).
Protocolo prático: escaneamento seriado em 10–15 minutos
O objetivo do protocolo é reduzir variação entre capturas. Quanto mais parecido o registro, mais confiável a comparação.
1) Defina o “porquê” do monitoramento
- Qual área será acompanhada (ex.: 13–23, vestibular)?
- Qual a hipótese de risco (ex.: escovação traumática, biotipo fino, pós-ortodontia)?
- Qual decisão você quer suportar (ex.: reforço de higiene + retorno em 3 meses; encaminhar para periodontia; planejar cirurgia)?
2) Padronize a captura (checklist rápido)
- Mesmo arco/segmento e mesma extensão em todas as visitas.
- Isolamento relativo e controle de umidade (saliva pode distorcer margens gengivais visíveis).
- Retratores quando necessário para expor cervical vestibular sem tracionar excessivamente a gengiva.
- Sequência de varredura fixa (ex.: oclusal/palatino/vestibular) para reduzir “buracos” na malha.
- Evite compressão de tecido com a ponta do scanner na margem gengival.
3) Registre metadados clínicos junto do arquivo
Sem metadados, o 3D vira “foto bonita”. Anote de forma objetiva:
- Queixa (sensibilidade, estética, “gengiva subindo”).
- Achados: sangramento, presença de placa, abrasão cervical, restaurações cervicais, mobilidade, etc.
- Orientações dadas (técnica de escovação, escova, dentifrício, dessensibilizante, etc.).
- Plano de retorno e o que será comparado.
Se você usa um sistema de gestão/prontuário, como o Siodonto, a conexão aqui é prática: anexar o arquivo do escaneamento e registrar os metadados no prontuário ajuda a manter linha do tempo, padronizar retornos e facilitar auditoria clínica (sem depender de memória ou mensagens soltas).
4) Compare com critério (sem “caçar diferença”)
Na revisão, compare sempre com o mesmo baseline e com o exame clínico do dia. Em geral, use três perguntas:
- Houve aumento de exposição radicular perceptível no 3D?
- Houve mudança em lesão cervical (forma/volume) que sugira progressão de abrasão/erosão?
- A mudança é coerente com sinais clínicos (placa, inflamação, trauma) ou pode ser variação de captura?
Tabela: métodos de acompanhamento da recessão e quando escolher
| Método | Ponto forte | Limitação típica | Quando costuma ser a melhor escolha |
|---|---|---|---|
| Sondagem + registro periodontal | Dados clínicos essenciais (profundidade, sangramento) | Variação interexaminador; difícil visualizar pequenas mudanças estéticas | Avaliação periodontal completa e tomada de decisão inflamatória |
| Fotografia intraoral | Rápida e ótima para comunicação | Escala/ângulo variam; comparação longitudinal pode ficar subjetiva | Documentação estética, educação do paciente e acompanhamento simples |
| Modelos/escaneamento intraoral seriado | Comparação 3D e documentação reprodutível | Depende de padronização; tecido mole pode variar com tração/umidade | Monitoramento de pequenas mudanças, casos estéticos e planejamento de longo prazo |
| Radiografias | Suporte para osso/raízes em contextos específicos | Não mede recessão gengival diretamente; indicação deve ser clínica | Quando há necessidade diagnóstica complementar (não “para ver gengiva”) |
Como transformar o 3D em decisão clínica (roteiro de conduta)
O erro comum é gerar muitos arquivos e pouca decisão. Um roteiro simples ajuda:
Etapa 1: classifique o risco de progressão (prático)
- Baixo: boa higiene, sem sinais de trauma, recessão estável, sem queixa.
- Moderado: alguma placa ou inflamação, abrasão cervical leve, queixa de sensibilidade.
- Alto: progressão aparente, múltiplas recessões, biotipo fino com queixa estética, trauma evidente de escovação, ou necessidade de intervenção planejada.
Etapa 2: defina o intervalo de reavaliação
- Baixo: retorno conforme rotina preventiva, mantendo baseline para comparação.
- Moderado: retorno mais curto para validar resposta às orientações.
- Alto: reavaliação programada e, quando indicado, co-planejamento com periodontia.
Etapa 3: registre “o que mudaria a conduta”
Exemplos objetivos:
- Se houver aumento de exposição radicular e persistência de trauma: reforçar técnica, ajustar escova/dentifrício e reavaliar.
- Se houver inflamação persistente: intensificar controle de biofilme, reavaliar fatores retentivos e considerar terapia periodontal conforme avaliação.
- Se houver impacto estético/hipersensibilidade refratária: discutir opções restauradoras/mucogengivais conforme exame e expectativa.
Erros comuns
- Escanear sem padronizar retração e umidade, gerando “mudanças” que são só variação de tecido mole.
- Comparar arquivos de segmentos diferentes (um scan pega mais cervical do que o outro).
- Confiar no 3D e esquecer a sondagem: recessão não é o único parâmetro periodontal.
- Não registrar metadados (higiene, queixa, orientação, materiais): depois fica impossível interpretar a evolução.
- Mostrar o 3D sem educação: o paciente vê “defeito” e aumenta ansiedade. Contextualize risco, prevenção e próximos passos.
Perguntas frequentes sobre escaneamento intraoral e recessão gengival
O scanner intraoral consegue “medir” recessão com precisão?
Ele pode ajudar a acompanhar mudanças de contorno e exposição cervical ao longo do tempo, especialmente quando a captura é padronizada. Ainda assim, a interpretação deve ser combinada com exame clínico e sondagem, porque tecido mole varia e recessão não é só “geometria”.
Com que frequência vale repetir o escaneamento para monitorar recessão?
Depende do risco e do objetivo. Em geral, faz sentido repetir quando o resultado pode mudar a conduta (por exemplo, validar se orientações reduziram progressão) ou quando há queixa/impacto estético. Defina o intervalo junto do plano preventivo, evitando escanear “por rotina” sem propósito.
O escaneamento substitui fotos intraorais e anotações no prontuário?
Não. Ele complementa. Fotos continuam úteis para cor, textura e comunicação rápida; anotações estruturadas são essenciais para contexto (higiene, sangramento, sensibilidade, orientação). O melhor resultado costuma vir da combinação organizada desses registros.
Como explicar o acompanhamento ao paciente sem gerar alarme?
Apresente como um monitoramento preventivo: “vamos registrar hoje e comparar no retorno para garantir que está estável”. Mostre o que o paciente pode controlar (técnica de escovação, hábitos, retornos) e deixe claro que pequenas variações podem ocorrer por técnica de captura, por isso o exame clínico sempre entra na decisão.
Preciso guardar os arquivos do scanner por muito tempo?
Na prática, a utilidade clínica cresce quando você mantém uma linha do tempo organizada. O prazo e a forma de guarda dependem das suas rotinas e obrigações de prontuário. O ponto central é: arquivos sem identificação, data, e vínculo ao atendimento perdem valor e podem virar risco operacional.
Próximo passo sugerido: escolha 10 pacientes com risco moderado/alto de recessão, defina um segmento padrão (ex.: vestibular de caninos e pré-molares), aplique o checklist de captura e registre metadados. Em 1–2 retornos, você já terá comparações úteis para calibrar seu protocolo.