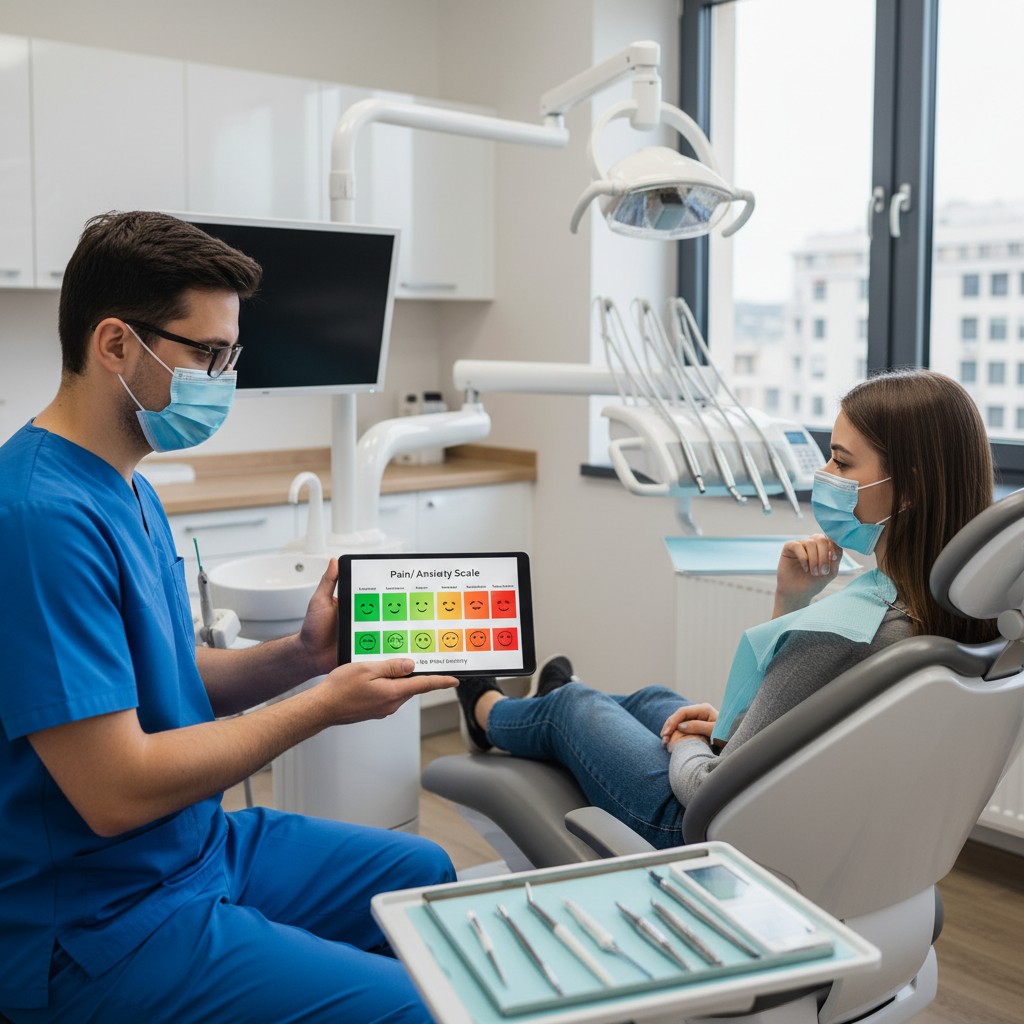
Medir dor e ansiedade de forma padronizada, durante e após o atendimento, ajuda a tomar decisões mais consistentes (por exemplo: pausas, anestesia complementar, técnicas de controle de ansiedade) e a documentar o cuidado com mais clareza. Na prática, a tecnologia entra como um “meio de registro e repetição do método”: questionários rápidos, escalas visuais no tablet/celular e campos estruturados no prontuário.
O objetivo não é “transformar tudo em número”, e sim reduzir subjetividade, melhorar a comunicação com o paciente e criar uma linha do tempo útil para reavaliações e para a continuidade do tratamento. A seguir, você encontra um protocolo simples e aplicável para incorporar medição digital de dor e ansiedade na rotina clínica.
Por que medir dor e ansiedade com apoio digital
Dor e ansiedade influenciam adesão, tolerância ao procedimento, percepção de resultado e até a qualidade do relato do paciente. Quando você mede de forma repetível, você ganha três vantagens práticas:
- Critério de decisão: você define gatilhos objetivos para intervir (ex.: dor acima de um limiar → reforçar anestesia/pausar/replanejar).
- Comparabilidade: consegue comparar sessões, profissionais e técnicas, sem depender apenas da memória do paciente.
- Documentação: registra o raciocínio clínico e as respostas do paciente de forma rastreável.
O que medir (e quando): o mínimo viável que funciona
Para não travar o fluxo, comece com um conjunto pequeno de medidas, em momentos fixos. Em geral, um “mínimo viável” inclui:
- Ansiedade pré-consulta: antes do paciente entrar na sala (ou na recepção).
- Dor basal: no início da sessão, antes de anestesia/manobras.
- Dor durante o procedimento: em procedimentos mais longos, em 1 ou 2 checkpoints (por exemplo, após etapa mais invasiva).
- Dor pós-procedimento: no final da consulta e em follow-up (24–48h) quando fizer sentido.
Escalas práticas para a rotina
Na odontologia, escalas simples costumam ter melhor adesão. Duas opções comuns na prática:
- Escala numérica (0–10): rápida, fácil de repetir e boa para checkpoints.
- Escala visual (tipo régua/slider): útil em tablet/celular, especialmente para pacientes com dificuldade de verbalizar.
Para ansiedade, você pode usar perguntas curtas e diretas (ex.: “Quão ansioso você está agora?” em 0–10) e complementar com um campo de gatilhos (barulho, agulha, sensação de falta de ar, etc.).
Protocolo em 6 etapas para implementar na clínica
O passo a passo abaixo foi pensado para caber no dia a dia sem exigir mudanças grandes.
1) Defina o objetivo clínico (e não só o indicador)
Exemplos de objetivos: reduzir interrupções por dor, melhorar previsibilidade anestésica, identificar pacientes que precisam de abordagem gradual, ou documentar evolução em casos de dor orofacial.
2) Padronize perguntas e momentos de coleta
Escolha 2 a 4 perguntas no máximo, com momentos fixos. Padronização é o que permite comparar e aprender com o próprio histórico da clínica.
3) Crie gatilhos de conduta
Antes de começar, combine com a equipe o que fazer quando a pontuação ultrapassar um limiar. Isso evita decisões improvisadas.
4) Registre de forma estruturada no prontuário
O registro precisa ser encontrável. Campos estruturados (dor 0–10, ansiedade 0–10, gatilhos, intervenção realizada, reavaliação) facilitam auditoria clínica e continuidade do cuidado.
Se você usa um sistema com prontuário digital, vale criar um modelo de evolução com esses campos. Em softwares como o Siodonto, por exemplo, a equipe costuma se beneficiar de modelos de anotações e padronização do registro para repetir o protocolo sem depender de “memória de quem atende”.
5) Faça um follow-up curto quando necessário
Para procedimentos com maior chance de desconforto, um contato breve (mensagem ou ligação) em janela combinada ajuda a identificar complicações cedo e a ajustar analgesia/orientações. O importante é que o follow-up seja protocolo, não exceção.
6) Revise mensalmente 3 perguntas de gestão clínica
- Quais procedimentos geram mais picos de dor relatada?
- Em quais perfis de paciente a ansiedade prévia se mantém alta apesar das orientações?
- Que intervenções reduziram pontuações na reavaliação?
Checklist rápido para a equipe (copie e use)
- Antes da consulta: ansiedade 0–10 + gatilhos principais.
- Início da sessão: dor basal 0–10.
- Durante (se aplicável): dor 0–10 em 1–2 checkpoints combinados.
- Intervenção: registre o que foi feito (pausa, anestesia complementar, técnica, comunicação).
- Reavaliação: nova medida após intervenção (para mostrar resposta).
- Pós: dor final 0–10 + orientações + decisão de follow-up.
Como escolher o formato digital (sem comprar tecnologia desnecessária)
Você pode começar com ferramentas simples (formulário no tablet, QR code, campos no prontuário) e evoluir conforme a maturidade do processo.
| Opção | Quando faz sentido | Vantagens | Limitações |
|---|---|---|---|
| Escala em papel | Baixo volume, equipe pequena, fase de teste | Zero barreira tecnológica | Difícil de consolidar e comparar; risco de perda |
| Formulário em tablet/celular | Recepção organizada, coleta antes de entrar na sala | Rápido, padronizável, exportável | Exige disciplina para anexar ao prontuário |
| Campos estruturados no prontuário digital | Clínica quer histórico clínico consistente | Encontrável, auditável, facilita continuidade | Requer configuração de templates e treinamento |
| Automação de follow-up (mensagens) | Procedimentos com desconforto comum; foco em pós | Padroniza contato e reduz esquecimento | Precisa cuidado com privacidade e linguagem |
Como transformar a medida em decisão clínica
O ganho real aparece quando você conecta pontuação a condutas. Um exemplo de lógica prática (ajuste à sua realidade):
- Ansiedade alta antes de iniciar: reforçar explicação em etapas, combinar sinal de pausa, reduzir estímulos, considerar sessões mais curtas.
- Dor durante acima do esperado: checar anestesia, técnica, isolamento, tempo de espera, e reavaliar antes de seguir.
- Dor pós persistente: revisar orientações, avaliar sinais de alerta, decidir retorno presencial.
O ponto-chave é sempre reavaliar depois da intervenção. Isso mostra se a conduta funcionou e melhora sua previsibilidade ao longo do tempo.
Erros comuns
- Medir e não agir: coletar números sem gatilhos de conduta só aumenta burocracia.
- Mudar a pergunta toda hora: sem padronização, você perde comparabilidade.
- Registrar no texto livre sem estrutura: depois ninguém encontra, nem consegue comparar.
- Ignorar contexto: a mesma nota de dor pode significar coisas diferentes (expectativa, medo de agulha, experiências anteriores). Por isso, vale um campo curto de “gatilhos/observações”.
- Follow-up genérico: mensagens vagas podem gerar ruído. Prefira perguntas objetivas e orientação clara de quando retornar.
Perguntas frequentes sobre medição digital de dor e ansiedade
Isso não torna a consulta mais lenta?
Se você limitar a 2–4 medidas em momentos fixos, a coleta tende a levar menos de um minuto. O que costuma consumir tempo é a falta de padronização e a equipe ter que “inventar” o jeito de perguntar a cada paciente.
Qual escala é melhor: 0–10 ou visual?
As duas podem funcionar. A escala 0–10 costuma ser mais rápida e fácil de repetir. A visual pode ajudar quando o paciente tem dificuldade em transformar sensação em número. O mais importante é escolher uma e manter consistência.
Como registrar isso no prontuário de um jeito útil?
Registre como campos estruturados (dor basal, dor durante, dor final, ansiedade pré, intervenção e reavaliação). Assim você consegue ver evolução ao longo do tempo e justificar decisões clínicas com clareza.
Devo fazer follow-up para todo mundo?
Nem sempre. O follow-up tende a fazer mais sentido em procedimentos com maior chance de desconforto, em pacientes com ansiedade elevada ou quando houve intercorrência. O ideal é ter critérios simples para decidir e padronizar a mensagem.
Como envolver a equipe sem gerar resistência?
Comece pequeno: um piloto de 2 semanas com um único protocolo e um único modelo de registro. Mostre rapidamente o benefício (menos interrupções, melhor comunicação, menos retrabalho) e ajuste com feedback da recepção e do time clínico.
Próximo passo prático: escolha um procedimento frequente (ex.: restaurações) e implemente o protocolo mínimo (ansiedade pré + dor basal + dor final + intervenção/reavaliação). Em 30 dias, revise os registros e ajuste seus gatilhos de conduta.