Radiologia odontológica com dose otimizada: prática segura e eficiente
Diminuir a radiação sem abrir mão da qualidade diagnóstica é um objetivo possível — e urgente — na odontologia moderna. A boa notícia é que a combinação de protocolos claros e tecnologias acessíveis já permite enxergar melhor com menos dose. Este guia prático mostra onde a exposição aumenta na rotina e como cortar excesso de forma objetiva, mantendo a precisão que sustenta condutas clínicas seguras.
Onde a dose cresce sem você perceber
- Repetições evitáveis: posicionamento impreciso e falta de suporte adequado geram imagens perdidas e nova exposição.
- Campo maior do que o necessário: colimação circular ou FOV amplo em CBCT expõem áreas sem relevância clínica.
- Parâmetros fixos para todos: não adaptar kV/mA/tempo ao biotipo do paciente resulta em dose além do necessário.
- Voxels e resoluções “no máximo” por padrão: configurações finas sem ganho diagnóstico prático multiplicam a dose.
- Equipamento sem manutenção: calibração fora de ponto e sensores desatualizados pioram contraste/ruído e induzem repetições.
- Ausência de protocolos pediátricos: crianças recebendo parâmetros de adulto é uma fonte frequente de excesso.
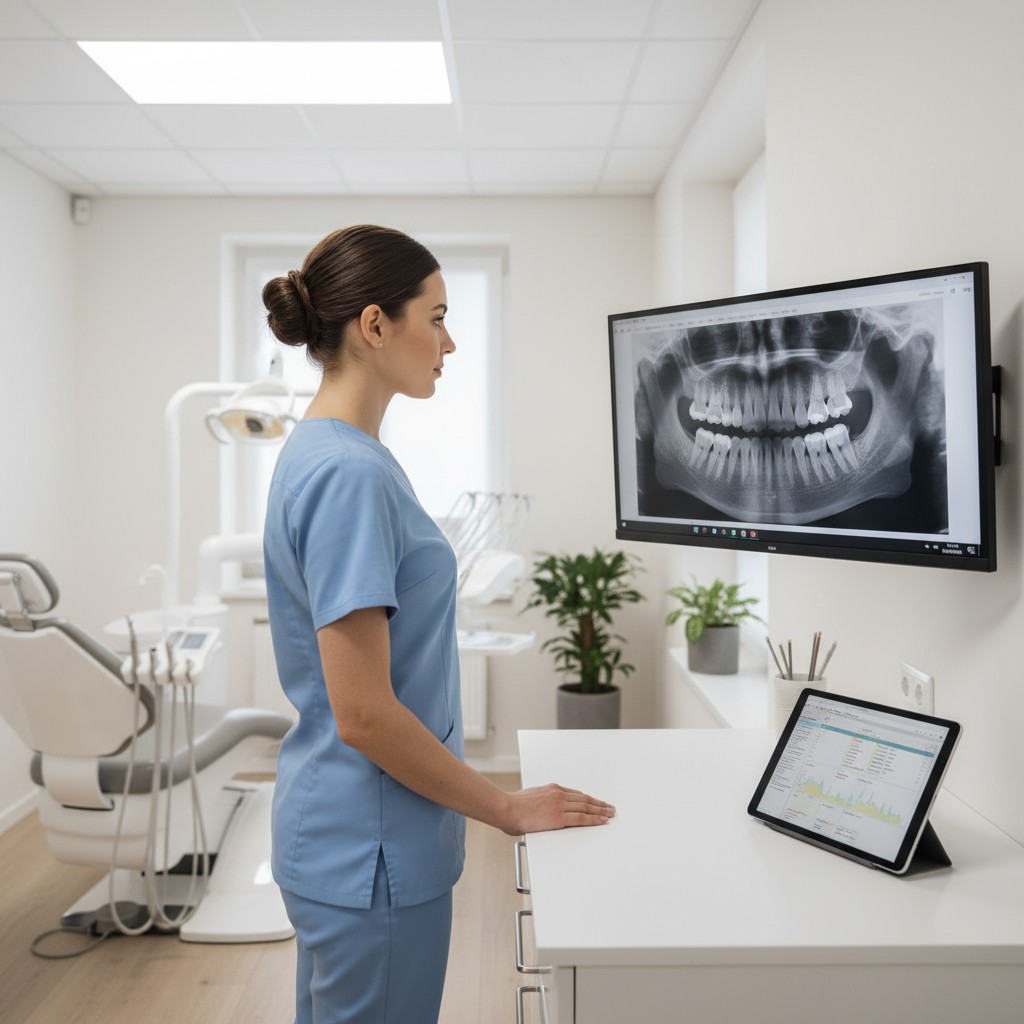
Radiografia intraoral e panorâmica: ganhos rápidos e consistentes
- Adote colimação retangular com posicionadores compatíveis: reduz área irradiada e melhora nitidez ao limitar dispersão. Exige treinamento de posicionamento — o esforço vale a pena.
- Prefira sensores digitais modernos (CMOS/CCD) ou filmes de velocidade alta (F/EF): maior sensibilidade permite tempos mais curtos sem perder detalhe clínico.
- Padronize tempos e kV por biotipo: crie tabelas simples por arcada/região, ajustando exposição a espessura óssea e densidade de partes moles.
- Use guias a laser e suportes estáveis: pequenas correções de angulação e centralização evitam cortes de ápice e sobreposições.
- Panorâmica com AEC (controle automático): equipamentos com detecção automática ajudam a adequar dose; valide e ajuste presets ao seu perfil de pacientes.
- Proteção direcionada: protetor de tireoide e avental plumbífero quando indicado e conforme normas locais, sempre sem comprometer o feixe útil.
CBCT: critério na indicação e precisão no ajuste
- Indique quando muda conduta: planejamentos cirúrgicos, relação com estruturas nobres, vias aéreas e casos complexos frequentemente se beneficiam. Evite CBCT “de rotina”.
- FOV mínimo necessário: selecione apenas a região de interesse. Menos volume = menos dose.
- Voxel e mA na medida certa: comece no modo de baixa dose e aumente só se o caso exigir mais detalhe. Nem todo plano requer voxel ultrafino.
- Reconstrução iterativa: se disponível, essa tecnologia reduz ruído e permite queda substancial de dose mantendo legibilidade.
- Presets pediátricos e por indicação: crie perfis prontos (endodontia, implantes unitários, múltiplos, orto) com FOV e parâmetros ajustados.
- Scout view e reuso de imagem: planeje a posição com imagem prévia de verificação; quando pertinente, use exames recentes, respeitando validade clínica e normas.
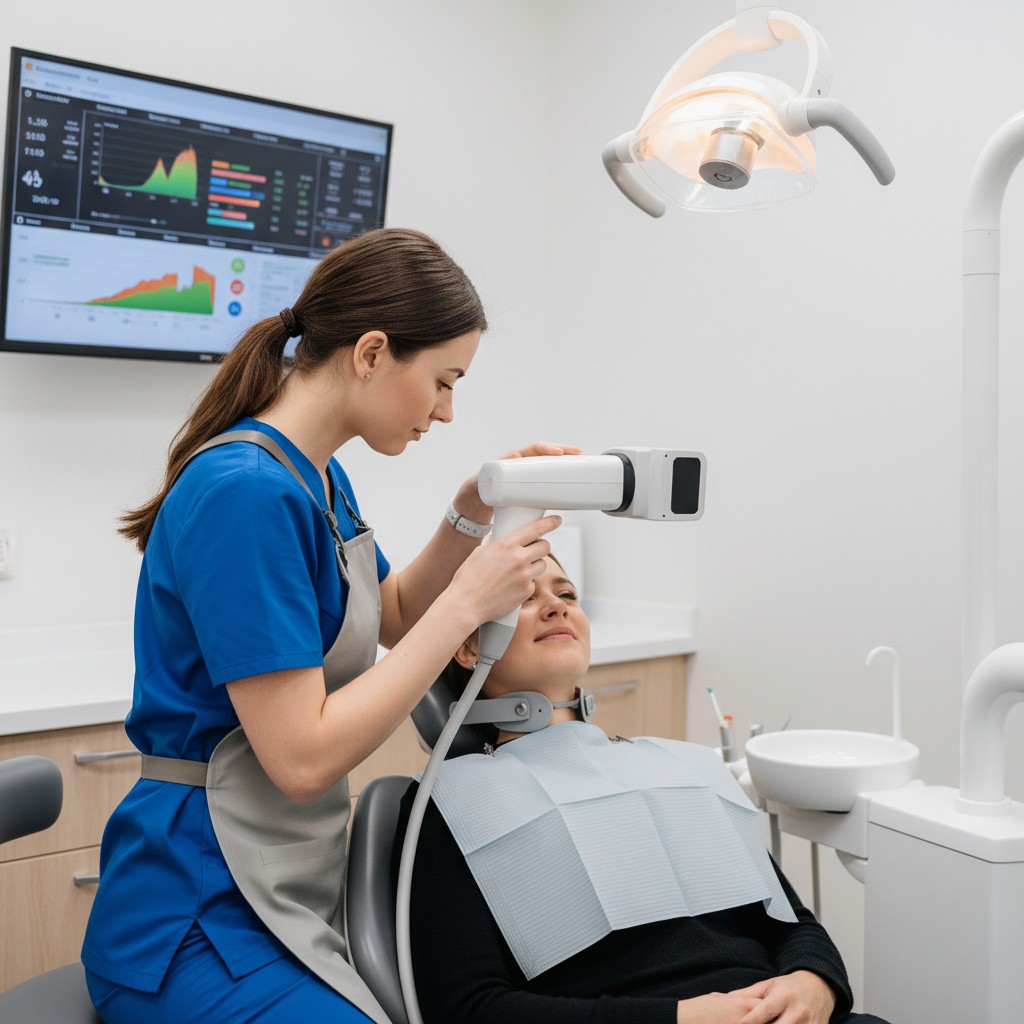
Dose sob controle com dados: rastreie, compare e melhore
Medir é o caminho mais curto para melhorar. Acompanhar exposição por paciente, equipamento e operador transforma segurança em rotina.
- Registre indicadores do equipamento (ex.: produto dose-área na panorâmica, CTDIvol/DLP no CBCT) no prontuário do paciente. Se possível, integre a exportação automática do console.
- Dashboards simples: crie painéis mensais com média e desvio da dose por protocolo. Picos sinalizam calibração ou uso inadequado.
- Alertas e trilhas de auditoria: defina limites de atenção por exame. Sempre que houver repetição, registre o motivo e promova feedback de aprendizagem.
- Controle de qualidade programado: constância de kV/mA, alinhamento do feixe, resolução espacial/contrastada e verificação de colimação devem ter calendário e registro.
- Materiais auxiliares de decisão: fluxogramas para escolha entre periapical, bite-wing, pano ou CBCT evitam exageros — e padronizam a indicação pela equipe.
Treinamento leve e comunicação que gera confiança
- Microtreinamentos mensais (10–15 minutos): posicionamento com colimação retangular, seleção de FOV e uso de presets; vídeos curtos funcionam muito.
- Simulações de casos: compare imagens em baixa e alta dose para mostrar quando o extra de exposição não muda a decisão clínica.
- Conversa clara com o paciente: explique objetivo do exame, benefício esperado e como a clínica reduz a exposição com tecnologia e protocolo. Metáforas simples ajudam mais do que números isolados.
- Consentimento objetivo: documentos enxutos, com linguagem acessível, reforçam transparência e segurança do cuidado.
Checklist para implementar em 30 dias
- Mapeie seus exames por tipo e defina quando cada um realmente muda a conduta clínica.
- Ative colimação retangular na intraoral e garanta posicionadores compatíveis para toda a equipe.
- Revise presets de panorâmica e CBCT (adulto/pediátrico; FOV por indicação; modo de baixa dose).
- Padronize tabelas de exposição por biotipo e região (intraoral) e fixe nos boxes.
- Implemente registro de dose no prontuário e um painel mensal por equipamento.
- Programe controle de qualidade com calendário e responsável definido.
- Rode um microtreinamento focado em posicionamento e escolha do protocolo.
- Atualize o material de comunicação ao paciente sobre segurança em imagem.
O resultado esperado? Menos repetições, imagens mais consistentes, diagnósticos confiáveis e uma experiência de cuidado que transmite segurança. Otimizar dose não é só “cumprir norma”: é qualificar a clínica, proteger sua equipe e reforçar sua reputação.
Para ir além: na próxima aquisição, pergunte sobre reconstrução iterativa, presets personalizáveis, exportação de indicadores de dose, colimação retangular nativa e integração com sistemas de prontuário. Esses recursos aceleram a curva de aprendizado e mantêm o desempenho no dia a dia.
Por que isso importa agora: pacientes estão mais informados, e a competição por qualidade é real. Quem demonstra controle, explica escolhas e mostra dados navega melhor — e cresce com consistência.
Siodonto na prática: tecnologia só vira resultado quando se integra ao fluxo da clínica. O Siodonto ajuda a organizar protocolos de imagem, registrar exposições no prontuário e documentar repetições e motivos, criando um histórico que orienta melhorias. Além disso, conta com um chatbot que agiliza a triagem e o agendamento, e um funil de vendas que acompanha cada oportunidade — do primeiro contato ao retorno. É a união entre clínica segura e atendimento inteligente, do dado à decisão, do cuidado à conversão.