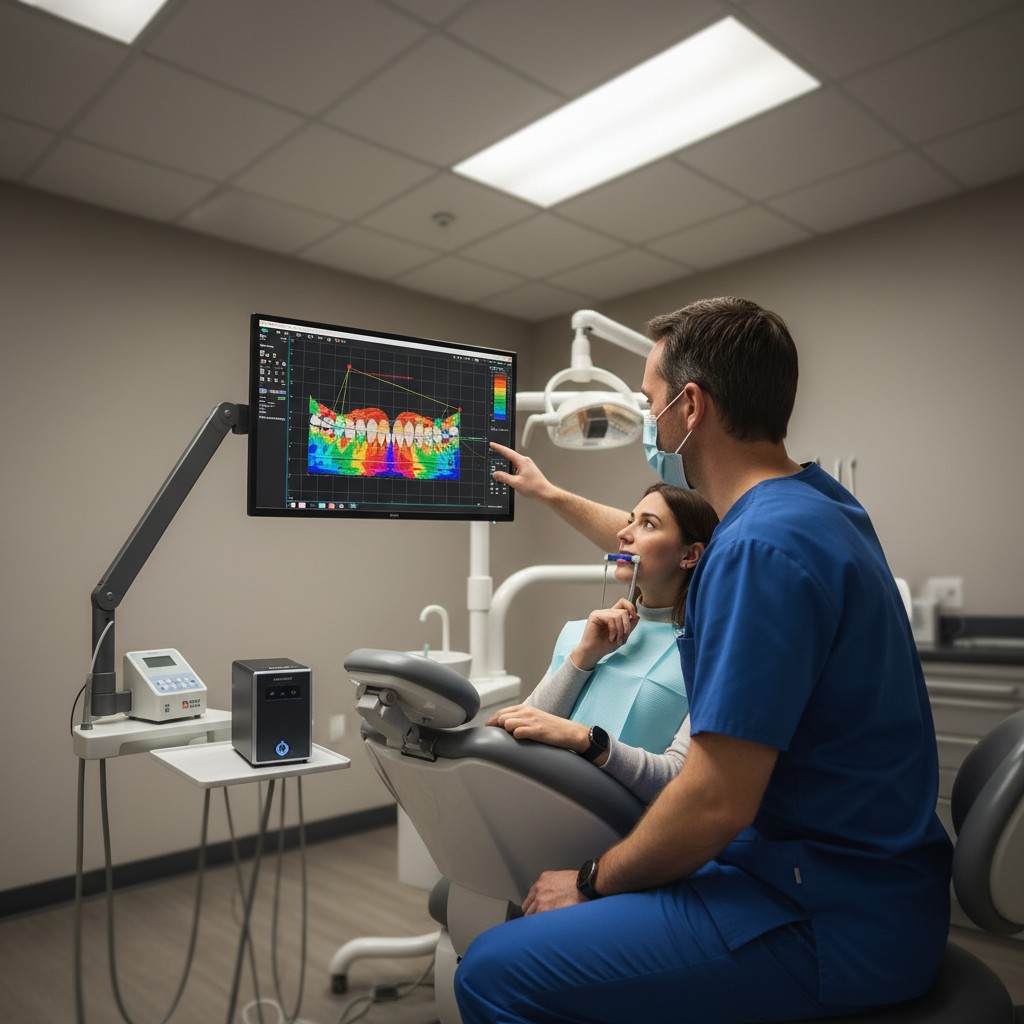
A medição digital de oclusão (como T-Scan e sistemas similares) ajuda a enxergar o que o papel carbono e a percepção tátil nem sempre mostram: sequência de contatos, tempo de desoclusão e distribuição relativa de forças ao longo do fechamento e da excursão. Na prática, ela é mais útil quando você precisa decidir entre hipóteses oclusais e documentar o antes/depois de ajustes, restaurações e reabilitações.
O ganho não é “substituir” o exame clínico, mas reduzir incerteza em cenários com sintomas, retrabalho ou múltiplas intervenções possíveis. Quando bem indicada e bem registrada, a oclusão digital tende a melhorar a consistência do ajuste e a comunicação com o paciente e com o laboratório.
O que a oclusão digital mede (e o que ela não mede)
Em geral, esses sistemas registram contatos oclusais ao longo do tempo em uma mordida dinâmica, gerando mapas e gráficos que mostram ordem de contato, tempo até intercuspidação e distribuição relativa da carga entre lados/dentes. Isso muda a conversa clínica: em vez de “parece que está alto”, você passa a discutir “onde toca primeiro” e “quanto tempo demora para desocluir”.
O que costuma não ser a proposta: medir força absoluta em Newton com precisão laboratorial, diagnosticar DTM sozinho ou “provar” causalidade entre um contato e um sintoma. Oclusão digital é uma ferramenta de avaliação e acompanhamento, que precisa ser interpretada junto com exame funcional, palpação, história, hábitos e qualidade das restaurações.
Quando a oclusão digital tende a valer mais a pena
O melhor uso aparece quando há risco de erro por subjetividade, quando o caso é complexo ou quando você precisa de evidência comparativa para guiar pequenos ajustes.
Indicações clínicas comuns
- Reabilitações extensas (múltiplas unidades, aumento de DVO, ajustes finos em guia anterior e posterior).
- Próteses e restaurações com queixa de “alto” e dificuldade de localizar o ponto exato com papel.
- Desgaste, fraturas recorrentes ou lascamento em um padrão que sugere sobrecarga localizada.
- Pacientes com dor muscular/cefaleia associada a função, quando o objetivo é monitorar mudanças após intervenção (placa, ajuste, reabilitação).
- Implantes e próteses sobre implante, quando você quer reduzir picos e assimetrias relativas (sem prometer “zerar” risco).
- Ortodontia finalizando o caso, para checar sequência de contatos e estabilidade de intercuspidação no acabamento.
Quando pode não ser prioridade
- Casos simples com ajuste evidente e resposta imediata ao papel carbono.
- Quando a dor é claramente não oclusal (por exemplo, origem pulpar, periodontal, neuropática) e a medida só adicionaria ruído.
- Quando o paciente não consegue executar mordidas repetíveis (limitação de abertura, dor aguda intensa, colaboração baixa).
Como decidir: papel carbono, shimstock ou oclusão digital?
Na rotina, as ferramentas são complementares. O papel mostra localização e padrão de marca; o shimstock ajuda a checar retenção e contato “seguro”; a oclusão digital adiciona tempo e sequência. A escolha depende do tipo de decisão que você precisa tomar.
| Ferramenta | Melhor para | Limitações típicas | Quando combinar |
|---|---|---|---|
| Papel carbono | Localizar contatos e ajustar pontos óbvios | Marca depende de saliva, pressão e textura; não mostra sequência | Com oclusão digital para confirmar “primeiro contato” e evolução |
| Shimstock | Confirmar presença/ausência de contato e retenção | Não informa intensidade relativa nem dinâmica | Após ajuste guiado por dados para validar estabilidade |
| Oclusão digital | Sequência, tempo de contato, assimetria relativa e comparação antes/depois | Exige padronização; interpretação depende do contexto clínico | Com papel para posicionar o ajuste e com exame funcional para decidir conduta |
Protocolo prático: do registro ao ajuste (sem complicar)
O erro mais comum é coletar um “mapa bonito” e não conseguir transformar em ação. Um protocolo simples ajuda a manter consistência e evita ajustar demais.
Checklist de execução na cadeira
- Defina a pergunta clínica: “onde toca primeiro?”, “há assimetria?”, “o tempo de desoclusão está longo?”, “qual dente concentra carga relativa?”
- Padronize a posição: paciente sentado de forma repetível, cabeça neutra, instrução clara de morder e soltar.
- Faça registros repetidos: 2–3 mordidas para verificar reprodutibilidade (se variar muito, não force interpretação).
- Registre MIH e excursões conforme a necessidade (protrusiva/laterais), sem transformar tudo em “bateria de testes”.
- Traduza o dado em hipótese: “contato precoce em X gera desvio”, “pico relativo em Y coincide com dor ao mastigar”, “desoclusão lenta sugere interferência”.
- Ajuste mínimo e controlado: remova o mínimo, re-registre, compare e pare quando atingir o objetivo definido.
- Finalize com validação clínica: papel/shimstock + checagem de conforto e movimentos.
Como documentar para acompanhar (e se proteger)
Para a documentação ser útil, ela precisa permitir comparação. Salve o registro inicial, o registro pós-ajuste e uma nota curta com: queixa, objetivo, dentes envolvidos, critérios de parada e orientação pós-consulta. Em um prontuário digital, anexar as imagens/relatórios do sistema e vincular ao procedimento facilita auditoria e continuidade do caso.
Se você já usa um sistema como o Siodonto, a conexão prática aqui é manter os anexos do exame (relatórios e capturas), a evolução e o plano em um único lugar, com histórico por consulta. Isso ajuda especialmente quando o paciente retorna com nova queixa ou quando mais de um profissional participa do caso.
Critérios de interpretação que ajudam na decisão clínica
Os relatórios variam por marca, mas alguns critérios são recorrentes e úteis como “linguagem comum”:
- Reprodutibilidade: se o padrão muda a cada mordida, priorize estabilizar a técnica e investigar fatores funcionais (ansiedade, dor, instabilidade mandibular).
- Sequência de contato: um primeiro contato consistente pode explicar desvio ao fechamento e sensação de “alto”.
- Assimetria relativa: diferenças persistentes entre lados podem orientar ajustes graduais, principalmente em reabilitações.
- Tempo de desoclusão: útil para discutir interferências em excursões e para acompanhar resposta após ajuste/placa.
- Correlação com clínica: dado sem sintoma, sem achado e sem risco pode não justificar intervenção.
Erros comuns
- Tratar o gráfico como diagnóstico: a ferramenta mede contato; a decisão é clínica e multifatorial.
- Ajustar demais para “igualar porcentagens”: buscar simetria perfeita pode levar a desgaste desnecessário. Defina um objetivo funcional e pare.
- Ignorar a repetibilidade: um registro único pode ser ruído. Repita e só interprete o que se mantém.
- Não usar papel carbono junto: o dado aponta o “onde/quanto/quando”, mas o ajuste precisa de referência anatômica imediata.
- Não registrar o antes/depois: sem comparação, você perde valor clínico e comunicacional do método.
- Intervir em dor aguda sem triagem: antes de mexer em oclusão, descarte urgências endodônticas/periodontais e avalie sinais de alarme.
Perguntas frequentes sobre medição digital de oclusão
Oclusão digital substitui o papel carbono?
Não costuma substituir. Ela complementa ao adicionar informação de tempo e sequência. O papel segue útil para localizar exatamente onde ajustar e para checar a marca em anatomia oclusal.
Preciso medir em todo paciente?
Em geral, não. Faz mais sentido em casos com reabilitação, queixa persistente, retrabalho, fraturas recorrentes ou quando você precisa documentar mudanças com critérios objetivos.
Quanto tempo leva para incorporar na rotina?
Quando o protocolo é simples (pergunta clínica definida, 2–3 registros e comparação antes/depois), tende a caber em consulta de ajuste. O maior “tempo” costuma estar na curva de aprendizado e na padronização da coleta.
Posso usar para casos de DTM?
Pode ajudar a monitorar contatos e excursões, mas não deve ser a única base para diagnóstico ou tratamento. Em DTM, a interpretação precisa considerar dor, função, hábitos, estresse, limitação de movimento e resposta a terapias conservadoras.
Como explicar o resultado ao paciente sem gerar ansiedade?
Mostre o objetivo: “vamos localizar o contato que chega primeiro e ajustar com o mínimo de desgaste”. Evite linguagem de certeza absoluta e foque em acompanhamento: “vamos comparar antes e depois e ver como você se sente nos próximos dias”.
O que eu devo guardar no prontuário?
Guarde os relatórios/imagens do registro inicial e final, uma descrição do objetivo do ajuste, dentes envolvidos, critérios de parada e orientações. Isso facilita continuidade do cuidado e dá rastreabilidade ao raciocínio clínico.
Próximo passo prático: escolha um caso com queixa de “alto” pós-restauração e aplique o protocolo enxuto (pergunta clínica + 2–3 registros + ajuste mínimo + re-registro). Em poucas consultas, você tende a perceber quando o dado realmente muda sua decisão.