Manutenção que preserva: GBT e recursos digitais para periodonto e implantes
A prevenção ganhou tecnologia. Na manutenção periodontal e peri-implantar, a Terapia Guiada por Biofilme (GBT) consolidou-se como abordagem moderna, confortável e mensurável. Combinando revelação do biofilme, jatos de pó de baixa abrasividade e ultrassom seletivo, a técnica dá precisão clínica e cria um roteiro claro para higienistas e dentistas. Quando integrada a ferramentas digitais de documentação e acompanhamento, a GBT transforma revisões de rotina em consultas que realmente mudam o prognóstico.
O que é a GBT e por que ela muda a rotina
A GBT parte de um princípio simples: tratar onde o biofilme está, com o mínimo de agressão ao tecido duro e mole. Em vez de raspagens extensas e desconfortáveis, o protocolo prioriza:
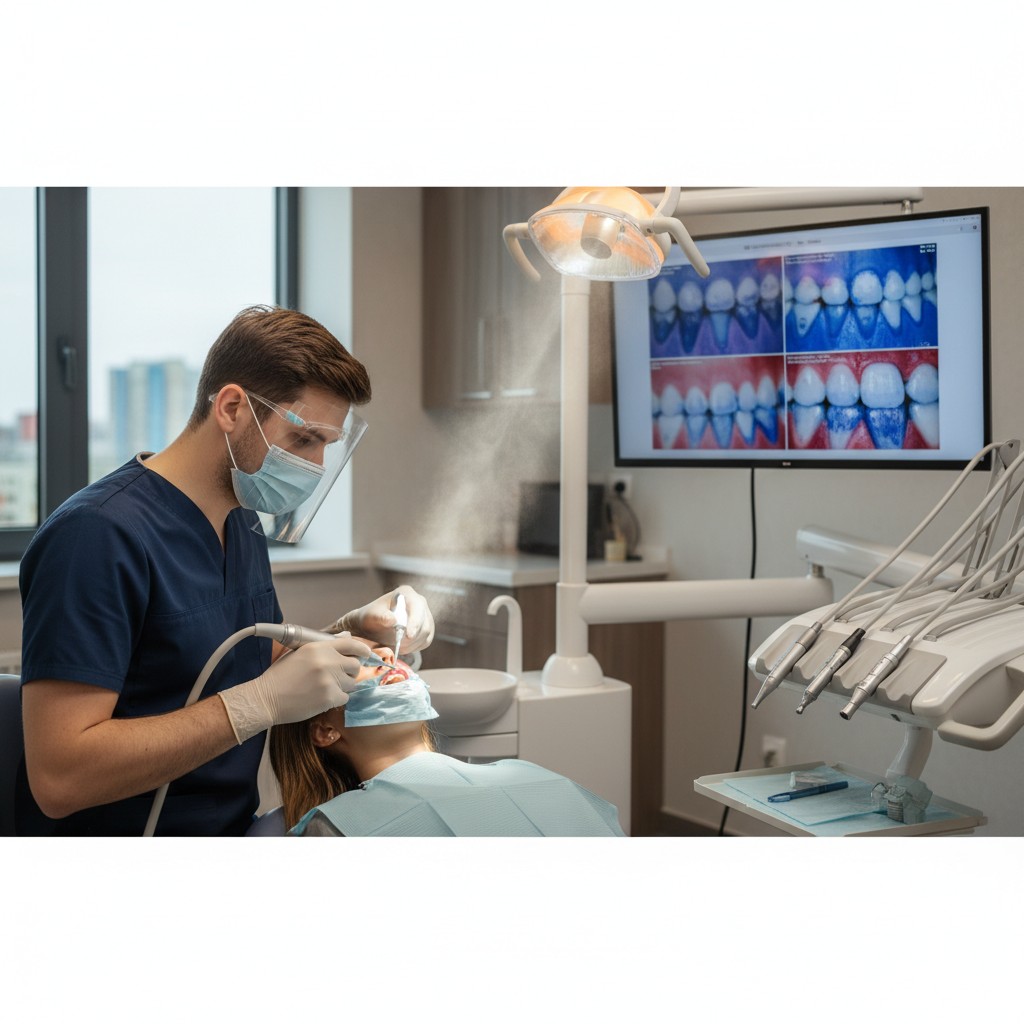
- Revelação do biofilme: corantes evidenciam as áreas ativas e as de maturação mais antiga, guiando o plano da sessão.
- Remoção supragengival e subgengival com jatos de ar-pó-água à base de eritritol/glicina, que desorganizam o biofilme com abrasão mínima.
- Ultrassom piezoelétrico seletivo em baixa potência, quando há cálculo, preservando superfície radicular e componentes protéticos.
- Reforço educativo personalizado, com foco nas zonas que mais pigmentaram, conectando o achado clínico ao autocuidado.
O resultado é óbvio para o paciente — menos sensibilidade e sangramento — e notável para a equipe — melhor visibilidade, menor tempo em manobras repetitivas e um roteiro que reduz variabilidade.
Tecnologias que potencializam o protocolo
- Jatos de pó de baixa abrasividade: equipamentos com controle fino de pressão e umidificação estável, aliados a pós de grão fino (geralmente 14–25 μm), permitem trabalho eficaz em sulcos, bolsas rasas e ao redor de implantes, com menor risco de remover cimento ou danificar a superfície.
- Ultrassom piezo com insertos específicos: pontas delgadas para bolsas e áreas peri-implantares ajudam na remoção pontual de cálculo remanescente. O ajuste de potência e irrigação é crucial para conforto e segurança.
- Câmera intraoral e fotografia padronizada: imagens antes e depois da revelação e da remoção do biofilme tornam o progresso tangível e facilitam a comunicação clínica e o acompanhamento ao longo dos meses.
- Checklists digitais e registro de índices: registrar BOP, profundidade de sondagem, mucosite/peri-implantite e índices de placa por sextante dá lastro às decisões e define o intervalo de recall com base no risco.
Passo a passo prático: dentes e implantes
- Avaliação inicial e risco: histórico, hábitos, padrão de higiene e status periodontal/peri-implantar. Defina metas da sessão (controle de inflamação, manutenção de implantes, preparo para terapia corretiva).
- Revelação do biofilme: aplique corante e faça imagens. Marque mentalmente zonas críticas (margens restauradoras, pilares de implantes, sulcos profundos).
- Jato supragengival: varra faces vestibulares/linguais/palatinas com movimentos curtos, distância e ângulo controlados. Ao redor de implantes, mantenha foco em coroa e junção pilar-prótese, respeitando tecidos moles.
- Jato subgengival (se indicado): canulas específicas permitem alcançar bolsas rasas e moderadas, promovendo desorganização do biofilme sem agredir o epitélio juncional.
- Ultrassom seletivo: somente onde há cálculo detectável. Potência mínima eficaz, insertos adequados e irrigação suficiente. Em implantes, evite contato prolongado; prioridade é remover depósitos sem alterar a superfície.
- Polimento minimamente abrasivo: quando necessário, em áreas com manchas persistentes.
- Reforço educativo segmentado: mostre as imagens do antes/depois para apontar as zonas que mais acumularam biofilme e ajuste a instrução de higiene (técnica, frequência, auxílios interdentais).
- Registro e plano de retorno: documente índices e fotos, defina recall de acordo com inflamação residual e risco (3, 4 ou 6 meses), especialmente em portadores de implantes e restaurações extensas.
Periodonto e peri-implantares: nuances que importam
Manter implantes saudáveis exige atenção a detalhes adicionais:
- Materiais e superfícies: escolha pós adequados a componentes protéticos, evitando danos em cerâmicas glazeadas e em pilares. Evite escovas ou pastas abrasivas ao redor de tecido mole frágil.
- Linhas de cimentação e interfaces: áreas de retenção de biofilme pedem inspeção visual ampliada e jato direcionado. Documente achados para eventual ajuste protético.
- Monitoramento de mucosite: BOP localizado, edema e presença de supuração exigem intervalos menores e reavaliação precoce. Se a bolsa for persistente, investigue fatores mecânicos e considere terapia corretiva.
Documentação que vira decisão
A força da GBT está em mostrar evolução. Com registros fotográficos padronizados e índices clínicos comparáveis, a manutenção deixa de ser uma limpeza “de calendário” e passa a ser uma intervenção orientada por dados. Três práticas simples elevam a qualidade das decisões:
- Padronize ângulos e distâncias na fotografia intraoral para que as comparações sejam válidas.
- Use mapas de placa por sextante/quadrante no prontuário, vinculando imagens ao índice anotado. Isso ajuda a ajustar o recall e a priorizar zonas problemáticas.
- Registre desconforto relatado e sensibilidade pós-sessão. Esses dados guiam ajustes finos de potência, pó e sequência em visitas futuras.
Erros comuns e como evitá-los
- Pressão excessiva do jato: aumenta desconforto e consumo de pó sem ganho clínico. Prefira movimentos controlados e distância correta.
- Ultrassom sem indicação: utilizar por rotina reduz a seletividade da GBT. Reserve-o ao cálculo detectável.
- Documentação insuficiente: sem fotos e índices, a evolução fica subjetiva e a motivação do paciente cai.
- Educação genérica: orientar de forma ampla não muda hábitos. Aponte as áreas que pigmentaram e mostre o “antes e depois”.
Tempo, conforto e valor percebido
Consultas de manutenção bem executadas cabem na agenda, reduzem inflamação e aumentam a satisfação. O paciente percebe a diferença quando sai sem sensação de agressão e enxerga, nas imagens, o motivo de retornar no intervalo recomendado. Para a clínica, a previsibilidade de tempo e a redução de retrabalho em fases reabilitadoras são ganhos diretos.
Com a GBT reforçada por documentação digital, a manutenção deixa de ser um “custo” e passa a ser pilar de longevidade de restaurações e implantes, prevenindo intervenções futuras mais invasivas e caras.
Fechando o ciclo com organização digital
Conectar a sessão de GBT a um prontuário eletrônico completo e a lembretes de recall fecha o ciclo de cuidado. Índices, imagens e notas estruturadas facilitam auditorias clínicas, discussão de casos e comunicação entre profissionais — algo essencial em pacientes com reabilitações extensas e múltiplos implantes.
No fim, tecnologia aqui não é sinônimo de complexidade, mas de clareza: ver onde tratar, tratar com menos agressão, registrar com precisão e acompanhar com propósito.
Dica extra: padronize um kit de manutenção para implantes (pós, cânulas, insertos e checagem de torque quando indicado) e um protocolo de imagens rápido. A repetição do padrão reduz variações e mantém o alto nível de cuidado mesmo em agendas cheias.
No dia a dia, ter um software odontológico que ajude a organizar esse fluxo faz toda a diferença. O Siodonto centraliza registros, imagens e indicadores de forma fluida, automatiza lembretes e ainda oferece um chatbot para acolher dúvidas de manutenção e um funil de vendas que nutre pacientes entre consultas — sem perder o tom clínico. É como ter um “copiloto” discreto que mantém a prevenção em curso e transforma dados em relacionamentos duradouros.