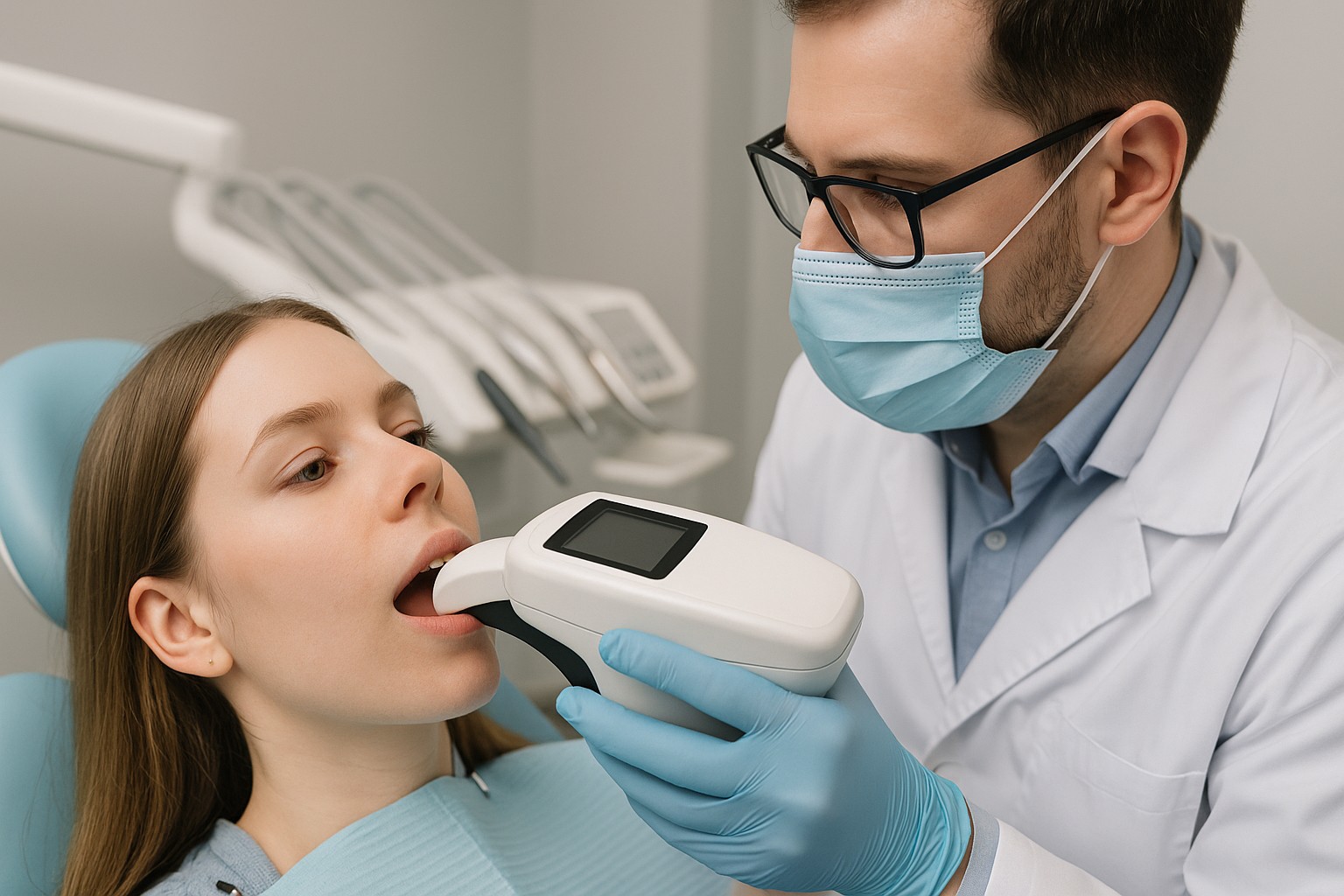
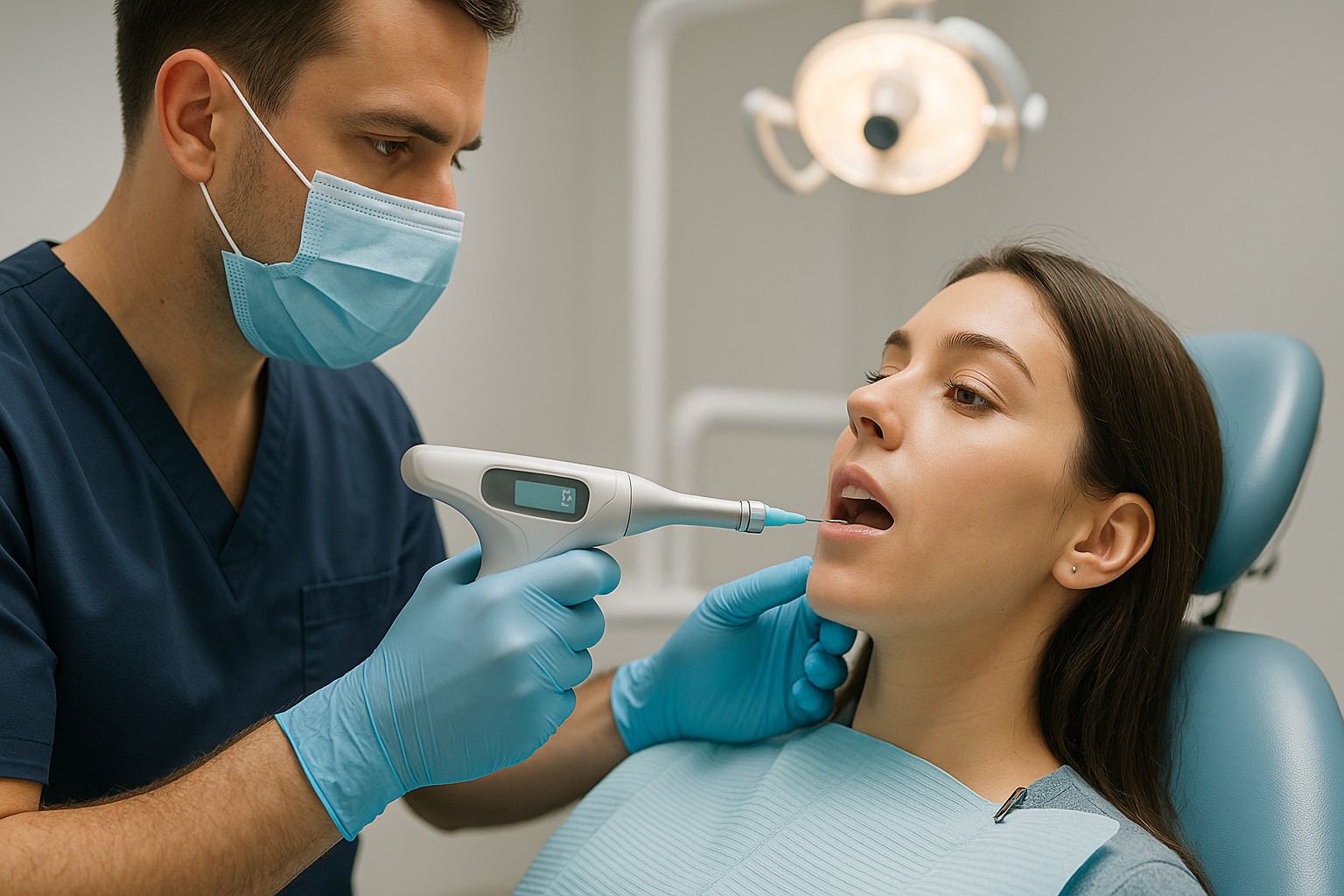
Medir a cor gengival com fotometria ou espectrofotometria ajuda a tirar a estética do campo “do olho” e levar para um padrão mais objetivo, especialmente em casos com prótese, implantes e reabilitações anteriores. Na prática, isso significa comparar antes/depois com mais confiança, comunicar melhor com o laboratório e reduzir ajustes por discrepância de tecido mole.
Essa abordagem não substitui o julgamento clínico nem a avaliação biológica do periodonto, mas costuma funcionar como “régua” para documentar, planejar e acompanhar: qual é a cor de base do tecido, como ela muda com inflamação, compressão, espessura e iluminação, e o que é variação normal versus sinal de alerta.
O que é fotometria/espectrofotometria gengival (e o que ela não é)
Fotometria é a quantificação da luz refletida/capturada em condições padronizadas. Espectrofotometria mede a distribuição dessa luz por comprimentos de onda, permitindo estimar cor de forma mais controlada. Em tecidos moles, o objetivo é obter uma leitura repetível para comparar sessões e orientar decisões estéticas.
O que ela não faz sozinha: “garantir” harmonia estética ou substituir avaliação periodontal. Cor gengival muda com vascularização, queratinização, edema, trauma, pigmentação, espessura e até com a forma como o tecido é afastado durante a medição.
Quando faz mais diferença na rotina clínica
Na odontologia estética, a cor do tecido mole tende a ser um fator de retrabalho quando não é documentada de forma consistente. A medição objetiva costuma ajudar mais nos cenários abaixo.
- Reabilitações anteriores com discrepância de margem e “halo” acinzentado em região cervical.
- Implantes em área estética quando pequenas diferenças de mucosa ficam evidentes sob certas luzes.
- Planejamento de provisórios (forma e contorno) para condicionar tecido e acompanhar resposta.
- Casos com inflamação recorrente em que a cor muda e o paciente percebe “piora” antes de dor.
- Pacientes com alta exigência estética que pedem previsibilidade e documentação.
Principais variáveis que distorcem a leitura (e como controlar)
Em tecido mole, a padronização é metade do resultado. Antes de “culpar o aparelho”, vale revisar o protocolo.
Iluminação e balanço de branco
A luz ambiente e a temperatura de cor alteram a percepção e a captura. Mesmo quando há leitura instrumental, o registro fotográfico de apoio precisa ser consistente para que a equipe e o laboratório “vejam” o mesmo caso.
Umidade, saliva e brilho especular
Superfície muito úmida cria reflexos que clareiam áreas e mascaram eritema. Secagem leve e padronizada (sem desidratar excessivamente) costuma melhorar repetibilidade.
Pressão do afastador e isquemia
Compressão altera perfusão local e pode “branquear” a mucosa temporariamente. O ideal é manter afastamento mínimo necessário, tempo semelhante entre leituras e evitar medições imediatamente após manipulação intensa.
Inflamação e sangramento ao toque
Se o tecido está inflamado, a cor pode representar doença, não “cor de base”. Em muitos casos, faz mais sentido medir em dois momentos: fase inflamatória (para documentar) e fase controlada (para planejar estética).
Como escolher entre abordagens: foto padronizada, colorímetro ou espectrofotômetro
Nem toda clínica precisa começar por equipamento dedicado. Uma boa fotografia padronizada e um protocolo de registro já elevam a consistência. Quando a demanda estética e o volume de casos aumentam, instrumentos de medição podem somar.
| Opção | Onde ajuda mais | Limitações típicas | Melhor para |
|---|---|---|---|
| Fotografia clínica padronizada | Documentar evolução e comunicar com paciente/lab | Depende muito de luz, câmera, distância e calibração | Começar com baixo custo e criar rotina |
| Cartões/escala de referência | Comparação visual organizada em consultório | Continua subjetivo; sofre com iluminação e metamerismo | Triagem e alinhamento rápido de expectativas |
| Colorímetro | Leitura objetiva simplificada em pontos específicos | Pode ter dificuldade em áreas pequenas/curvas e com brilho | Clínicas com estética frequente e necessidade de repetição |
| Espectrofotômetro | Leitura mais detalhada e comparável entre sessões | Exige protocolo rigoroso; custo e curva de uso | Casos complexos e comunicação técnica com laboratório |
Protocolo prático: passo a passo para medir e registrar sem complicar
Um protocolo simples, repetível e treinável costuma trazer mais resultado do que “medir de qualquer jeito” com tecnologia avançada.
Checklist de padronização (use sempre)
- Defina pontos fixos de medição (ex.: papila, gengiva marginal vestibular, mucosa alveolar) e mantenha os mesmos ao longo do caso.
- Controle a umidade: secagem leve e igual em todas as sessões.
- Evite compressão: afastamento mínimo, sem “apertar” o tecido.
- Registre o contexto: data, fase do tratamento (pré, pós profilaxia, pós provisório, pós cimentação), presença de sangramento/edema.
- Faça foto de apoio com luz e distância padronizadas para interpretação clínica.
- Repita a leitura (duas a três vezes) e use a média quando fizer sentido.
Como transformar leitura em decisão clínica
O valor está em comparar: se a cor se aproxima do objetivo ao longo do condicionamento, se a mucosa “escurece” após mudança de contorno, ou se há piora compatível com inflamação. Em vez de usar o número como “verdade absoluta”, use como tendência para orientar ajustes (polimento, contorno, higiene, reavaliação periodontal, troca de provisório).
Comunicação com o laboratório: o que enviar para reduzir idas e vindas
Quando o laboratório recebe apenas uma foto “bonita”, a chance de interpretação divergente aumenta. Um pacote enxuto de informações costuma funcionar melhor.
- Fotos padronizadas (frontal e lateral) com referência de cor quando possível.
- Pontos de medição (mapa simples) indicando onde a leitura foi feita.
- Descrição do tecido: espessura aparente, queratinização, presença de cicatriz, linha do sorriso.
- Objetivo estético: “igualar ao dente adjacente”, “reduzir acinzentado cervical”, “suavizar transição na margem”.
- Restrições clínicas: limite de subgengival, higiene, biotipo, necessidade de manutenção.
Como documentar no prontuário sem virar burocracia
Para a tecnologia ajudar de verdade, o registro precisa ser rápido e recuperável. Um modelo prático é criar um campo de “Cor gengival/tecido mole” com: pontos medidos, condição do tecido (inflamado/controlado), fotos anexas e interpretação clínica (ex.: “tendência a escurecimento após contorno X”).
Se você usa um sistema como o Siodonto, a ideia é aproveitar recursos de organização do prontuário e anexos para manter: fotos do caso, observações estruturadas e histórico por data. Isso facilita comparar consultas, alinhar equipe e responder com clareza quando o paciente pergunta “mudou ou é impressão?”.
Erros comuns
- Medir com tecido comprimido pelo afastador e comparar com leitura sem afastamento em outra consulta.
- Trocar iluminação (luz do refletor, luz ambiente, flash) e achar que a diferença é “do tecido”.
- Ignorar inflamação: planejar estética definitiva com gengiva edemaciada tende a gerar surpresa depois.
- Não definir pontos fixos e medir “onde parece mais vermelho” a cada sessão.
- Registrar só o número sem contexto clínico, dificultando interpretação futura.
Perguntas frequentes sobre fotometria e espectrofotometria gengival
Isso substitui a avaliação periodontal?
Não. A medição de cor é um complemento de documentação e acompanhamento. Diagnóstico e conduta periodontal continuam dependendo de exame clínico, sondagem, sangramento, biofilme e fatores de risco.
Vale a pena para clínica geral?
Pode valer quando você faz estética com frequência, trabalha com laboratório e percebe retrabalho por diferença de tecido mole. Para muitos consultórios, começar com fotografia padronizada e protocolo de registro já traz grande parte do ganho.
Quantas medições devo fazer por consulta?
Depende do caso, mas costuma funcionar medir poucos pontos bem definidos e repetir a leitura para consistência. O mais importante é manter os mesmos pontos e condições entre as consultas.
Como explicar para o paciente sem parecer “tecnicismo”?
Uma forma simples é dizer que você está documentando a cor e a saúde do tecido para comparar ao longo do tratamento e evitar decisões baseadas só em impressão visual. Isso tende a aumentar confiança e adesão.
O que fazer quando a cor muda muito de uma consulta para outra?
Antes de concluir que houve mudança real, revise variáveis de protocolo (luz, umidade, pressão). Se o protocolo estiver consistente, considere fatores clínicos: inflamação, trauma local, higiene, adaptação do provisório e necessidade de reavaliação periodontal.
Próximo passo prático: escolha 3 pontos fixos de medição para seus casos estéticos, crie um template de registro no prontuário e teste por 30 dias. A tendência é você enxergar padrões de variação que antes pareciam “aleatórios”.