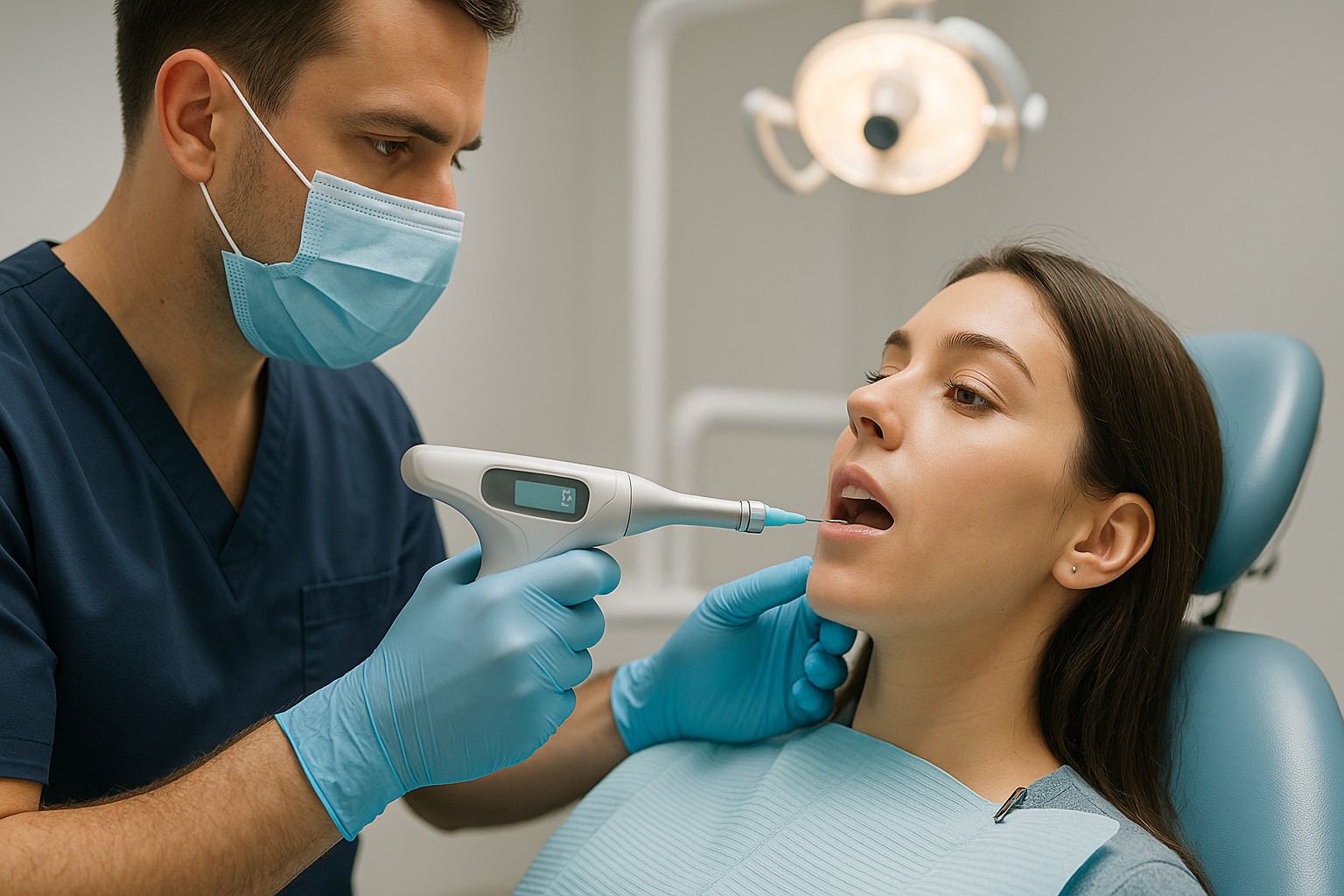
A tecnologia aplicada à anestesia local ajuda a tornar a infiltração e os bloqueios mais previsíveis ao controlar variáveis que, na prática, mudam o resultado: velocidade de injeção, pressão, volume, tempo de latência e reavaliação da dor. Quando esses pontos são medidos e registrados, o clínico tende a reduzir “tentativas”, desconforto do paciente e retrabalho durante o procedimento.
Na rotina, o ganho não é “ter um aparelho”, e sim criar um protocolo simples: escolher quando vale usar injeção controlada, como monitorar resposta e como documentar o que foi feito para repetir o acerto no próximo atendimento (e identificar rapidamente por que falhou quando falhar).
O que é monitoração digital na anestesia local (na prática)
Monitoração digital, aqui, é o uso de recursos que padronizam a aplicação e/ou transformam o ato anestésico em dados úteis para decisão clínica. Isso pode incluir:
- Dispositivos de injeção controlada (controle de fluxo/velocidade e, em alguns casos, feedback de pressão);
- Registros estruturados no prontuário (volume, técnica, tempo, resposta, reforços);
- Escalas rápidas de dor e ansiedade antes/durante/depois (para guiar conduta e comunicação);
- Checklists para reduzir variação entre profissionais e turnos.
Não é obrigatório “digitalizar tudo”. O objetivo é reduzir variabilidade onde ela mais custa: dor, falha de bloqueio, tempo perdido e experiência ruim.
Onde a tecnologia mais ajuda (e onde costuma não valer o esforço)
Cenários em que tende a valer
- Pacientes muito ansiosos ou com histórico de dor em anestesia;
- Procedimentos mais longos em que uma falha de anestesia vira grande interrupção;
- Regiões de maior sensibilidade (por exemplo, palatina), em que a velocidade/pressão impacta muito a percepção;
- Equipes com mais de um profissional, em que padronização reduz “estilos” e melhora previsibilidade;
- Clínicas que querem aprender com o próprio histórico (o que funcionou para aquele paciente e técnica).
Cenários em que pode não ser prioridade
- Rotina com baixa taxa de falha e pacientes pouco sensíveis, em procedimentos curtos;
- Quando a principal causa de falha é diagnóstico/planejamento (ex.: inflamação ativa sem manejo adequado) e não técnica de injeção;
- Quando a equipe ainda não tem um padrão mínimo de registro — sem isso, o dado não vira melhoria.
Critérios de decisão: o que medir e registrar para melhorar a previsibilidade
Para que a monitoração digital gere efeito real, foque em poucos campos que mudam conduta e permitem comparação entre consultas.
Checklist mínimo (para usar em qualquer técnica)
- Técnica (infiltração, bloqueio, intraligamentar etc.);
- Dente/região e lado;
- Anestésico e vasoconstrictor (nome e concentração conforme rótulo utilizado na clínica);
- Volume total (em tubetes ou mL, conforme seu padrão);
- Tempo até início percebido (latência aproximada);
- Teste de efetividade antes de iniciar (ex.: estímulo leve, teste térmico quando aplicável, avaliação clínica coerente com o procedimento);
- Reforços: quando e quanto foi reaplicado;
- Escala de dor do paciente (0–10) em dois momentos: durante a aplicação e durante o procedimento.
O que dispositivos de injeção controlada mudam no seu protocolo
Quando você controla o fluxo, a tendência é reduzir picos de pressão e tornar a experiência mais uniforme. Na prática, isso facilita:
- Aplicações lentas e constantes em áreas sensíveis;
- Reprodutibilidade entre profissionais;
- Treinamento (o padrão “correto” fica mais fácil de ensinar e repetir).
O ponto crítico é não transformar isso em “piloto automático”: a avaliação clínica (anatomia, inflamação local, necessidade de reforço, comunicação com o paciente) continua central.
Tabela de escolha rápida: qual abordagem usar em cada situação
| Necessidade clínica | Abordagem com mais chance de ajudar | O que registrar para aprender | Sinais de alerta |
|---|---|---|---|
| Paciente relata dor intensa em anestesias anteriores | Injeção controlada + escala de dor + pausas programadas | Dor (0–10), técnica, volume, tempo de latência, reforços | Dor sobe rápido durante aplicação; necessidade repetida de reforço |
| Procedimento longo (risco de “acabar a anestesia”) | Registro de tempo e reforço planejado | Horário de aplicação, início do procedimento, momento do reforço | Queixa de sensibilidade em etapas previsíveis do procedimento |
| Área muito sensível (ex.: palatina) | Controle de fluxo + comunicação guiada (passo a passo) | Velocidade/tempo de aplicação (mesmo que estimado), dor na aplicação | Paciente interrompe por dor antes de completar volume mínimo |
| Falha recorrente de bloqueio no mesmo perfil de caso | Protocolo de reavaliação + técnica alternativa planejada | Teste de efetividade, tempo de espera, técnica alternativa e resultado | Início do procedimento sem confirmação objetiva de anestesia |
Como implementar em 7 passos (sem travar a agenda)
- Defina um padrão de registro com 8–10 campos (checklist mínimo acima).
- Escolha 2 gatilhos para usar tecnologia/monitoramento reforçado (ex.: palatina e paciente ansioso).
- Padronize uma escala rápida de dor (0–10) e combine a “palavra de pausa” com o paciente.
- Inclua um ponto de checagem antes de começar (teste de efetividade coerente com o caso).
- Crie um plano B por escrito (técnica alternativa e quando acionar).
- Treine a equipe para registrar em tempo real (ou imediatamente após) — dado retroativo perde confiabilidade.
- Revise mensalmente 5–10 casos: onde doeu, onde falhou, o que funcionou, o que repetir.
Documentação e prontuário: como transformar o ato anestésico em dado útil
O melhor registro é o que ajuda na próxima consulta e sustenta uma linha de cuidado clara. Em vez de texto longo, prefira estrutura: técnica, volume, tempo, resposta e reforço.
Se você usa um prontuário digital, vale criar um modelo de evolução (template) para anestesia com campos fixos. Sistemas como o Siodonto, por exemplo, costumam facilitar a padronização por meio de modelos de anotação e campos recorrentes no prontuário, o que ajuda a equipe a registrar de forma consistente sem “reinventar” a nota a cada paciente.
Dica prática: registre também o que deu certo. “Sem intercorrências” não ensina nada; “bloqueio X com volume Y, latência aproximada, sem necessidade de reforço” vira referência para repetir.
Erros comuns
- Começar o procedimento sem checar efetividade: a falha aparece “no meio” e vira estresse para todos.
- Registrar pouco ou registrar tarde: sem dado, você não identifica padrão (nem melhora previsibilidade).
- Tratar dispositivo como solução universal: controle de fluxo ajuda, mas não substitui técnica, anatomia e diagnóstico.
- Não combinar comunicação: paciente ansioso precisa de previsibilidade (pausas, explicação curta, sinal de parada).
- Não ter plano B: quando falha, improviso aumenta tempo de cadeira e piora a experiência.
Perguntas frequentes sobre monitoração digital de anestesia local
Isso serve só para quem usa anestesia computadorizada?
Não. Mesmo sem um dispositivo de injeção controlada, você pode aplicar o conceito com registro estruturado, escala de dor e um ponto fixo de checagem antes de iniciar o procedimento. O “digital” pode estar no dado, não necessariamente no equipamento.
O que devo registrar para não burocratizar o atendimento?
Registre o mínimo que muda conduta: técnica, região, anestésico utilizado na clínica, volume, latência aproximada, teste de efetividade e necessidade de reforço. Somar uma nota de dor (0–10) em dois momentos costuma ser rápido e muito informativo.
Como usar esses dados para reduzir falhas de bloqueio?
Compare casos semelhantes: mesma região, mesma técnica, mesma condição clínica. Quando houver falha, observe padrões como tempo de espera insuficiente, ausência de teste antes de iniciar e necessidade recorrente de reforço. A partir disso, ajuste seu protocolo (tempo, técnica alternativa e ponto de checagem).
Isso melhora a experiência do paciente mesmo?
Costuma ajudar quando o protocolo inclui controle de velocidade (quando disponível), comunicação clara e pausas. Além disso, o simples fato de medir dor e registrar resposta tende a melhorar a condução clínica, porque você identifica mais cedo quando precisa mudar a estratégia.
Como encaixar na rotina de uma clínica com vários profissionais?
Padronize um template único de registro e defina gatilhos de uso (ex.: palatina e paciente ansioso). Com um prontuário digital, fica mais fácil manter o mesmo padrão entre profissionais e revisar os casos para alinhar condutas.
Existe algum risco em “medir demais”?
O risco é virar burocracia e tirar atenção do essencial. Por isso, escolha poucos indicadores e revise periodicamente se eles estão ajudando a decidir melhor. Se um campo não muda conduta nem melhora previsibilidade, simplifique.