Apneia do sono na odontologia: aparelhos guiados por IA e 3D
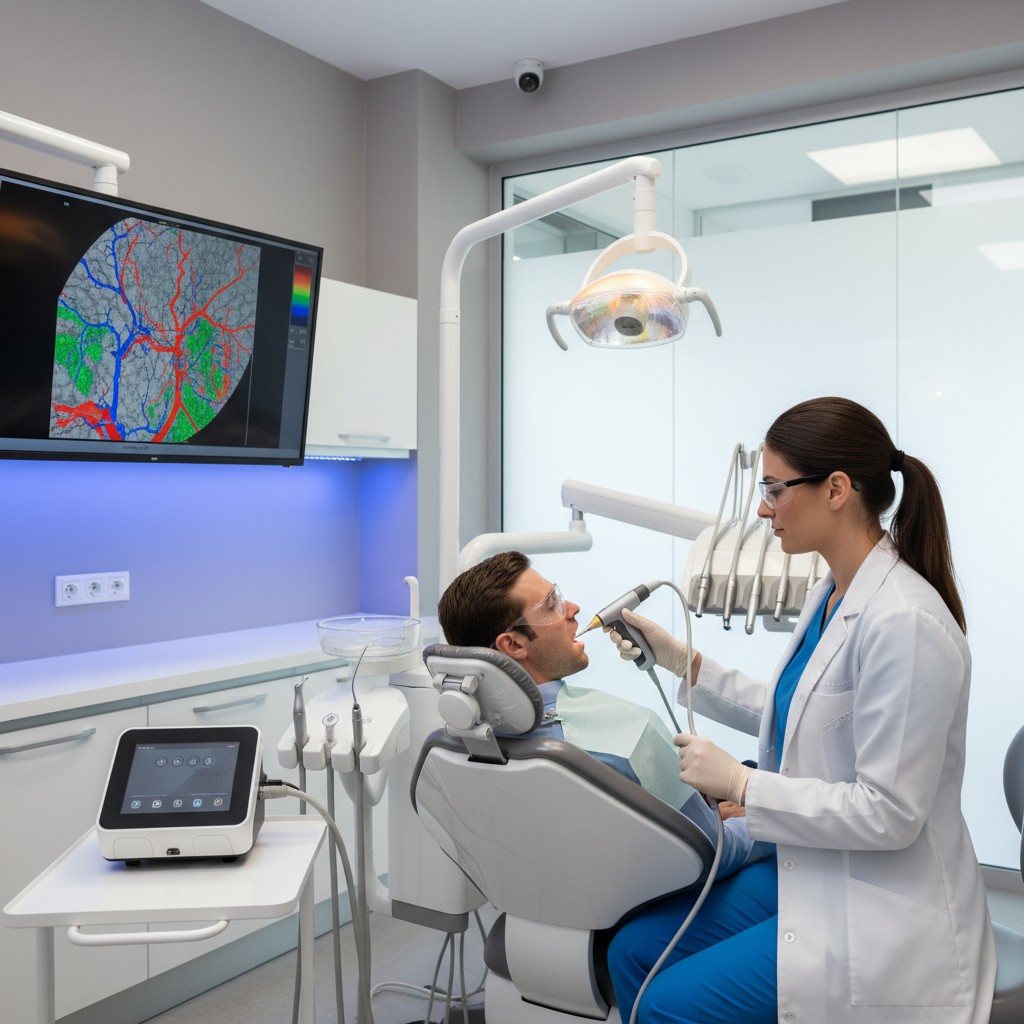
Ronco e apneia obstrutiva do sono (SAOS) deixaram de ser temas exclusivamente médicos. A odontologia tem papel decisivo no manejo com aparelhos intraorais, sobretudo os de avanço mandibular. A boa notícia é que o salto da prática vem da tecnologia: imagem 3D, segmentação automatizada e inteligência artificial (IA) agora colocam a via aérea “na mesa” do dentista, orientando indicação, confecção e titulação com mais previsibilidade.
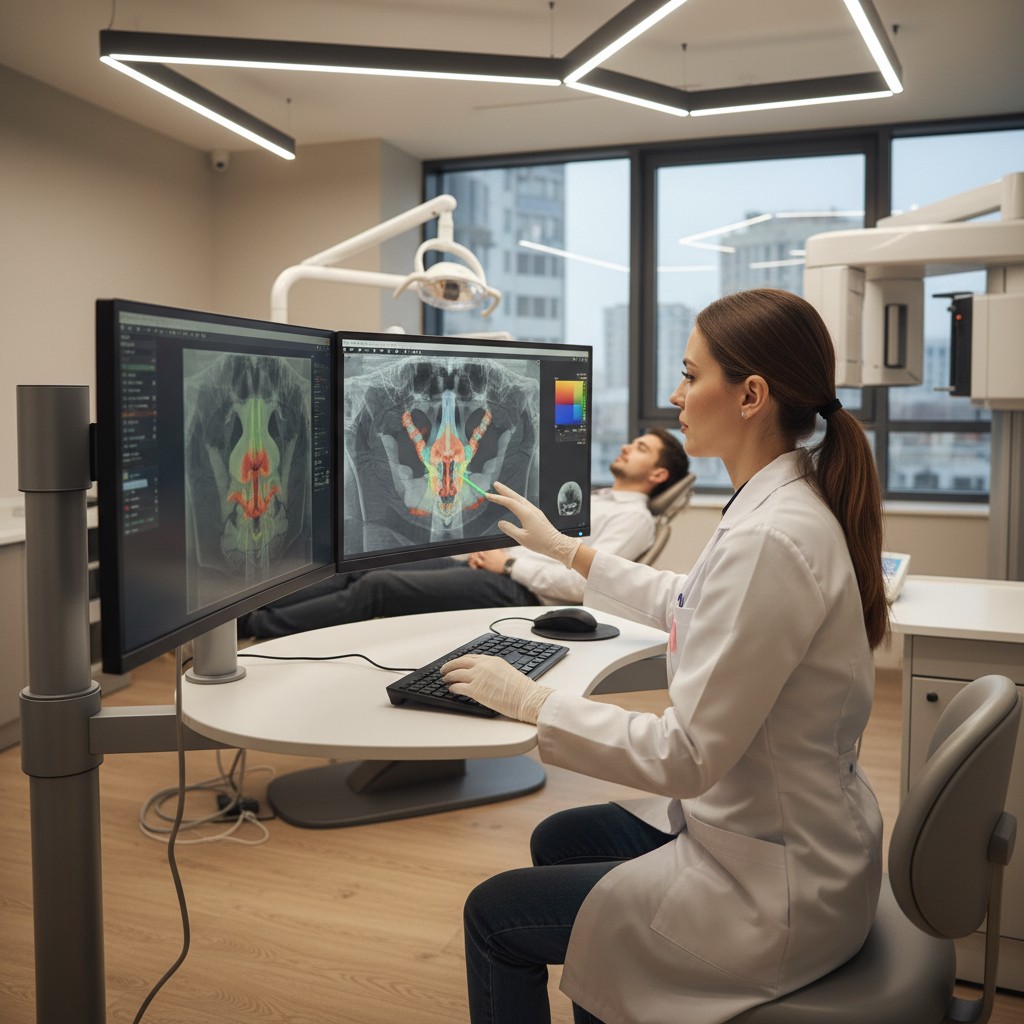
Por que olhar a via aérea em 3D
A avaliação clínica isolada é insuficiente para decidir com segurança quando e como intervir com um aparelho. A análise volumétrica da via aérea superior em 3D permite identificar estreitamentos críticos e suas relações com estruturas moles e duras. Em especial:
- Espaço retropalatal e retrolingual: áreas de maior colapso em SAOS.
- Base de língua e palato mole: volume e posição influenciam diretamente o fluxo.
- Anatomia craniofacial: retrognatismo mandibular, altura facial e padrão esquelético orientam a estratégia de avanço e a dimensão vertical do aparelho.
- Assimetria: estreitamentos localizados podem exigir ajustes específicos no desenho do dispositivo.
Essa leitura tridimensional não substitui exames médicos (como a polissonografia), mas acrescenta granularidade clínica para o que a odontologia de fato modifica: a posição mandibular, a dimensão vertical e o desenho do dispositivo.
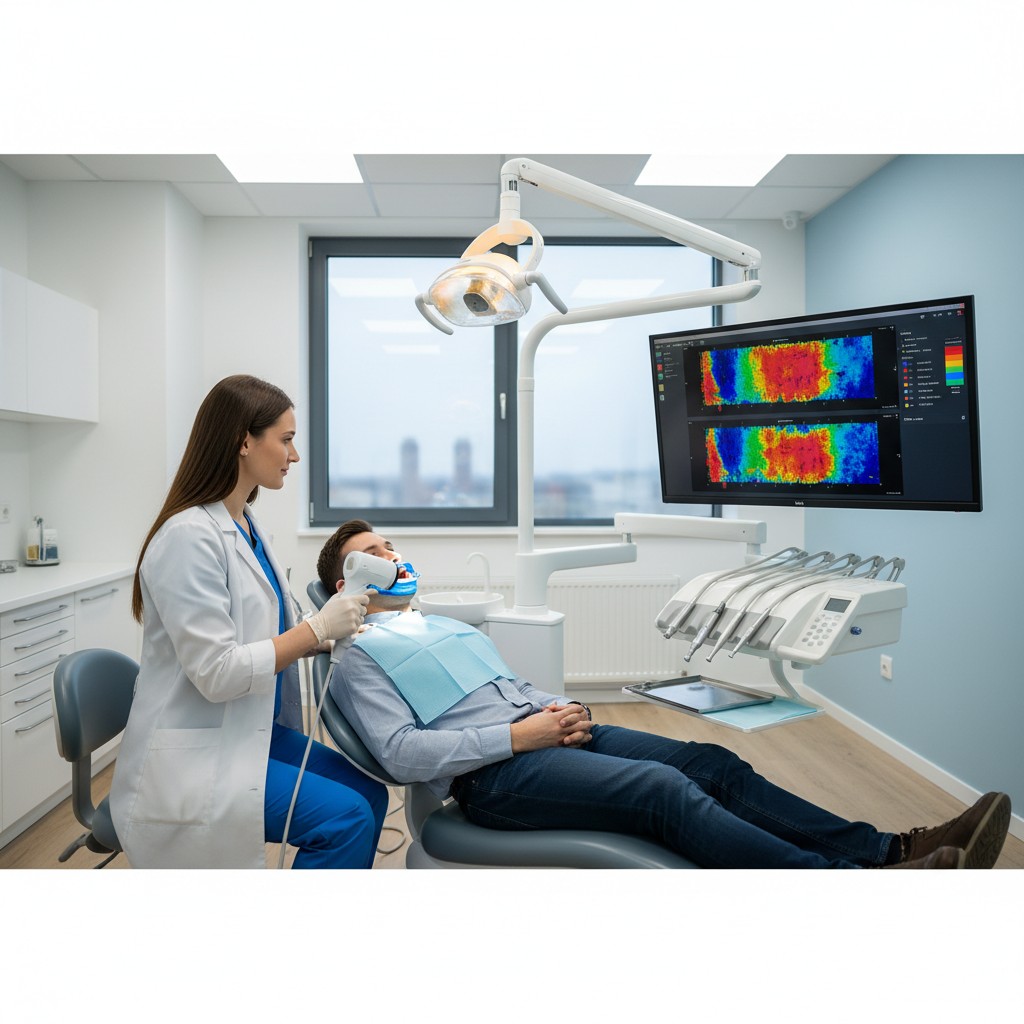
CBCT e IA: do exame ao mapa funcional
A tomografia computadorizada de feixe cônico (CBCT) é o ponto de partida mais acessível para a maioria das clínicas. Com protocolos indicados para via aérea (campo de visão adequado, resolução equilibrada e controle de artefatos), é possível obter volumes de qualidade com dose otimizada.
O ganho real surge na segmentação automatizada e análise por IA, que executa em minutos tarefas antes morosas:
- Delimitação da via aérea: recorte preciso, mesmo em variações anatômicas.
- Métricas objetivas: volume total, áreas mínimas transversais, comprimentos e curvas.
- Localização do estrangulamento crítico: onde a geometria mais ameaça o fluxo.
- Simulações de avanço virtual: predição aproximada de ganho de área com diferentes avanços e mudanças na dimensão vertical.
Essas saídas não são “certezas absolutas” sobre o sono, que é dinâmico e depende de tônus e posição corporal. Mas oferecem um mapa anatômico prático para guiar decisões do dentista, reduzindo tentativas e erros na confecção e na titulação do aparelho.
Do 3D ao aparelho de avanço mandibular
A integração entre análise 3D e planejamento do aparelho de avanço mandibular (AAM) torna o fluxo mais seguro e personalizado. Na prática, a sequência pode seguir este raciocínio:
- Triagem clínica e funcional: história de ronco, sonolência, cefaleia matinal, avaliação orofacial e exame oclusal. Se houver suspeita de SAOS, encaminhamento/integração com o médico do sono para confirmação diagnóstica.
- CBCT com protocolo de via aérea: posicionamento padronizado, orientação da língua e oclusão habitual documentada.
- Análise por IA: relatório de volume e áreas mínimas, identificação do ponto de maior constrição e simulação de avanço.
- Planejamento do avanço inicial: baseado no mapa 3D, histórico clínico e conforto mandibular, definindo amplitude e incremento de titulação.
- Desenho do dispositivo: seleção do AAM mais adequado (monobloco, duplo bloco ajustável etc.), considerando retenção, conforto, ajustes finos e higiene. Fluxo CAD/CAM reduz retrabalhos e melhora precisão.
- Titulação estruturada: avanço progressivo com checkpoints objetivos (redução de ronco relatado, melhora de sintomas, oximetria noturna simplificada quando indicada) e limites para evitar sobrecarga articular e muscular.
O resultado é um percurso mais previsível. Ao visualizar o gargalo anatômico, o clínico ajusta o dispositivo para “abrir espaço” onde importa, respeitando a biomecânica do paciente e a estabilidade oclusal.
Indicadores que importam no acompanhamento
Monitorar é tão importante quanto indicar. Alguns marcadores práticos:
- Sintomas e relato do parceiro: intensidade e frequência do ronco, pausas observadas, qualidade do sono.
- Escalas subjetivas: por exemplo, sonolência diurna (ESS) antes e depois.
- Oximetria noturna simplificada: quando indicada, auxilia a verificar tendências de dessaturação com o AAM.
- Conforto e função: dor muscular/articular, sensação de mordida “torta” ao acordar, ajustes oclusais temporários pós-uso.
Quando possível, a reavaliação médica documenta o impacto global no sono. Em paralelo, revisões odontológicas periódicas mantêm o dispositivo íntegro e efetivo, com ajustes finos orientados por sinais clínicos e, quando disponível, pelas estimativas da IA sobre ganho de área nas regiões críticas.
Boas práticas, limites e segurança
- Indicação criteriosa: AAM não é para todos. Integração com o médico do sono é essencial para casos moderados a graves e comorbidades.
- Padronização do exame: postura, mordida e instruções ao paciente durante o CBCT influenciam medidas. Repetibilidade começa na sala de imagem.
- Dose otimizada: escolha do FOV e parâmetros deve respeitar a menor dose compatível com a resposta clínica necessária.
- Interpretação contextual: a IA soma, não substitui, o raciocínio clínico. Anatomia estática não reflete todo o comportamento dinâmico do sono.
- Cuidado oclusal e articular: titulação lenta, acompanhamento da DTM e exercícios simples de reposicionamento matinal reduzem efeitos transitórios.
O que muda na rotina da clínica
A adoção de CBCT com análise por IA traz ganhos concretos:
- Previsibilidade: planejamento embasado em números e mapas 3D, não só em tentativa e erro.
- Comunicação: visualizar a via aérea ajuda o paciente a entender o porquê do dispositivo e a importância de ajustes graduais.
- Eficiência: menos retrabalho em laboratório e menos retornos para correções empíricas.
- Segurança: titulação mais conservadora, respeitando limites anatômicos e funcionais.
O consultório que integra imagem, IA e um processo claro de titulação posiciona-se como referência em medicina do sono odontológica, oferecendo valor real: melhora de sintomas, conforto e acompanhamento estruturado.
Para fechar: tecnologia não substitui o dentista; amplia sua visão. Ao transformar a via aérea em dados úteis, CBCT e IA elevam a decisão clínica e tornam os aparelhos de avanço mandibular mais precisos, confortáveis e eficazes.
Como o Siodonto entra nessa história
Organizar esse cuidado exige método. No Siodonto, você registra a triagem, anexa laudos e imagens, cria protocolos de titulação com lembretes automáticos e acompanha indicadores clínicos ao longo do tempo. O chatbot integrado fala com seus pacientes no WhatsApp para confirmar retornos e coletar sintomas de forma estruturada; o funil de vendas organiza desde o primeiro contato do “paciente que ronca” até a confecção do aparelho e as revisões, reduzindo perdas no caminho. Resultado: atendimento fluido, acompanhamento padronizado e mais conversões—sem complicar sua rotina.