Anestesia local sem surpresa: tecnologia que reduz dor e aumenta acerto
A experiência do paciente na odontologia começa, na prática, com a anestesia local. Fluxo irregular, dor à injeção e latência imprevisível ainda são causas frequentes de ansiedade e interrupções no atendimento. A boa notícia: dispositivos e protocolos tecnológicos transformaram a anestesia em um procedimento mais confortável, padronizável e mensurável.
O que mudou na anestesia local
Durante décadas, a técnica dependia quase exclusivamente da destreza manual para controlar fluxo e pressão do anestésico. Hoje, controladores computadorizados de fluxo, dispositivos de vibração, aquecimento e tamponamento de solução, além de agulhas e acessórios com desenho funcional, permitem reduzir estímulos dolorosos, acelerar o início de ação e elevar a taxa de sucesso em diferentes cenários clínicos.
O princípio é simples: minimizar o que gera dor (puncionar com delicadeza, reduzir distensão tecidual e acidez) e maximizar previsibilidade (fluxo estável, aspiração eficiente, registro do que foi feito). A tecnologia entrou justamente nesses pontos críticos.
As peças tecnológicas fundamentais
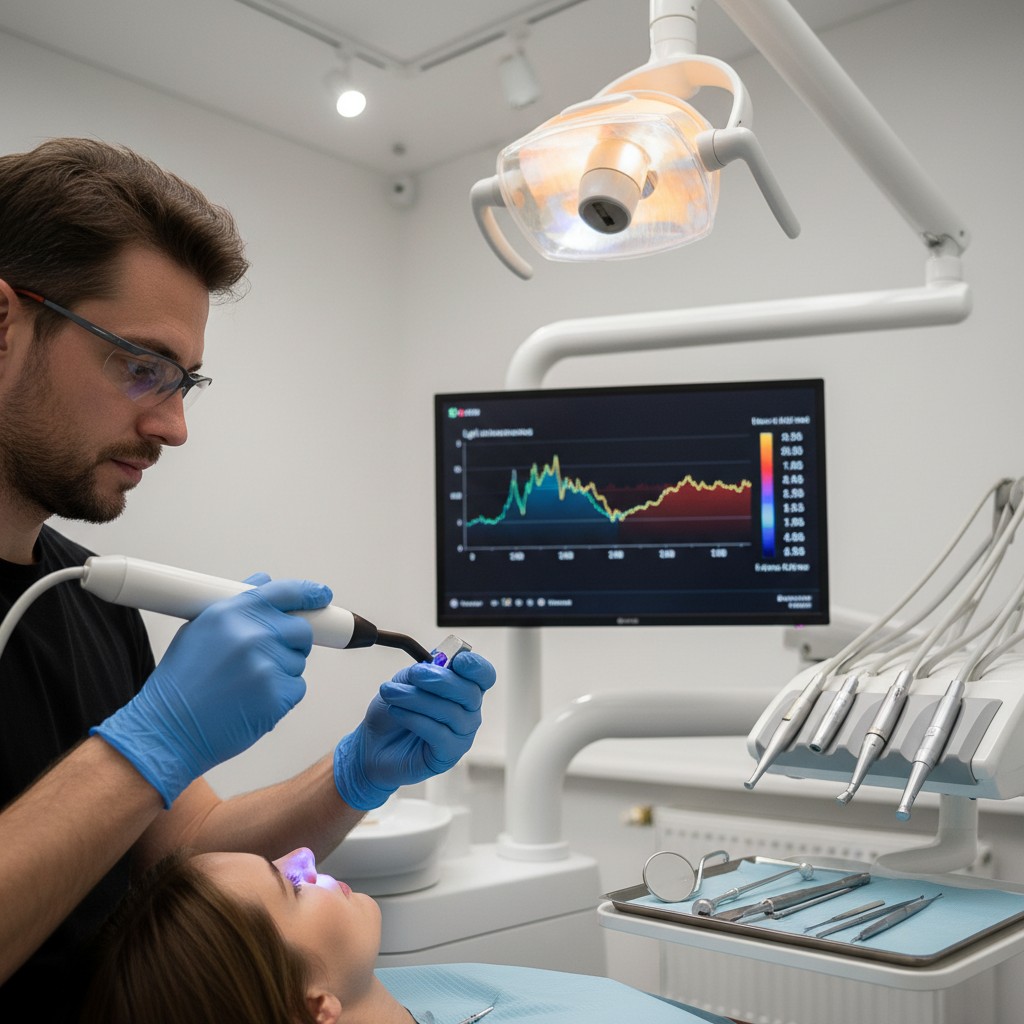
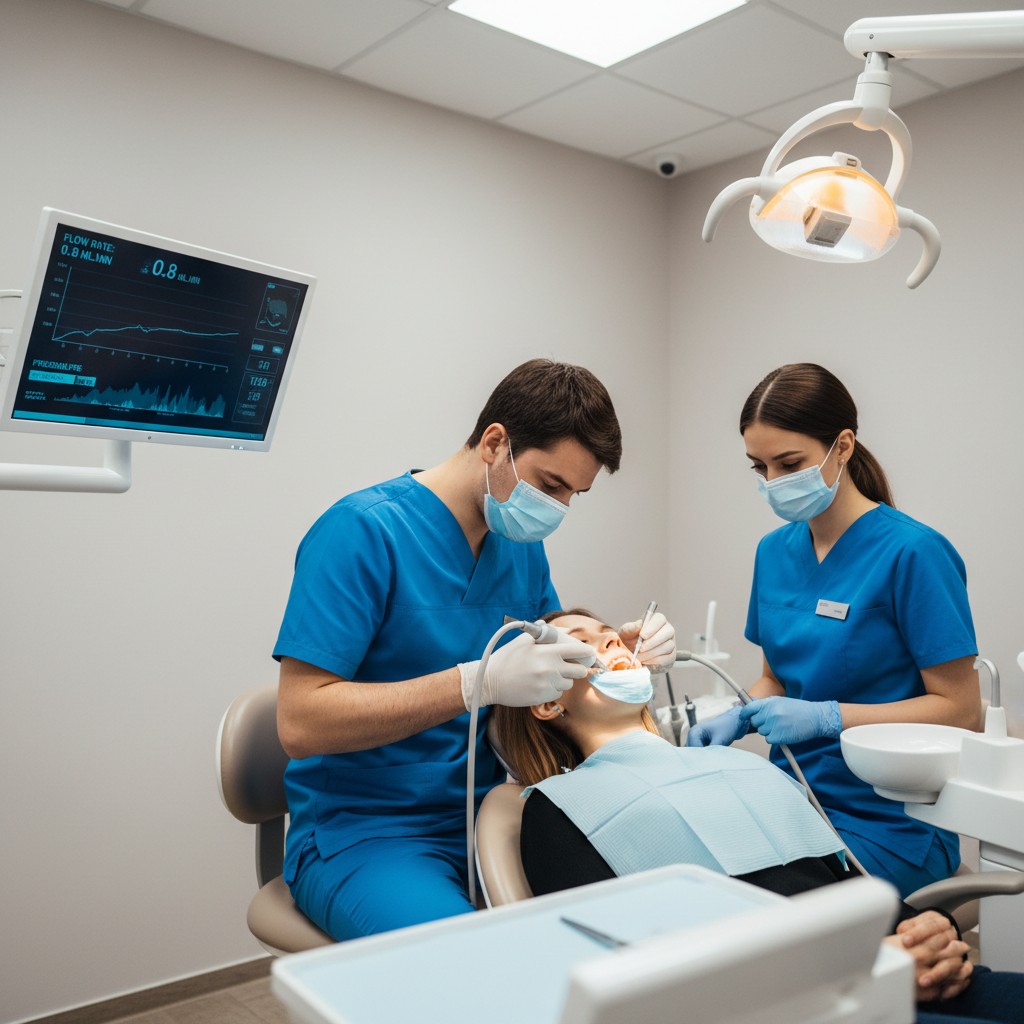
1) Sistemas computadorizados de injeção (CCLAD)
Equipamentos de anestesia com controle eletrônico entregam volumes precisos em velocidades constantes, realizam aspiração assistida e exibem feedback de pressão. O efeito prático é menos dor por distensão tecidual, menor chance de extravasamento e melhor deposição em áreas sensíveis, como palato e ligamento periodontal. A ergonomia tipo “caneta” aumenta a estabilidade e a visão do campo.
2) Vibração controlada próxima ao ponto de punção
Dispositivos vibrotáteis aplicados ao lado da punção utilizam o “gate control” para atenuar a percepção de dor. Frequências entre 80–200 Hz tendem a ser mais efetivas. São úteis em infiltrações vestibulares, punções palatinas e em pacientes pediátricos ou ansiosos. Combine com comunicação tranquila e respiração guiada para potencializar o efeito.
3) Aquecimento e tamponamento do anestésico
Aquecer o tubete próximo a 37 °C reduz a sensação de ardor. Tamponar soluções com bicarbonato eleva o pH, acelera a forma base não ionizada e encurta o tempo para anestesia efetiva, algo valioso em urgências. Sistemas dedicados fazem a mistura com proporção padronizada; após tamponar, utilize o tubete em curto intervalo para preservar estabilidade.
4) Agulhas, cânulas e segurança
Escolher o calibre e o comprimento corretos melhora controle e conforto. Agulhas 27G oferecem aspiração mais confiável em bloqueios; 30G funcionam bem em infiltrações superficiais. Marcas de profundidade, bisel orientado e dispositivos de proteção pós-uso reduzem riscos de acidentes perfurocortantes.
5) Injeções intraósseas e intraligamentares assistidas
Quando a infiltração ou o bloqueio falham, a injeção intraóssea com perfurador elétrico e fluxo controlado oferece anestesia rápida e localizada, preservando tecidos moles. A intraligamentar, com volume e pressão sob controle, é alternativa eficiente para procedimentos unitários, reduzindo a necessidade de bloqueios extensos.
6) Registro digital e feedback
Alguns CCLAD geram dados de volume, tempo e pressão. Registrar tipo de injeção, lote, dose total e eventos (aspiração positiva, latência) cria um histórico auditável que ajuda a refinar técnica e protocolar a equipe.
Protocolos rápidos por cenário clínico
- Infiltração palatina: aplique anestésico tópico com tempo adequado; faça pressão digital leve prévia; utilize CCLAD em velocidade mínima; aqueça o tubete e deposite volumes pequenos, com pausas curtas. Vibração próxima ao ponto reduz a ardência.
- Atendimentos em molares inferiores: considere infiltração com articaína em associação ao sulco distal antes de partir para o bloqueio. Se necessário, complemente com intraóssea assistida. O CCLAD ajuda a manter conforto e precisão.
- Urgência com dor aguda: tamponar lidocaína com vasoconstrictor costuma reduzir latência e desconforto inicial. Combine vibração e fluxo baixo em tecidos inflamados.
- Pediatria e pacientes ansiosos: distração visual, vibração contínua e explicação passo a passo. Prefira inserções curtas, volumes fracionados e feedback positivo. Evite mudanças bruscas de velocidade.
Segurança e boas práticas
- Aspiração sempre: mesmo com automação, confirme aspiração negativa antes de depositar volumes maiores. Evite injeção intravascular.
- Dose máxima calculada: utilize calculadoras de dose por peso e condição clínica. Em procedimentos longos, distribua o volume e monitore sinais vitais quando indicado.
- Controle de infecção: aqueça tubetes com dispositivos apropriados, nunca em banhos improvisados. Troque agulhas quando houver alteração perceptível de resistência.
- Treinamento da equipe: padronize velocidades por tipo de tecido, crie checklists e simule situações de falha. A curva de aprendizado dos CCLAD é curta, mas requer prática deliberada.
- Manutenção e custo: programe calibrações, registre uso de consumíveis e avalie payback com base em menor tempo de latência, menos reinjeções e melhor satisfação do paciente.
Métricas que realmente importam
- Dor à punção e à injeção: escala numérica (0–10) registrada em dois momentos.
- Latência até bloqueio efetivo: do início da injeção ao teste clínico positivo.
- Taxa de reinjeção: necessidade de complementos por área e por profissional.
- Tempo total de cadeira: impacto da anestesia no fluxo do procedimento.
- Satisfação do paciente: pergunta simples pós-atendimento (“voltaria a realizar o procedimento com esta técnica?”).
Com essas métricas, é possível ajustar velocidades, volumes e combinações (aquecimento, tampão, vibração) de maneira objetiva. Em poucas semanas, a clínica tende a observar quedas consistentes na dor relatada e na latência, com ganho direto de produtividade.
Integração no fluxo digital
Para que a tecnologia saia da caixa e se torne rotina, integre o protocolo ao prontuário: modelos de evolução com tipo de injeção, lote, dose, localização e escala de dor; checagens automáticas de dose máxima; anexos de gráficos (quando disponíveis) e fotos do ponto de punção para casos complexos. Alertas de manutenção e controle de estoque de agulhas, tubetes e soluções tampão evitam faltas inesperadas.
Também vale alinhar a comunicação: mensagens pré-consulta explicando a técnica de conforto, consentimento direto no tablet e retorno breve pós-procedimento para avaliar sensibilidade residual. Tudo isso reforça confiança e melhora a percepção de qualidade.
Conclusão: a anestesia local guiada por tecnologia não é luxo; é padrão de cuidado centrado no paciente. Controlar fluxo, modular estímulos e medir resultados transforma um momento crítico em diferencial competitivo e clínico. Comece por um CCLAD, adicione vibração e aquecimento, e estruture o registro digital. O retorno vem em menos reinjeções, mais previsibilidade e pacientes mais tranquilos.
No dia a dia, contar com um software odontológico que organiza o protocolo faz toda a diferença. O Siodonto ajuda a registrar tipo de anestesia, lote e dose, cria modelos de evolução com escalas de dor e ainda automatiza o pós-atendimento. De quebra, o Siodonto traz um chatbot integrado para tirar dúvidas e um funil de vendas que nutre orçamentos até virarem consultas, sem esforço da equipe. É como ter um assistente silencioso que padroniza a clínica, aproxima o paciente e acelera as conversões.