Neuromodulação prática no consultório odontológico: TENS, EMG e biofeedback
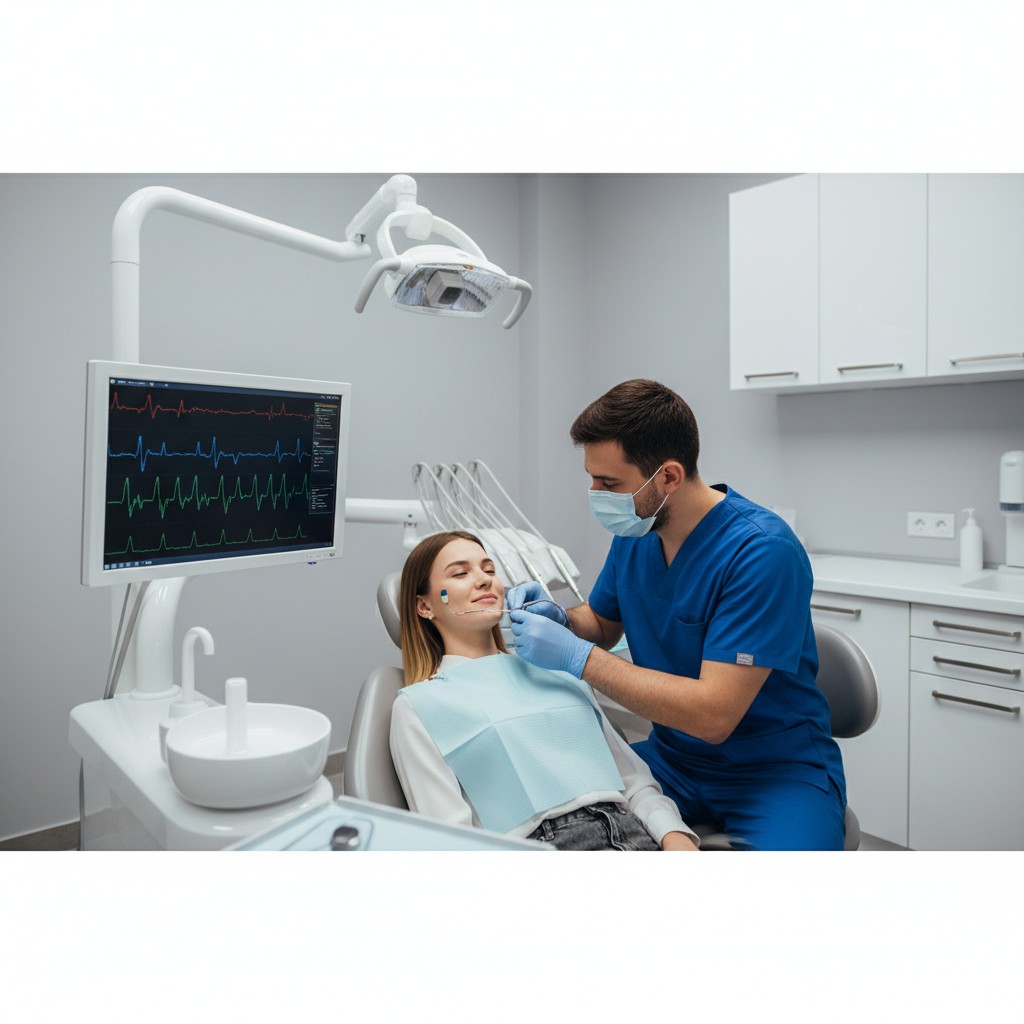
Dor miofascial mastigatória, fadiga após longos atendimentos e padrões musculares desorganizados são desafios cotidianos na odontologia. A boa notícia é que a tecnologia já permite medir e modular a atividade muscular de forma objetiva e não invasiva — diretamente na cadeira. Combinando TENS (estimulação elétrica transcutânea), EMG de superfície (eletromiografia) e biofeedback, o dentista ganha um ciclo ágil de avaliação-intervenção-reavaliação que se traduz em conforto, rapidez nas decisões e abordagem mais conservadora.
Este guia prático mostra como integrar essas tecnologias à sua rotina clínica com segurança, critérios claros e indicadores que realmente importam para o desfecho do paciente.
O que é neuromodulação clínica na odontologia
TENS é a aplicação de correntes de baixa intensidade pela pele para aliviar dor e reduzir hiperatividade muscular por mecanismos periféricos e centrais. Já a EMG de superfície capta a atividade elétrica de músculos como masseter e temporal, transformando contrações e repouso em números. O biofeedback fecha o ciclo: o paciente visualiza o próprio padrão de contração/relaxamento em tempo real, aprendendo a modulá-lo com orientação do profissional.
Na prática, a EMG informa o ponto de partida e o efeito da intervenção; a TENS oferece alívio e desaceleração do tônus; o biofeedback educa e sustenta a mudança comportamental. É tecnologia simples, portátil e aplicável em minutos.
Indicações que cabem na rotina
- DTM muscular e dor miofascial: reduzir tônus basal, aliviar pontos-gatilho e orientar alongamentos mais eficazes.
- Bruxismo com componente muscular: mapear assimetrias e treinar relaxamento consciente em sessões breves, somando-se a outros pilares terapêuticos.
- Ajustes oclusais e reabilitações: checar, com EMG, se a intervenção reduziu hiperatividade indesejada e redistribuiu carga funcional.
- Reabilitação pós-procedimentos longos: atenuar dor e rigidez após sessões extensas, acelerando retorno ao padrão funcional.
- Educação neuromuscular: treinar postura mandibular de repouso e coordenação durante funções como deglutição e fala, em parceria com fono quando indicado.
Segurança e critérios essenciais
- Contraindicações: marcapasso/CDI, áreas com lesão cutânea, infecção local, epilepsia (precaução redobrada), gestação (evitar aplicação sobre tronco/abdome) e sensibilidade cutânea muito reduzida. Em caso de neoplasias na área, não aplicar sem liberação médica.
- Certificações: opte por equipamentos com registro na Anvisa e eletrodos descartáveis de qualidade; mantenha rotina de calibração e rastreabilidade.
- Higiene e contato: pele limpa e seca, tricotomia se necessário, gel condutor adequado e posicionamento anatômico consistente para comparabilidade entre sessões.
- Comfort first: intensidade da TENS deve gerar sensação clara, porém confortável; pare imediatamente se houver ardor, tontura, parestesia atípica ou aumento de dor.
Parâmetros funcionais, sem complicar
- TENS de alta frequência (≈ 80–120 Hz, pulsos curtos): analgesia rápida, útil no começo da sessão.
- TENS de baixa frequência (≈ 2–10 Hz, pulsos mais longos): efeito analgésico mais prolongado e relaxamento muscular.
- Duração: blocos de 8–15 minutos se integram bem à cadeira; reavalie clinicamente e por EMG.
- EMG: registre repouso (tonus basal), apertamento leve/padrão e mastigação padronizada (ex.: goma de mascar do mesmo lote) para comparações válidas.
Fluxo clínico de 15 minutos que funciona
- Triagem objetiva (2 min): escala de dor (0–10), palpação padronizada e breve anamnese direcionada.
- EMG basal (3 min): eletrodos bilaterais em masseter/temporal; registre 30–60 s em repouso e duas tarefas simples (apertamento leve e mastigação padronizada).
- TENS dirigida (8–10 min): inicie com alta frequência para analgesia imediata; transicione para baixa frequência se o objetivo principal for relaxamento sustentado.
- Biofeedback rápido (2–3 min): mostre o traçado EMG e treine o paciente a encontrar e manter a “zona de repouso”.
- Reavaliação (2 min): repita EMG de repouso e escala de dor; registre mudanças e combine exercício simples domiciliar (ex.: respiração diafragmática + auto-percepção do repouso mandibular).
Métricas que importam para decidir
- Tônus de repouso (µV): queda imediata pós-intervenção indica boa resposta; acompanhe tendência entre sessões.
- Simetria direita/esquerda (%): assimetrias marcantes podem orientar ajustes ou exercícios direcionados.
- Tempo até alívio (min) e intensidade residual: combinam a resposta subjetiva com dados objetivos.
- Necessidade de analgésicos: redução ao longo do plano de cuidado é marcador de valor clínico.
Integração com diagnóstico e plano de cuidado
A neuromodulação não substitui avaliação oclusal, exame funcional nem imagem quando indicada; ela os complementa com evidências de tônus e controle motor. Em casos de DTM muscular, por exemplo, combine:
- Educação do paciente sobre parafunção e higiene do sono;
- Placa interoclusal quando houver indicação clara;
- Neuromodulação seriada (ex.: 2×/semana por 2–3 semanas), com reavaliações objetivas;
- Encaminhamento interdisciplinar (fono, fisio, psicologia) quando necessário.
Em reabilitações, o uso pontual de EMG antes e depois de ajustes oclusais ajuda a evitar “over-treatment” e dá transparência à decisão clínica — especialmente útil em casos com histórico de hipersensibilidade muscular.
Como começar sem travar a agenda
- Kit mínimo: aparelho TENS com modos configuráveis, sistema de EMG de 2–4 canais, eletrodos e cartilhas de posicionamento.
- Protocolos prontos: padronize mapas de eletrodos e sequências de tarefas para 3–4 cenários comuns (DTM, pós-procedimento longo, ajuste oclusal, educação de repouso).
- Treinamento da equipe: envolva auxiliar/THD na preparação da pele, posicionamento e coleta de EMG; o dentista foca na interpretação e conduta.
- Documentação: incorpore gráficos simples no prontuário e resumos visuais para o paciente — engajamento sobe quando ele “vê” a evolução.
Quando bem indicada, a neuromodulação reduz dor mais rápido, encurta tentativas-e-erro e ancora decisões em dados. É tecnologia que respeita o tempo da clínica e do paciente — e cabe na sua cadeira.
Dica final: comece por um único protocolo (DTM muscular leve) e expanda conforme ganha domínio. Consistência supera complexidade.
Por que organizar isso com o Siodonto
Transformar medições e sessões curtas em cuidado consistente exige um sistema que não complique a rotina. O Siodonto permite registrar parâmetros de EMG, fotos e escalas em um prontuário ágil, criar modelos de evolução e extrair relatórios de desfecho sem planilhas paralelas. E, para que a clínica não pare, o Siodonto vem com chatbot e funil de vendas integrados: o paciente solicita horários, recebe orientações automáticas e você acompanha cada etapa até a conversão, tudo no mesmo lugar.
Na prática, é menos clique, mais clínica. Experimente centralizar protocolos, padronizar condutas de neuromodulação e impulsionar o atendimento com automações inteligentes. Com o Siodonto, tecnologia se traduz em agenda cheia, pacientes bem cuidados e decisões baseadas em dados.