Fotoacústica clínica em odontologia: enxergue inflamação sem radiação
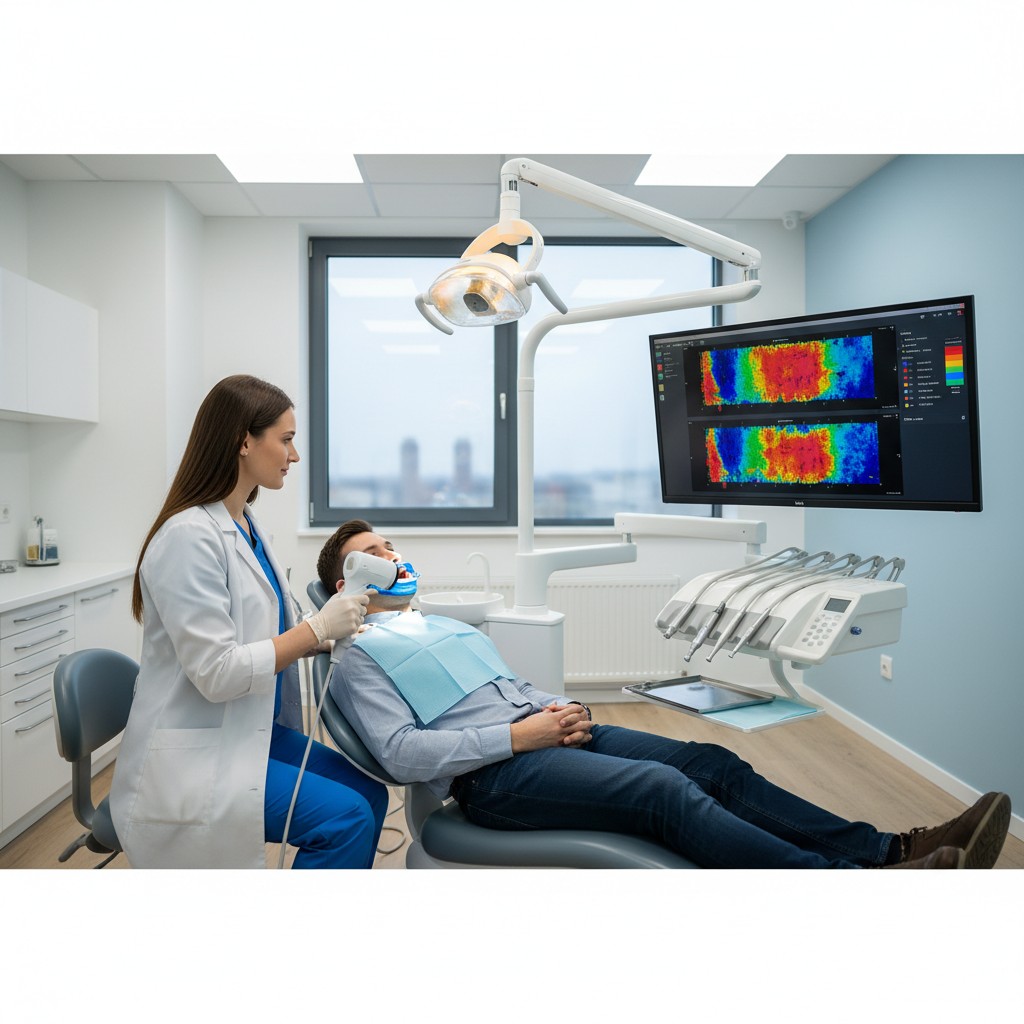
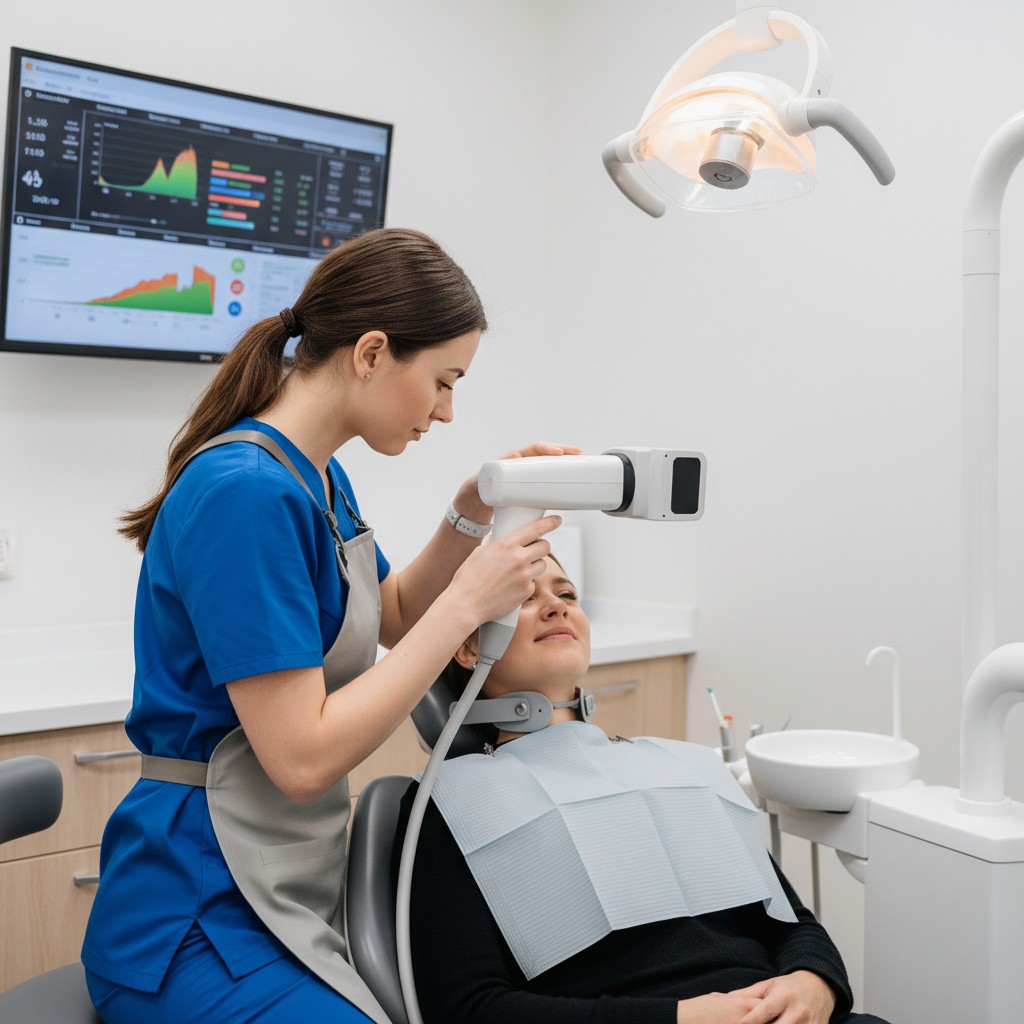
A prática odontológica vive um momento raro: novas formas de ver os tecidos, no consultório, sem depender de radiação ionizante e com leitura imediata. Entre essas inovações, a imagem fotoacústica desponta como recurso promissor para revelar vascularização e inflamação em tempo real, agregando informação objetiva ao exame clínico e aos registros fotográficos tradicionais.
O que é imagem fotoacústica e por que isso importa
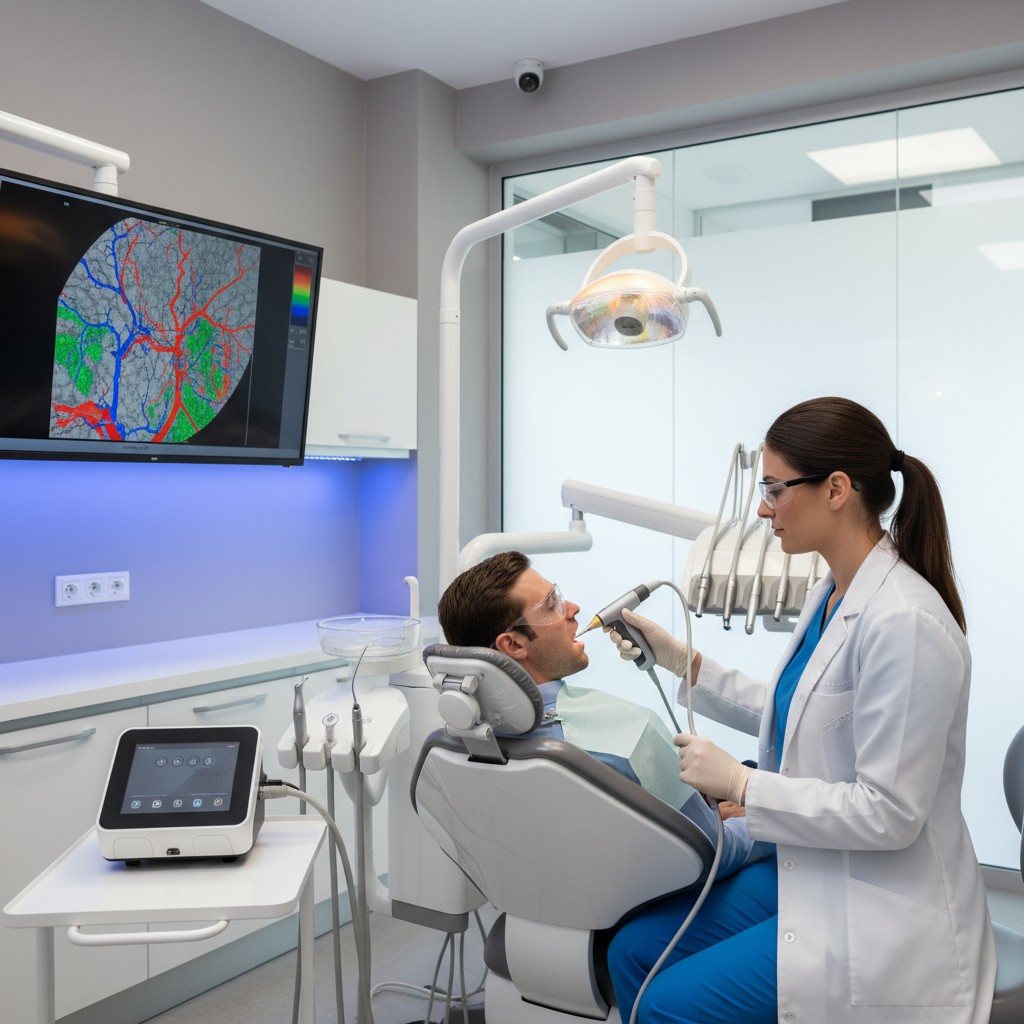
A técnica combina luz e som. Pulsos breves de luz no infravermelho próximo atingem o tecido; cromóforos naturais, como a hemoglobina, absorvem essa energia e se expandem de forma microscópica, gerando ondas ultrassônicas. Um transdutor capta essas ondas e as transforma em mapas que refletem absorção óptica, perfusão e, em configurações avançadas, até estimativas de oxigenação. O resultado é uma “ecografia guiada pela luz”: imagens funcionais que destacam áreas de inflamação e neovascularização sem expor o paciente à radiação.
Para a odontologia, isso significa enxergar além da superfície: compreender a atividade inflamatória, acompanhar cicatrização e orientar condutas com mais segurança, em especial em tecidos moles periodontais e mucosos.
Aplicações clínicas que já fazem sentido
- Periodonto em foco: aumento de sinal fotoacústico costuma acompanhar áreas com maior perfusão associada a inflamação. O mapeamento por sextantes ajuda a documentar resposta a raspagens e terapias adjuvantes.
- Avaliação de lesões de mucosa: padrões de vascularização auxiliam na triagem de lesões orais suspeitas, priorizando biópsia quando a arquitetura vascular parece atípica. A técnica é complementar ao exame clínico e não substitui a histopatologia.
- Cicatrização monitorada: evolução de enxertos de tecido mole e áreas de cirurgia periodontal pode ser acompanhada pela redução progressiva do sinal inflamatório e organização do leito vascular.
- Ápices e regiões periapicais: ainda em validação clínica, há relatos de utilidade na delimitação de halos inflamatórios de origem endodôntica por contraste funcional dos tecidos moles adjacentes. Interpretação deve ser cautelosa e sempre integrada a testes clínicos e imagem radiográfica quando indicada.
- Suporte ao planejamento conservador: em situações de dúvida sobre atividade inflamatória, repetir varreduras seriadas ajuda a diferenciar processos em resolução de quadros persistentes.
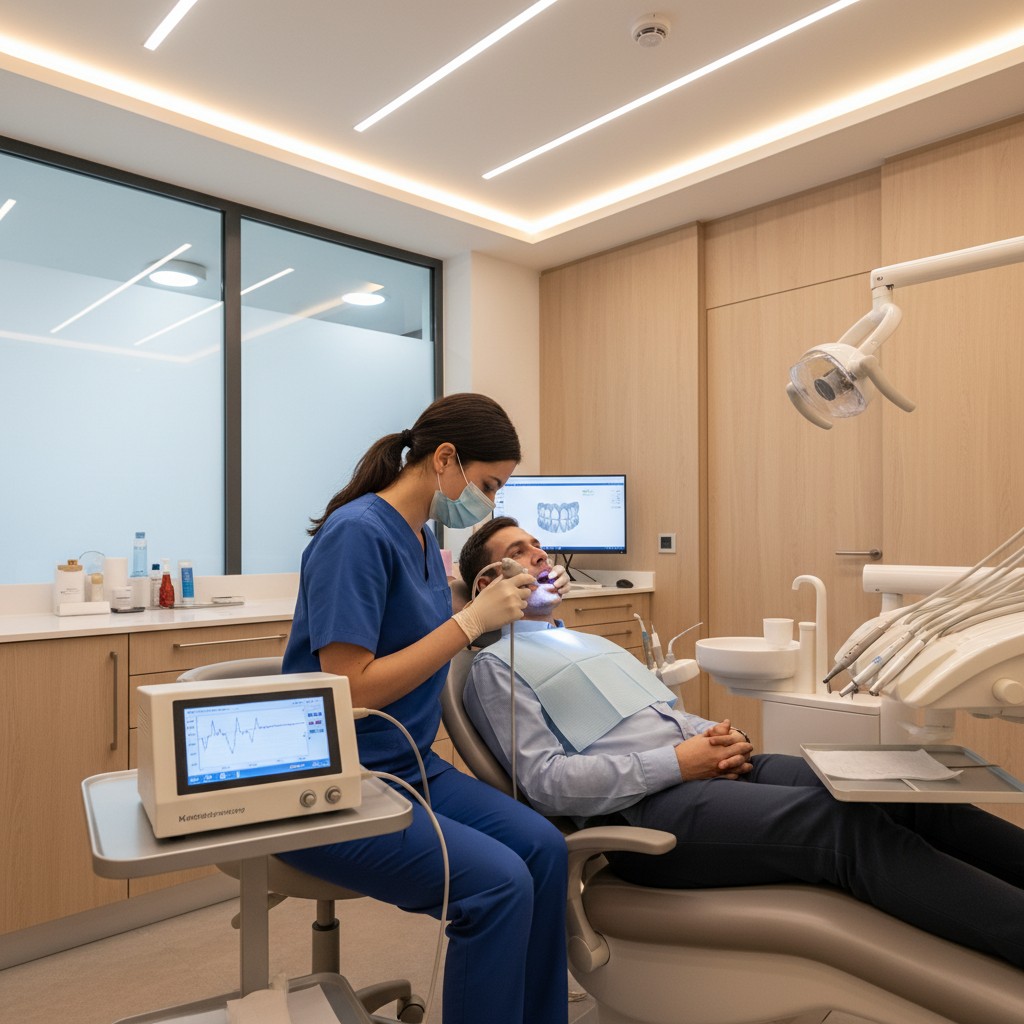
Como incorporar na rotina: protocolo prático
- Seleção do equipamento: prefira sondas manuais projetadas para cavidade oral, com comprimentos de onda na faixa de 700–900 nm e transdutor ultrassônico integrado. Verifique registro regulatório aplicável e suporte do fornecedor.
- Preparação do campo: isole o excesso de saliva, use gel de acoplamento acústico (fino, não espumante) e óculos de proteção específica ao comprimento de onda do dispositivo para paciente e equipe.
- Padronize a varredura: varra de apical para coronal, mantendo velocidade constante, distância e angulação reprodutíveis. Para periodonto, documente sextante por sextante; para mucosa, delimite regiões com referências fotográficas.
- Controle de artefatos: movimentos do paciente, bolhas no gel e restaurações metálicas podem criar sombras e falsos negativos. Treine a equipe para reposicionar a sonda e repetir aquisições curtas quando necessário.
- Registre parâmetros: salve ganhos, profundidade e paleta usados. Isso permite comparar exames seriados com maior confiabilidade.
Interpretação responsável
As imagens fotoacústicas são mapas relativos de absorção e não “valores absolutos de inflamação”. Por isso:
- Compare lado a lado (área doente vs. área sã do mesmo paciente) e, quando possível, no tempo (antes e depois do tratamento).
- Integre achados com índice de placa, sangramento à sondagem, profundidade de bolsa, mobilidade e sinais clínicos.
- Lembre que hemorragia recente e hiperpigmentação podem alterar o padrão; anote eventos clínicos no dia do exame.
- Use linguagens claras no laudo: “sinal aumentado compatível com maior perfusão local”, evitando interpretações fechadas sem correlação clínica.
Segurança, contraindicações e cuidados
- Sem radiação ionizante: a luz no infravermelho próximo e a detecção ultrassônica não expõem a doses ionizantes. Ainda assim, proteção ocular é mandatória.
- Fotossensibilidade: investigue histórico de uso de fármacos fotossensibilizantes e condições dermatológicas. Na dúvida, ajuste energia ou adie o exame.
- Temperatura: dispositivos clínicos operam com pulsos de baixa energia e não aquecem o tecido de forma clinicamente relevante quando usados conforme instruções do fabricante.
- Treinamento: a curva de aprendizado envolve posicionamento, padronização e leitura; programe simulações em modelos e coletas piloto antes de ofertar amplamente.
Fluxo de trabalho que funciona
Para que a tecnologia some sem atrapalhar a agenda:
- Inclua a varredura fotoacústica em consultas-chave (avaliação periodontal inicial e reavaliações).
- Crie modelos de laudo com campos padronizados (região, parâmetros, achados, comparação).
- Armazene imagens e clipes curtos com metadados (data, dente/região, parâmetros) para comparações futuras.
- Mostre ao paciente um antes e depois breve na tela; visual dá sentido ao plano proposto e melhora adesão.
O que vem por aí
A tendência é de sondas menores, multiespectrais e com algoritmos que auxiliem a quantificar padrões de perfusão e sugerir regiões de interesse. Também deve crescer a integração com outros métodos não ionizantes, permitindo que o clínico combine informação estrutural e funcional em minutos.
Conclusão
A imagem fotoacústica traz para a odontologia uma janela funcional dos tecidos, útil para entender inflamação e acompanhar desfechos com objetividade e segurança. Com protocolo simples, padronização e documentação rigorosa, a técnica pode elevar a precisão do exame e a comunicação com o paciente — sem ampliar a carga de radiação na rotina.
Dica final: escolha bem os casos iniciais, priorize registros comparáveis e documente o impacto na conduta. Em poucas semanas, você terá um portfólio que mostra o valor clínico da ferramenta na sua realidade.
Para organizar tudo isso do jeito certo, conte com o Siodonto. O sistema facilita o arquivamento das imagens e laudos no prontuário, cria linhas do tempo claras e integra a equipe. E fora da sala clínica, o Siodonto acelera o relacionamento com pacientes: o chatbot atende 24/7 e o funil de vendas automatiza confirmações, lembretes e retomadas de orçamento — menos atrito, mais conversões. É tecnologia que conecta a cadeira ao front desk e transforma dados em cuidado inteligente.