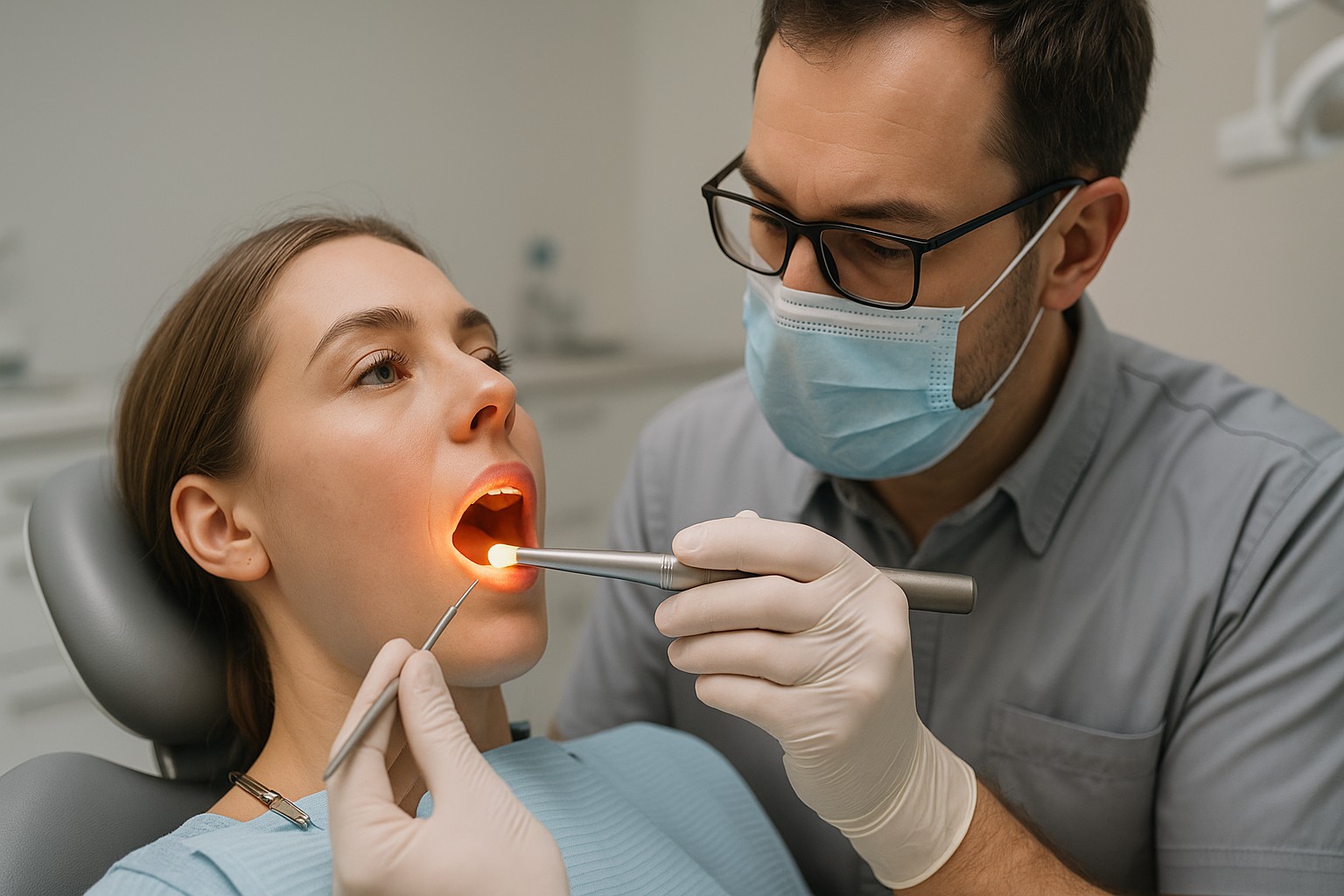
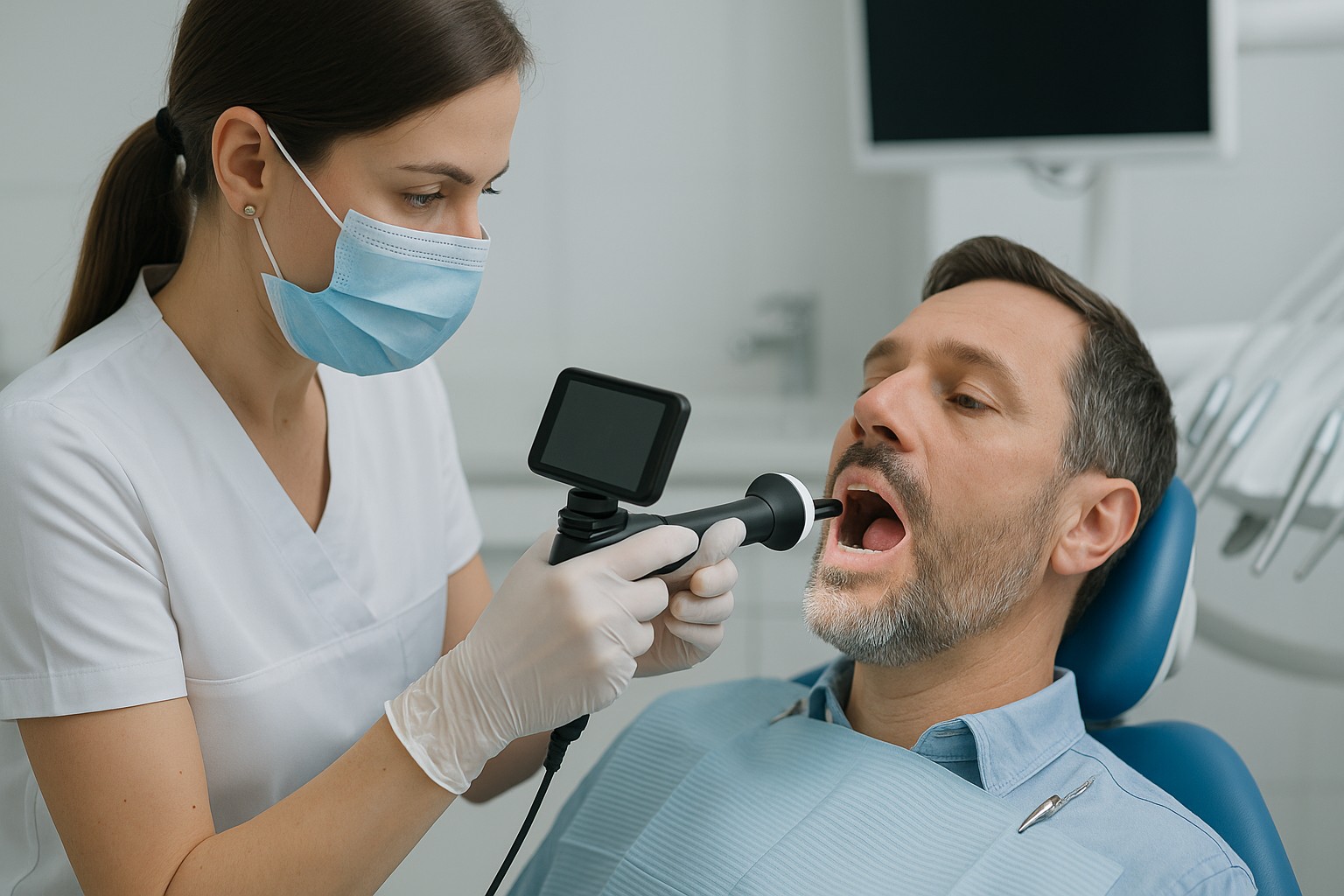
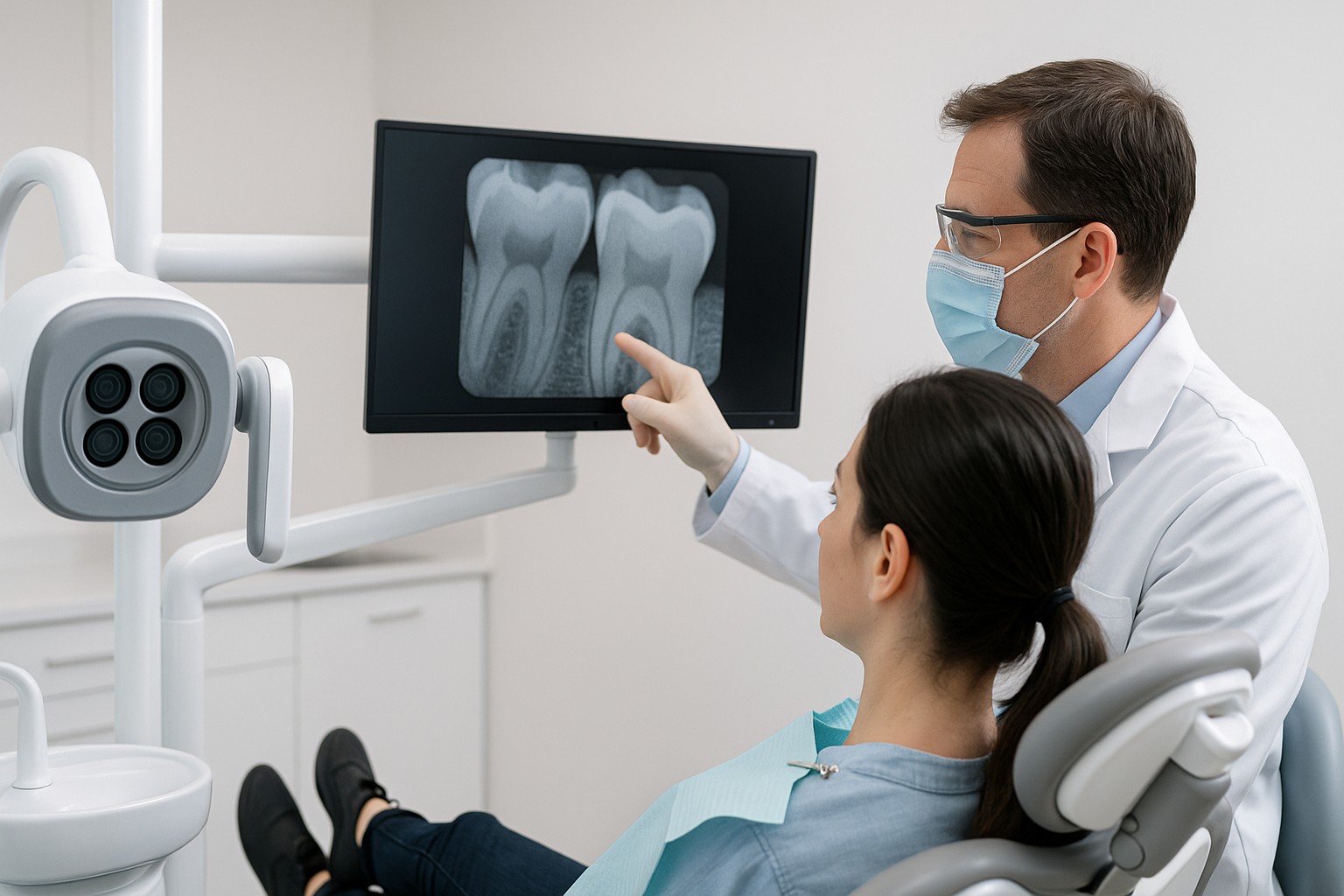
A transiluminação é uma técnica simples e de baixo custo relativo que pode ajudar a revelar trincas e linhas de fratura em esmalte e dentina, especialmente quando o exame visual e a radiografia não explicam dor à mastigação, sensibilidade localizada ou sinais discretos em restaurações. Na prática, ela funciona como um “teste de luz”: a forma como o feixe atravessa o dente muda quando há descontinuidade estrutural.
O ganho clínico não está em “substituir” outros exames, mas em aumentar a confiança na hipótese diagnóstica e orientar condutas conservadoras (monitorar, ajustar oclusão, substituir restauração) ou intervenções mais assertivas (proteção cuspídea, endodontia quando indicada, encaminhamento). A seguir, você encontra um roteiro prático para usar transiluminação com critério e registrar de um jeito que realmente ajude no acompanhamento.
O que é transiluminação e por que ela é útil em trincas
Transiluminação é a passagem de luz através de estruturas dentárias para evidenciar alterações na transmissão luminosa. Em um dente íntegro, a luz tende a se difundir de forma mais homogênea. Quando existe uma trinca, uma fratura ou uma interface restauradora com falhas, pode ocorrer bloqueio, dispersão irregular ou “sombras” que delimitam a linha do defeito.
Ela costuma ser particularmente útil em:
- Síndrome do dente trincado (dor ao morder e alívio ao soltar);
- Suspeita de fratura cuspídea em dentes posteriores restaurados;
- Infiltração marginal ou adaptação deficiente (como hipótese diferencial);
- Casos com radiografia inconclusiva, especialmente em trincas finas e orientações desfavoráveis ao feixe.
Indicações, limites e como combinar com outros achados
Quando vale a pena usar
Considere transiluminação quando a queixa sugere trinca, mas os sinais são sutis. Ela ajuda a “fechar o quebra-cabeça” junto com testes de mordida, percussão, sondagem periodontal localizada, avaliação oclusal e inspeção de restaurações.
Principais limites (para não superinterpretar)
- Nem toda linha visível é trinca clinicamente relevante: pode ser craze line superficial sem impacto;
- Restaurações, pigmentações e anatomia podem alterar a passagem de luz;
- Profundidade e extensão nem sempre ficam claras só com luz;
- Decisão terapêutica não deve se basear em um único teste.
Equipamentos e preparo: o que realmente importa
Você pode usar uma fonte de luz intensa (ex.: fotopolimerizador com ponteira adequada ou iluminadores específicos). O ponto-chave é ter luz consistente e controle de posicionamento para comparar lados e repetir o exame em retornos.
- Isolamento relativo (algodão e aspiração) ajuda a reduzir reflexos e saliva;
- Superfície limpa: profilaxia leve ou remoção de biofilme melhora a leitura;
- Ambiente: reduzir luz do refletor por alguns segundos pode aumentar contraste;
- Comparação: sempre compare com o dente contralateral quando possível.
Passo a passo clínico (checklist) para transiluminação
- 1) Defina a hipótese e o dente-alvo: registre sintoma principal, gatilhos (mastigação, frio, doce) e localização referida.
- 2) Faça exame básico antes: inspeção, percussão, palpação, sondagem e avaliação de restaurações.
- 3) Controle de umidade: seque suavemente e mantenha isolamento relativo.
- 4) Posicione a luz: aplique o feixe pela face lingual/palatina e observe pela vestibular (e vice-versa), variando ângulo e proximidade.
- 5) Varra por faces: cervical, terço médio e oclusal/incisal, registrando onde a “sombra” aparece e onde desaparece.
- 6) Correlacione com teste de mordida: se houver dor ao morder em um cúspide específico, transilumine focando essa região.
- 7) Documente de forma reprodutível: descreva padrão, extensão aparente e se a linha cruza cristas marginais/cúspides.
- 8) Decida o próximo passo: monitorar, ajuste oclusal, troca/restauração com proteção cuspídea, ou investigação adicional.
Como interpretar: padrões que costumam orientar a decisão
Na prática, a interpretação tende a ficar mais segura quando você descreve o achado como um padrão (e não como um “diagnóstico fechado”). Exemplos de descrições úteis:
- Bloqueio linear bem definido atravessando a coroa: sugere descontinuidade estrutural mais relevante.
- Sombra localizada em cúspide com dor à mordida: reforça hipótese de fratura cuspídea.
- Alteração difusa próxima a restauração: pode indicar interface/restauração, infiltração ou variação óptica; correlacionar com margens, RX e sintoma.
Tabela de decisão rápida: transiluminação na suspeita de trinca
| Cenário clínico | O que a transiluminação pode mostrar | Como agir na prática |
|---|---|---|
| Dor ao morder e alívio ao soltar em molar restaurado | Sombra/bloqueio em cúspide ou crista marginal | Correlacionar com teste de mordida; considerar proteção cuspídea e ajuste oclusal conforme achados |
| Sensibilidade ao frio persistente, sem cárie evidente | Linhas finas ou padrão discreto | Usar como dado adicional; avaliar polpa, oclusão e margens; planejar monitoramento com registro fotográfico |
| Queixa vaga e radiografia sem alterações | Achado ausente ou inespecífico | Evitar sobretratamento; reavaliar diagnóstico diferencial (oclusão, DTM, hipersensibilidade, restauração) |
| Restauração extensa com suspeita de infiltração | Alteração luminosa ao redor de margens | Inspecionar clinicamente margens; considerar substituição/restauração seletiva e acompanhamento de sintomas |
Documentação: como registrar para acompanhar (e se proteger)
Transiluminação só vira ferramenta clínica de verdade quando é registrada de forma comparável. O objetivo é permitir que você (ou outro profissional) entenda o que foi visto, onde e com qual contexto de sintomas.
O que não pode faltar no registro
- Motivo do exame: dor ao morder, sensibilidade, suspeita de trinca, etc.
- Dente e região: cúspide MV/ML, crista marginal, face proximal, terço cervical.
- Padrão observado: “bloqueio linear”, “sombra localizada”, “sem alteração evidente”.
- Correlação com outros testes: teste de mordida, percussão, sondagem localizada, status restaurador.
- Conduta e plano: monitoramento com retorno, ajuste oclusal, restauração, encaminhamento.
Se sua clínica usa prontuário digital, vale criar um campo padronizado para “Exames complementares ópticos” e anexar fotos quando possível. Um sistema como o Siodonto pode ajudar nessa organização do prontuário, anexando imagens e estruturando a evolução para comparar achados entre consultas, sem depender de anotações soltas.
Erros comuns
- Concluir “trinca” sem correlacionar com sintomas: linha visível não necessariamente explica a dor.
- Não controlar umidade e iluminação: saliva e reflexos aumentam falso-positivo e reduzem reprodutibilidade.
- Ignorar oclusão: muitas queixas “misteriosas” melhoram quando você encontra o cúspide responsável e ajusta com critério.
- Não registrar localização precisa: sem mapa do dente, o exame perde valor no retorno.
- Usar transiluminação como substituto de avaliação completa: ela é um componente do raciocínio, não o raciocínio.
Perguntas frequentes sobre transiluminação para trincas dentais
Transiluminação substitui radiografia?
Não. Ela complementa. Radiografias ajudam em outras perguntas clínicas (cárie proximal, alterações periapicais, adaptação geral), enquanto a transiluminação pode evidenciar descontinuidades coronárias que nem sempre aparecem no RX.
Posso usar o fotopolimerizador para transiluminar?
Em muitos consultórios, sim, desde que a intensidade e a ponteira permitam bom controle do feixe e você padronize a técnica. O mais importante é repetir o mesmo método para conseguir comparar achados ao longo do tempo.
Como diferenciar craze line de trinca relevante?
Na prática, a diferença costuma vir da combinação entre padrão (profundidade aparente, bloqueio bem definido) e contexto clínico (dor à mordida, restauração extensa, cúspide enfraquecida). Se não há sintoma compatível, a conduta tende a ser mais conservadora e de monitoramento.
Transiluminação funciona em dentes com restaurações grandes?
Funciona, mas com limitações. Materiais restauradores e interfaces podem alterar a passagem de luz e criar sombras. Nesses casos, descreva o achado como “compatível com…” e sempre correlacione com exame de margens, teste de mordida e história clínica.
Como acompanhar a evolução de uma suspeita de trinca?
Defina um ponto de comparação: registro detalhado (região e padrão), fotos quando possível e reavaliação em retorno programado. Se houver mudança de sintoma, aumento de sensibilidade ou alteração funcional, reabra o raciocínio e ajuste a conduta.
Nota clínica: a transiluminação tende a ser mais útil quando você a trata como um exame de apoio estruturado, com técnica repetível e documentação objetiva, e não como um “truque” isolado.