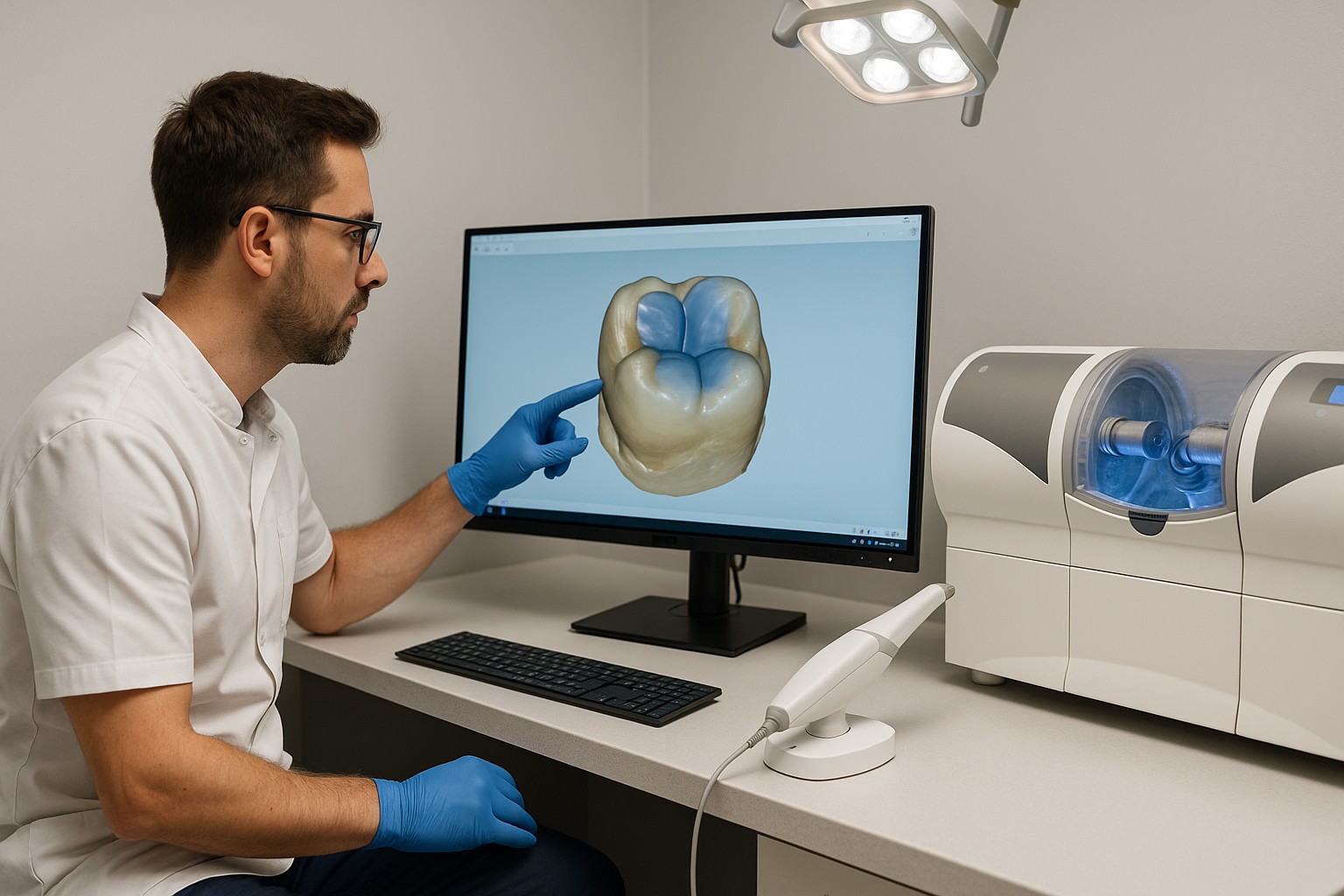
CAD/CAM chairside é o uso de escaneamento, desenho e fresagem/impressão no próprio consultório para entregar restaurações e próteses em menos etapas. Na prática, ele vale a pena quando reduz sessões, diminui retrabalho e melhora a previsibilidade do ajuste — sem comprometer o controle de qualidade.
A decisão não é “ter ou não ter tecnologia”, e sim escolher quais casos entram no fluxo chairside, quais continuam com o laboratório e como padronizar escaneamento, desenho, usinagem e cimentação para evitar refações.
O que muda com o CAD/CAM chairside (na rotina real)
No fluxo convencional, você coleta moldagem/escaneamento, envia ao laboratório, prova, ajusta e finaliza em uma ou mais consultas. No chairside, você concentra etapas em uma janela clínica: preparo, captura, design, confecção, prova e cimentação/colagem.
Isso tende a trazer ganhos claros quando o gargalo é logístico (agenda do paciente, tempo de laboratório, múltiplas provas) e quando o consultório consegue manter um padrão de execução. Em contrapartida, o chairside expõe mais a clínica a variáveis operacionais: calibração do equipamento, curva de aprendizado, tempo de cadeira e controle de estoque de blocos/insumos.
Indicações práticas: quando o chairside costuma funcionar melhor
Cenários com alta chance de ganho
- Pacientes com baixa disponibilidade (difícil retorno), quando a entrega em menos sessões reduz abandono.
- Restaurações unitárias em dentes posteriores, quando o ajuste oclusal e proximal pode ser resolvido no mesmo ato.
- Reabilitações pontuais em que o tempo total do caso é mais importante do que a personalização laboratorial.
- Casos com histórico de falha de provisórios (descolamento/fratura), em que encurtar a fase provisória reduz intercorrências.
Quando é mais prudente manter com o laboratório
- Casos estéticos complexos (alta exigência de caracterização), em que estratificação e maquiagem avançada são determinantes.
- Reabilitações extensas com múltiplas unidades, quando o controle de passividade, contatos e oclusão exige tempo e equipe.
- Pacientes com controle oclusal desafiador (parafunção importante, instabilidade oclusal), quando o planejamento pode pedir etapas adicionais.
Checklist de decisão: vale chairside para este caso?
Use este roteiro antes de prometer “entrega no mesmo dia”. Ele ajuda a proteger a previsibilidade clínica e a experiência do paciente.
- Objetivo do caso está claro? (função, estética, tempo de entrega, custo e risco aceitável).
- Campo operatório controlável? (isolamento, umidade, acesso e visibilidade).
- Margens e término do preparo estão nítidos e contínuos para captura confiável?
- Oclusão previsível? (registro e ajuste viáveis na mesma consulta).
- Material indicado para o desenho e para o protocolo adesivo/cimentação disponível?
- Tempo de cadeira cabe na agenda sem “apertar” o restante do dia?
- Plano B definido? (provisório, envio ao laboratório, remarcação) caso a peça não fique adequada.
Tabela de critérios: chairside x laboratório (visão clínica e operacional)
| Critério | Chairside (no consultório) | Laboratório | Sinal de alerta para evitar chairside |
|---|---|---|---|
| Tempo total de tratamento | Tende a reduzir etapas e retornos | Depende de prazos e logística | Agenda não comporta janela longa no mesmo dia |
| Controle de qualidade | Depende de protocolo e treinamento interno | Mais recursos de acabamento e caracterização | Equipe ainda sem rotina de calibração e checagens |
| Estética avançada | Possível, mas costuma ser mais limitada | Maior previsibilidade em casos complexos | Alta demanda estética e necessidade de caracterização fina |
| Risco de retrabalho | Aumenta se captura/margens/oclusão falham | Retrabalho pode ser “diluído” em provas | Margens subgengivais difíceis e isolamento instável |
| Custo operacional | Exige investimento e gestão de insumos | Custo por peça mais previsível | Baixo volume de casos compatíveis com chairside |
Como padronizar o fluxo chairside sem perder segurança
1) Protocolo de captura (o que não pode variar)
- Checagem de preparo: término contínuo, ausência de degraus e remoção de resíduos.
- Controle de umidade: estratégia definida por região e tipo de cimentação/adesão.
- Critério de “scan aceitável”: margens legíveis, contatos capturados e ausência de “buracos” em áreas críticas.
2) Protocolo de design (o que deve ser revisado antes de fabricar)
- Espessuras mínimas coerentes com o material selecionado.
- Contatos proximais planejados para evitar ponto aberto ou excesso difícil de ajustar.
- Oclusão: contatos funcionais esperados e folgas quando indicado.
3) Protocolo de prova e ajustes (para não “gastar demais”)
- Sequência de prova: adaptação marginal > contatos proximais > oclusão.
- Registro do que foi ajustado (onde e por quê) para aprendizado do time.
- Critério objetivo para refazer: quando o ajuste compromete espessura, anatomia funcional ou adaptação marginal.
4) Documentação e rastreabilidade clínica
Mesmo quando a peça é feita no consultório, vale manter um registro simples e consistente: material/lote, parâmetros relevantes do caso (por exemplo, tipo de cimentação/adesivo utilizado), fotos do preparo e da prova, e orientações de manutenção ao paciente.
Um sistema de prontuário ajuda a não depender de “memória do caso”. O Siodonto, por exemplo, pode ser usado como apoio para organizar a sequência de registros (anotações, imagens e anexos), padronizar campos do procedimento e facilitar a busca futura quando o paciente retorna com queixa de sensibilidade, ajuste oclusal ou fratura.
Erros comuns
- Prometer entrega no mesmo dia sem triagem do caso: o problema não é o CAD/CAM, e sim a seleção inadequada.
- Capturar margem “no limite”: margem mal definida costuma virar adaptação ruim ou excesso de ajuste.
- Ignorar o tempo de assentamento e prova: a etapa que mais salva o caso é a prova bem feita, não a fresagem rápida.
- Ajustar oclusão antes dos contatos proximais: isso pode mascarar problemas de assentamento.
- Falta de plano B: provisório, envio ao laboratório ou remarcação devem estar combinados previamente com o paciente.
- Não registrar parâmetros e decisões: sem registro, o time repete os mesmos erros e não melhora o processo.
Como implementar sem travar a clínica: um plano em 4 etapas
- Piloto com casos simples: defina um “cardápio” inicial (ex.: unitários posteriores) e evite expandir cedo demais.
- Tempo padrão de agenda: crie blocos realistas (incluindo prova e cimentação) e revise após 10–20 casos.
- Checklists operacionais: calibração, manutenção, insumos e critérios de refação.
- Revisão mensal de retrabalho: liste causas (captura, design, ajuste, cimentação) e transforme em correções de protocolo.
Regra prática: se o chairside não está reduzindo retornos e retrabalho, ele vira apenas “mais uma etapa” dentro do consultório.
Perguntas frequentes sobre CAD/CAM chairside na odontologia
Chairside é sempre mais rápido?
Ele costuma reduzir o número de sessões, mas a consulta pode ficar mais longa. A vantagem aparece quando você consegue encaixar a janela clínica sem comprometer a agenda e sem aumentar retrabalho.
Como saber se o caso é “bom” para chairside?
Um bom candidato tende a ter preparo com margens bem definidas, isolamento viável e oclusão previsível. Se houver dúvida em qualquer um desses pontos, é prudente manter o laboratório como alternativa ou planejar em duas etapas.
O que mais causa refação em chairside?
Na prática, refações costumam vir de captura insuficiente (margens), contatos proximais mal planejados e ajustes oclusais excessivos. Protocolos de prova e critérios claros de “refazer versus ajustar” ajudam a reduzir esse risco.
Como documentar corretamente uma peça feita no consultório?
Registre material e lote, fotos principais (preparo, prova, final), e o protocolo de cimentação/adesão utilizado. Isso melhora a continuidade do cuidado e facilita auditoria clínica quando há sensibilidade, fratura ou necessidade de ajuste.
Preciso integrar o fluxo ao prontuário digital?
Não é obrigatório, mas ajuda bastante. Ter campos padronizados, anexar imagens e localizar rapidamente casos semelhantes reduz variação entre profissionais e melhora a repetibilidade do processo ao longo do tempo.