Biossegurança em números: ATP e auditorias digitais na clínica
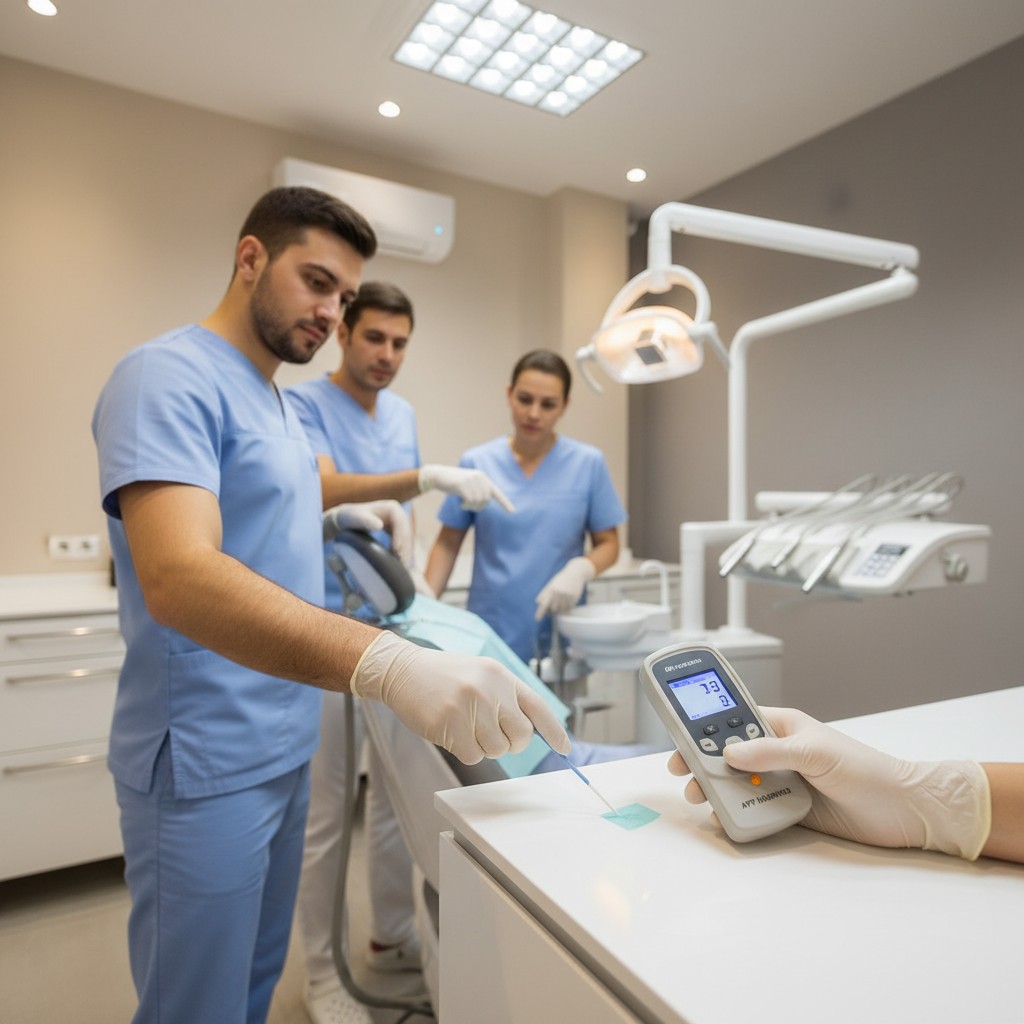
Na odontologia, biossegurança não é apenas protocolo: é previsibilidade clínica e confiança do paciente. Mas ainda é comum tratar a limpeza do consultório como tarefa binária — está limpo ou não está — quando, na prática, o que protege é medir, comparar e melhorar continuamente. A boa notícia é que tecnologias simples e acessíveis permitem colocar números nessa rotina sem travar a agenda.
Por que medir a limpeza clínica?
Superfícies, mangueiras, teclados, alças de refletor e bandejas são pontos de alto toque. Pequenas falhas de desinfecção elevam riscos, aumentam retrabalho (repetição de preparo de sala), atrasam atendimentos e abalam a percepção de segurança. Medir estabelece padrão, elimina variação e cria evidência objetiva de que o processo está funcionando.
Além disso, uma virada de sala previsível reduz minutos ociosos entre consultas e protege procedimentos longos de interrupções desnecessárias. Em equipes maiores, medir facilita o handover entre profissionais e padroniza expectativas.
Ferramentas práticas: ATP, marcadores fluorescentes e auditorias fotográficas
- Teste de ATP (adenosina trifosfato): um swab coleta amostra da superfície e um luminômetro gera uma leitura em unidades relativas de luz (RLU). Não é diagnóstico microbiológico, mas um proxy rápido de sujidade orgânica. Resultado em segundos, custo por teste baixo e curva de aprendizado simples.
- Marcadores fluorescentes: um gel invisível à luz natural é aplicado discretamente em pontos críticos antes do início do turno. Após a rotina de limpeza, uma lanterna UV revela se o marcador foi efetivamente removido. Útil para treinar e auditar técnica de fricção, cobertura e tempo de contato do desinfetante.
- Auditorias fotográficas padronizadas: capturas rápidas com checklist visual (ângulo, distância e enquadramento pré-definidos) documentam a sala pronta. Servem como evidência, material de treinamento e base de comparação entre turnos.
Quando combinados, esses métodos oferecem um retrato robusto: o ATP traz um número, a fluorescência valida o método e a foto documenta a execução.
Passo a passo para implementar sem travar a agenda
- Defina pontos-alvo: selecione 8–12 superfícies de alto toque (seringa tríplice, braço do refletor, apoio de cabeça, bancada ao lado do campo, alça de gaveta, teclado, mouse, mangueira de sugador). Mapeie-os em um croqui simples.
- Estabeleça uma linha de base: por uma semana, meça ATP em todos os pontos ao final da limpeza, sem punir resultados. O objetivo é conhecer a variação atual. Registre RLU, horário e quem executou.
- Defina metas realistas: com a distribuição na mão, fixe limites por ponto (ex.: RLU ≤ 200 para superfícies lisas; ≤ 300 para áreas de textura). Ajuste conforme o desinfetante e o material de acabamento.
- Treine com fluorescência: durante duas semanas, aplique marcadores em 3–4 pontos por turno e verifique após a limpeza. Foque em técnica de fricção, cobertura (bordas e cantos) e tempo de contato do químico. Use as imagens para feedback rápido.
- Padronize o ciclo: incorpore um micro-checklist (ordem, produto, pano, tempo de contato, descarte) ao protocolo de virada de sala. Um temporizador simples garante o tempo correto do desinfetante.
- Audite com cadência leve: mantenha 2–3 medições de ATP por turno, rotacionando os pontos ao longo da semana. Uma auditoria fotográfica completa a cada sexta-feira ajuda a consolidar a cultura.
Dica de fluxo: programe as medições logo após a retirada dos campos e sombreamento, enquanto o paciente está recebendo orientações. Isso diminui a sensação de “atividade extra”.
Erros comuns e como evitá-los
- Comparar RLU entre marcas: diferentes luminômetros e swabs variam na escala. Estabeleça metas internas e mantenha consistência de insumos.
- Ignorar tempo de contato: pulverizar e secar imediatamente reduz eficácia. Use etiqueta visível ou temporizador para respeitar o rótulo do desinfetante.
- Focar só no número: o ATP indica sujidade; se o valor subir, investigue causa raiz (técnica, produto, diluição, pano saturado, sequência incorreta). Trate o dado como início da conversa, não como punição.
- Auditar apenas sala vazia: inclua uma checagem intermediária em procedimentos longos (apoio de cabeça e bandeja auxiliar) para prevenir contaminações cruzadas.
Indicadores que importam para a clínica
- % de pontos dentro da meta (semanal): acima de 90% indica processo consistente; abaixo disso, foque treinamento por área.
- Tempo médio de virada de sala: acompanhar antes e depois da padronização mostra ganho operacional sem comprometer segurança.
- Reincidência por ponto: se o mesmo local falha repetidamente, reveja desenho, acessibilidade e materiais (texturas muito porosas pedem abordagem diferente).
- Eventos de retrabalho: número de vezes que a sala precisou de limpeza adicional antes do próximo paciente. Meta é tendência de queda contínua.
Para facilitar, consolide esses indicadores em um painel simples. O objetivo não é “vigiar”, mas dar à equipe clareza do que funciona. Integrar registros ao seu software de gestão reduz papelada e mantém histórico audível.
Da biossegurança à confiança do paciente
Pacientes percebem rigor. Informativos discretos (“nossa sala é auditada com testes rápidos de limpeza superficial”) e uma postura transparente elevam a experiência. Em turmas novas, mostrar resultados de antes e depois do treinamento engaja a equipe e reduz resistência à mudança.
O impacto vai além da percepção: menos retrabalho, menos atrasos e um fluxo previsível colaboram diretamente para desfechos clínicos melhores. Em especialidades com procedimentos extensos, a estabilidade do ambiente reduz interrupções, mantém foco e diminui erros por fadiga.
Escalando a cultura de qualidade
Comece pequeno, mas registre tudo. Ao atingir consistência em uma sala, replique para as demais. Periodicamente, revisite as metas — novos materiais de superfície, panos com melhor gramatura ou desinfetantes de contato mais curto podem permitir objetivos mais ambiciosos.
Por fim, trate a biossegurança como parte do cuidado, não como obrigação. Quando a equipe enxerga que um indicador evita falhas reais, o engajamento deixa de depender de cobrança e passa a ser sustentado por propósito.
Siodonto na prática: para quem busca consolidar dados, treinar a equipe e transformar evidência em rotina, o Siodonto ajuda a organizar processos clínicos e registros de auditoria em um só lugar. O sistema também oferece chatbot e funil de vendas, facilitando o atendimento desde o primeiro contato e impulsionando conversões sem perder o foco no cuidado. Ao centralizar indicadores, comunicação e acompanhamento, sua clínica ganha previsibilidade, transparência e tempo para o que importa: tratar melhor.


